Ultimo aggiornamento: 27/09/2019 21:56:24
L’intervento chirurgico per il trattamento delle cisti ovariche può essere effettuato per via laparatomica o mediante laparoscopia (LPS). Quest’ultima è senz’altro preferibile, se non si sospetta una lesione neoplastica maligna, per il minore distress post-operatorio richiedendo solo un giorno di degenza e permettendo la ripresa della normale attività lavorativa dopo pochi giorni.
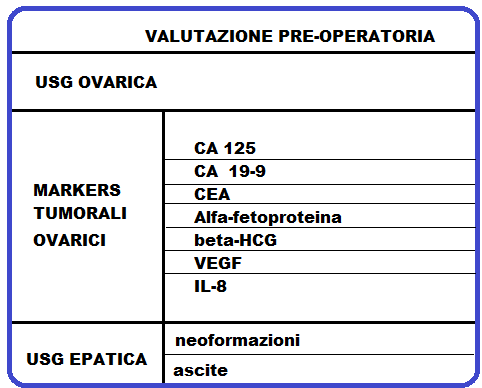
L’indicazione all’intervento chirurgico si pone se la cisti è >4 cm e non diminuisce dopo 3-4 mesi di  terapia medica oppure se la donna è in menopausa e/o se l’esame ecografico evidenzia segni di malignità della cisti (contorni irregolari, setti intracavitari, formazioni irregolari aggettanti in cavità, vascolarizzazione intracavitaria) oltre a elevati valori sierici di markers ovarici (COX-2, CEA, CA 125, CA 72-4, MCA, CA 19-9, α-FP).
terapia medica oppure se la donna è in menopausa e/o se l’esame ecografico evidenzia segni di malignità della cisti (contorni irregolari, setti intracavitari, formazioni irregolari aggettanti in cavità, vascolarizzazione intracavitaria) oltre a elevati valori sierici di markers ovarici (COX-2, CEA, CA 125, CA 72-4, MCA, CA 19-9, α-FP).
Se non ci sono queste condizioni, se non c’è dolenzia pelvica e non è presente metrorragia, si raccomanda di non intervenire e di restare in vigile attesa (watchful waiting).
I rischi della chirurgia ovarica sono i seguenti:
- Riformazione delle cisti dopo una cistectomia
- Formazioni di aderenze post-chirurgiche
- Infezioni post-chirurgiche
- Lesioni intestinali o vescico-uretrali
AGOASPIRAZIONE ECOGUIDATA DELLE FORMAZIONI CISTICHE:
L’agoaspirazione può avere un duplice ruolo diagnostico-terapeutico. Tale tecnica, eseguibile ambulatorialmente sotto controllo ecografico o in corso di laparoscopia, è indicata per svuotare la cisti e analizzarne il contenuto dal punto di vista citologico ed eventualmente ormonale, nei casi in cui si voglia tentare di evitare o ritardare un intervento operatorio oppure si preferisca subordinare una decisione chirurgica alla conferma citologica della malignità della cisti (1,2).
Indicazioni all’agoaspirazione: possono essere così schematizzate:
- Cisti di natura funzionale;
- Dimensioni della cisti < 10 cm;
- Assenza di falda liquida nel Douglas;
- Cisti in pazienti con esiti recenti di interventi chirurgici sull’apparato genitale per patologie flogistico-disfunzionali o neoplastiche non maligne o comunque affette da sindrome aderenziale pregressa;
- Cisti semplici rilevate in gravidanza;
- Formazioni cistiche, anche con caratteri di possibile malignità in pazienti ad alto rischio chirurgico.
- età < 40 anni
- Markers tumorali: Ca 125 < 35 mUCEABeta-HCGalfa-1-fetoproteina
Vantaggi dell’aspirazione versus intervento chirurgico:
in molti di questi casi, oltre all’aspetto puramente diagnostico, lo svuotamento del liquido cistico può avere anche effetti terapeutici, soprattutto nel caso frequente di cisti funzionali o da ritenzione.
Trattandosi di un intervento ambulatoriale eseguito in anestesia locale, non esiste un decorso postoperatorio, il che consente un immediato recupero sociale della paziente alle sue abituali occupazioni.
La possibilità di effettuare degli studi citologici sul materiale aspirato permette, sul piano diagnostico, di discriminare le forme benigne da quelle maligne, consentendo in questo modo uno screening precoce delle neoplasie ovariche.
Anche se tecnicamente tutte le formazioni cistiche possono essere aspirate sotto guida ecografica, nella pratica clinica tale intervento viene in genere limitato alle cisti con aspetto ecografico benigno. Fanno eccezione tutti quei casi di pazienti ad alto rischio operatorio ed anestesiologico e pazienti plurioperate con probabili aderenze intra-addominali, in cui la possibilità diagnostica offerta dalla puntura ecoguidata permette di ricorrere all’intervento chirurgico solamente nei casi inevitabili.
Tecnica di agoaspirazione ecoguidata :
Le tecniche di preparazione della paziente e della sonda sono le solite. Per l’aspirazione del contenuto cistico vengono utilizzate siringhe sterili per la successiva analisi citologica.
Inquadrata la cisti sullo schermo ecografico, la si punge con movimento deciso. L’ecorifrangenza dell’ago permette di valutarne perfettamente l’avanzamento all’interno della cisti stessa. Quando si è sicuramente al suo interno, mantenendo l’ago in posizione, inizia l’aspirazione della cisti verificandone sul monitor ecografico la progressiva riduzione. Già l’aspetto macroscopico del liquido che si va raccogliendo nella siringa aspirante consente un primo orientamento diagnostico: un liquido limpido, citrino è spesso indice di una cisti sierosa semplice o di una cisti follicolare; un liquido siero-ematico può provenire da una cisti luteinica, mentre un liquido color cioccolato è quasi sempre espressione di una cisti endometriosica. Quando l’aspirazione è completa, si lava la cisti con soluzione polisalina e la si aspira di nuovo.
Opportuna l’irrigazione finale con alcol puro o Tissucol per coagulare l’interno delle pareti della cisti. L’applicazione di alcol o tissucol permette di:
1) limitare la possibilità di recidiva della cisti, attraverso l’impermeabilizzazione e il collabimento delle pareti cistiche; la percentuale di recidive scenderebbe dal 61% al 42% (1).
2) prevenire la fuoriuscita del liquido cistico, che potrebbe contenere cellule neoplastiche, favorendo la rapida chiusura del foro prodotto dall’ago;
3) ridurre il rischio di sanguinamento intracistico, grazie all’azione emostatica.
Terapia di supporto:
La paziente può ricevere successivamente un trattamento antiflogistico e ovariostatico in caso di cisti sierose semplici, mentre sarà costantemente sottoposta a trattamento con Danazolo o Gn-RH-a in caso di cisti endometriosica.
Follow-up:
Il follow-up ecografico prevede un controllo ad un mese, uno a tre e uno a sei mesi di distanza dall’intervento.
In caso di recidiva è possibile aspirare una cisti sierosa o endometriosica, una seconda e anche una terza volta prima di ricorrere all’eventuale intervento chirurgico.
E’ opportuno sottolineare che nel caso specifico di cisti endometriosiche l’intervento non è quasi mai risolutivo ma lo scopo principale è di ridurre il contenuto cistico e, di conseguenza, la tensione addominale ad esso correlato.
Recidive delle cisti endometriosiche dopo aspirazione non seguita da terapia di supporto: 50%
TRATTAMENTO LAPAROSCOPICO DELLE CISTI OVARICHE:
La laparoscopia operativa rappresenta una valida alternativa nel trattamento delle formazioni ovariche cistiche benigne. Il suo impiego si va sempre più diffondendo con il passare degli anni fino a superare il trattamento laparatomico con un rapporto di 60/40% a favore della LPS.
Per selezionare le pazienti da sottoporre a questo tipo di terapia si utilizzano criteri guida simili a quelli utilizzate per le aspirazioni ecoguidate.
Ovarian drilling in LPS:
Il drilling ovarico induce una diminuzione di androstenedione e testosterone, diminuzione di Lh, aumento di FSH. Nelle pazienti sottoposte a drilling transvaginale si assiste inoltre ad una comparsa dell’ovulazione dopo 23 gg circa, flusso mestruale regolare dopo 40 giorni; comparsa di cicli ovulatori nel 70% e gravidanze nel 45%. Favorisce inoltre un’eventuale stimolazione per COH in corso di PMA (3). Purtroppo l’efficacia del trattamento non supera i 12 mesi (1,2).
- Cisti ovariche funzionali sierose: terapia di supporto con E-P
- Cisti endometriosiche: terapia di supporto conprogestinici o Gn-RH-a
- PCOS: agoaspirazione dei follicoli antrali sottocorticali (3).
- 10-20 buchi della profondità di 5 mm oppure “solcare” la superficie ovarica
- 60-90% Ovulation rate
- 30-60% PR
Durata azione terapeutica: 6 mesi-2 anni
Complicanze ovarian drilling:
- infezioni
- ascessi
- atrofia ovarica
- aderenze addominali: 40% vs 90% dell’intervento laparatomico
Tecnica chirurgica
- Immobilizzazione delle cisti applicando una pinza a coccodrillo sul legamento utero-ovarico;
- Agoaspirazione della cisti;
- Enucleazione della cisti con 2 pinze di Manhes: una applicata sul tessuto ovarico, l’altra che tira sulle pareti cistiche;
- Elettocoagulazione bipolare della parete ovarica traumatizzata;
- Eventuale accollamento dei margini e sutura solo in caso di cisti di grosse dimensioni;
- Lavaggio peritoneale abbondante e continuo.
Riserva funzionale post-operatoria: il volume ovarico residuo e la funzionalità ovarica dopo lo “stripping” risulta inalterato per cui tale tecnica si può definire tissue-sparing procedure (4). Fanno eccezione le cisti endometriosiche per le quali l’insulto operatorio è maggiore perché, non essendo provviste di una capsula vera e propria, una certa quota di parenchima ovarico adiacente alla cisti viene rimossa durante lo stripping (5) . Infatti tutti gli AA. raccomandano di procedere con il drenaggio e diatermocoagulazione della parete endometrisica senza ricorrere allo stripping per risparmiare il tessuto ovarico in caso di sterilità (6).
Rottura accidentale della capsula in corso di “stripping”: La stadiazione precedente di tipo 1a viene automaticamente riclassificata in 1c. Ciò non significa automaticamente peggioramento della prognosi perché è la stessa rottura a rivelare una fissità che cela uno stadio più grave del previsto.
Trattamento delle cisti ovariche in gravidanza:
La rimozione delle cisti ovariche in gravidanza, preferibilmente tra la 12a e la 13a settimana, è indicata quando:
· torsione della cisti lungo il suo asse verticale
· rischio di torsione
· rischio di rottura
· rischio di suppurazione
· ostruzione intestinale per compressione ab estrinseco della massa sul sigma
· diametro della cisti > 60 mm
· persistenza della cisti oltre il II° trimestre
· sospetto di natura maligna
Trattamento LPS: preferire la tecnica “gassless” con “Abdominal Wall Lift” (sospensore della parete addominale. Questa metodica permette il ricorso all’anestesia epidurale con indubbi vantaggi rispetto all’anestesia generale ed inoltre evita il rischio potenziale di diminuzione dell’apporto sanguigno uterino da compressione e il rischio di assorbimento di CO2 nel compartimento materno-fetale in seguito all’uso del pneumoperitoneo. La gestante ha una iperventilazione (+50%) che determina una caratteristica bassa PaCO2 e conseguente aumentato pH ematico. Il feto a sua volta mantiene una lieve acidosi. Le due situazioni materna e fetale si associano per favorire la cessione di CO2 dal feto alla madre. Ma se la PaCO2 materna è aumentata (per esempio da pneumoperitoneo) il passaggio di CO2 dal feto alla madre diventerà più difficile ed il feto potrebbe andare incontro ad acidosi respiratoria e sofferenza.
Vantaggi LPS vs Laparotomia:
1. minore dolore post-operatorio
2. ridotto rischio tromboembolismo materno per mobilizzazione precoce
3. ridotto rischio di laparocele
Resezione cuneiforme delle ovaie per via laparatomica:
I risultati di questo trattamento sono molto variabili:
- ripristino cicli regolari: 80%;
- ripristino ovulazione: 80%;
- pregnancy rate: 63%.
- Le gravidanze avvenute dopo la resezione ovarica non sono tassate dall’elevata incidenza di aborti.
- I risultati positivi in molte ma non in tutte sono permanenti.Di solito dopo un anno l’ovulazione tende a scomparire per cui l’85% delle gravidanze avvengono entro il primo anno e solo il 2% nel 2ø anno.
Il meccanismo secondo il quale l’intervento induce ovulazioni e cicli regolari non è chiaro.
È stato ipotizzato che la riduzione della superficie ovarica faciliti l’azione delle gonadotropine (secondo alcuni AA. si devono asportare i 2/3 della ghiandola con una resezione a cuneo che prende tutto il parenchima ovarico da un polo all’altro e profondamente fino a quasi l’ilo ovarico; invece altri AA. affermano che basta rimuovere l’albuginea soprattutto, anche solo parzialmente).
Recenti studi hanno dimostrato una, se pure transitoria, riduzione della produzione di Androstendione ovarico ed una persistente riduzione della produzione endogena del Testosterone; è stato anche osservato un decremento transitorio di E1 ed E2 in conseguenza della eliminazione delle numerose piccole cisti subcorticali che producono abbondanti dosi di estrogeni. Ovviamente gli androgeni surrenalici tipo DHEA-S non si modificano in seguito alla resezione.
La terapia chirurgica va comunque fatta seguire dalla terapia medica atta ad potenziare ulteriormente la ripresa della funzionalità ipotalamo-ipofisi-ovarica.
Attualmente il trattamento chirurgico – causa di aderenze post-operatorie e quindi a sua volta causa di sterilità – deve essere riservato solo a rarissimi casi in cui siano falliti tutti i tentativi di terapia medica. Praticamente è stato abbandonato.
10. Resezione percelioscopica:
la resezione diatermica laparoscopica non ha quasi mai dato aderenze diversamente dalla resezione cuneiforme laparatomica; tuttavia alcuni AA. hanno riferito di insorgenza di aderenze dopo resezione ovarica o drilling ovarico percelioscopico (2,3) .
Ovarian drilling: Si applica un elettrodo monopolare su ogni ovaio, bloccato con pinza a coccodrillo, e si praticano 4-12 punture che devono approfondirsi oltre la capsula e la corteccia ovarica (1). La corrente è di 30 W di tipo miscelato.
L’ovulazione si verifica in media dopo 22 giorni dal trattamento. Altre donne diventano responsive al trattamento con clomifene mentre non lo erano prima del trattamento chirurgico.
Le concentrazioni dell’LH diminuiscono gradualmente dopo la 1ª settimana, P diminuisce da 1.8 nmol/l a 0.9 e il T da 2.6 a 1.9 nmol/l, A da 9.7 a 7.9 nmol/l.
Un recente studio randomizzato (4) ha messo a confronto le variazioni sieriche di FSH, LH, T, A, SHBG in donne PCOS Clomifene-resistenti sottoposte ad ovarian drilling con donne sottoposte a terapia con analoghi + E-P e non ha trovato sostanziali differenze di risultato fra i due trattamenti.
L’analogo considerato era il Goserelin (Zoladex) 3.6 mg sottocute/ 28 gg; il progestinico era il desogestrel 0.15 mg e l’estrogeno era l’etinil-estradiolo 30 µg una volta al dì per 21 gg (Planum, Practil 21 cpr); Tutta la terapia aveva una durata di 3 mesi.
La valutazione dei livelli ormonali sierici era effettuata prima dell’intervento o prima dell’inizio della terapia e al 6º – 8º giorno della fase luteale del primo ciclo spontaneo dopo l’intervento o dopo i tre mesi di terapia medica (tab. 15). L’azione benefica dell’ovarian drilling (tab. 15) dovrebbe durare fino a 9 anni dopo l’intervento (43).
BIBLIOGRAFIA:
- V. Mazza, P. Oltramari, C. Battaglia, G. Covi, D. Sola, F. Bosselli, A.R. Gennazzani: “Agoaspirazione ecoguidata di cisti ovariche ed impermeabilizzazione della parete cistica con colla di fibrina umana”. Atti Seminario di Aggiornamento in Ginecologia ed Ostetricia Madonna di Campiglio, 22-28 marzo 1987. CIC Edizioni internazionale S.r.l. Roma.
- Scarselli G., Bracco G.L., Coccia M.E., Scatena E. Marchionni M.: “Trattamento celioscopico delle cisti ovariche”. Atti della Società Italiana di Ostetricia e Ginecologia. Sett. 1995, 422-429.
- Lanzone et al: “Gli iperandrogenismi e la sindrome dell’ovaio policistico”. Endocrinologia Ginecologica; Editeam editore; Cento (FE); 2004; pagg193-210.
- Bertulessi C., Busacca M.: “La riserva funzionale ovarica dopo enucleazione laparoscopico di cisti ovariche”. Ginecorama dic. 2005,6:12-16.
- Muzii L. et al: “Laparoscopic excision of ovarian cysts: is the stripping tecnique a tissue-sparing procedure?”. Fertil Steril 2002, 77,3:609-614.
- Jones KD, Sutton CJG: “Pregnancy rate following ablative laparoscopic surgery