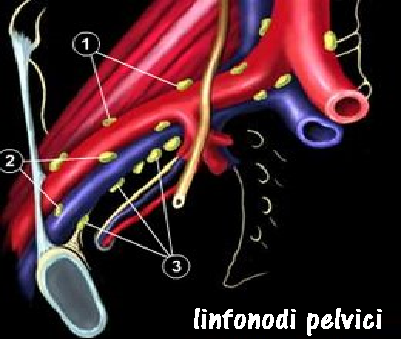
Linfadenectomia pelvica e paraortica: asportazione di linfonodi posizionati a livello dei vasi iliaci interni, esterni, comuni e otturatori e lombo aortica (fino alla arteria mesenterica o alle arterie renali, in base al tipo di indicazione). I linfonodi pelvici sono la principale via di diffusione metastatica del carcinoma endometriale nelle fasi iniziali, ma l’impatto clinico della linfadenectomia, in particolare la sopravvivenza a  5 anni, risulta sostanzialmente immodificato. Invece la linfadenectomia pelvica è importante per ottenere una stadiazione ottimale del ca. endometriale. Però la linfadenectomia comporta un aumento significativo delle complicanze post-operatorie (1). Secondo molti AA. la linfadenectomia pelvica e para-aortica è raccomandata nel trattamento delle pazienti con carcinoma dell’endometrio a rischio intermedio e alto di recidive (2-5).
5 anni, risulta sostanzialmente immodificato. Invece la linfadenectomia pelvica è importante per ottenere una stadiazione ottimale del ca. endometriale. Però la linfadenectomia comporta un aumento significativo delle complicanze post-operatorie (1). Secondo molti AA. la linfadenectomia pelvica e para-aortica è raccomandata nel trattamento delle pazienti con carcinoma dell’endometrio a rischio intermedio e alto di recidive (2-5).
L’accesso ai linfonodi pelvici avviene per via laparotomica extraperitoneale o laparoscopica transperitoneale; la prima è utilizzata in corso di laparotomia per altro ed entrambe le tecniche sono efficaci e sicure. La chirurgia laparoscopica presenta fondamentali vantaggi: visualizzazione ingrandita delle strutture, dissezione facilitata dall’emoperitoneo, accurata emostasi vascolare e linfatica, limitata incidenza di complicanze post-operatorie e linfoceli tardivi.
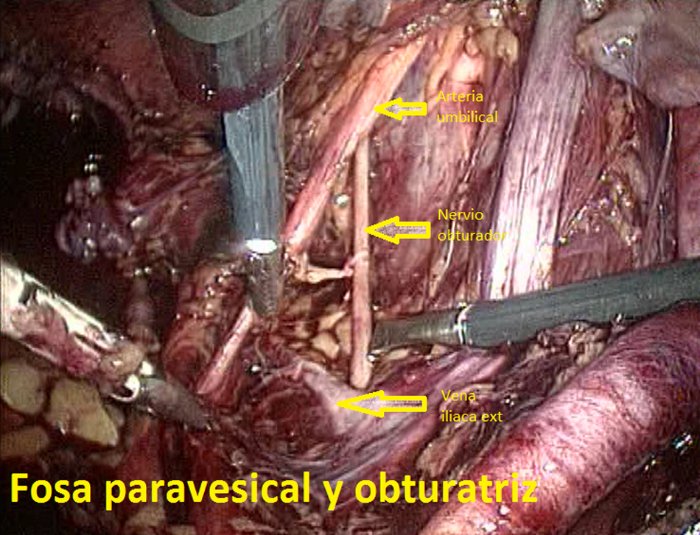
L’intervento prevede una incisione del  legamento largo nel suo terzo distale, nella zona dei vasi iliaci. Precisamente si incide medialmente al legamento ombelicale dal pube all’arteria iliaca comune. I limiti della dissezione sono identici in entrambe le procedure (laparotomica e lps): arteria circonflessa inferiormente, a. ipogastrica superiormente, a. iliaca esterna lateralmente e il nervo otturatore medialmente.
legamento largo nel suo terzo distale, nella zona dei vasi iliaci. Precisamente si incide medialmente al legamento ombelicale dal pube all’arteria iliaca comune. I limiti della dissezione sono identici in entrambe le procedure (laparotomica e lps): arteria circonflessa inferiormente, a. ipogastrica superiormente, a. iliaca esterna lateralmente e il nervo otturatore medialmente.
Con prudenza e delicatezza si isolano i vasi iliaci in alto ed i vasi otturatori in basso.
Nella fossa otturatoria si evidenzia il nervo otturatorio, i due rami del n. genito-femorale ed il m. psoas. Il n. otturatorio soprassiede a numerose funzioni sensitive e motorie dell’arto inferiore. La sua lesione produce un’alterazione caratteristica della deambulazione con “andatura anserina”.
Si procede a isolare il pacchetto linfonodale si rimuove coagulando e tagliando lateralmente mentre  l’assistente tende il pacchetto con delicatezza e lateralmente. Una volta che la dissezione della porzione laterale è completata, l’attenzione si sposterà alla parte del pacchetto linfatico vicina al legamento ombelicale e alla parete vescicale. L’assistente ritrae il tessuto linfatico in alto e lateralmente per facilitare l’esposizione del piano di clivaggio tra il legamento ombelicale e il pacchetto nodulare. Per via smussa si distacca il tessuto linfoghiandolare vicino all’osso pubico. A questo punto si avrà una chiara visione del nervo otturatore.
l’assistente tende il pacchetto con delicatezza e lateralmente. Una volta che la dissezione della porzione laterale è completata, l’attenzione si sposterà alla parte del pacchetto linfatico vicina al legamento ombelicale e alla parete vescicale. L’assistente ritrae il tessuto linfatico in alto e lateralmente per facilitare l’esposizione del piano di clivaggio tra il legamento ombelicale e il pacchetto nodulare. Per via smussa si distacca il tessuto linfoghiandolare vicino all’osso pubico. A questo punto si avrà una chiara visione del nervo otturatore.
La rescissione del pacchetto linfonodale avviene all’altezza della della biforcazione della vena iliaca comune. Occorre non approfondire troppo e fare attenzione a non ledere il nervo otturatorio ed il genito-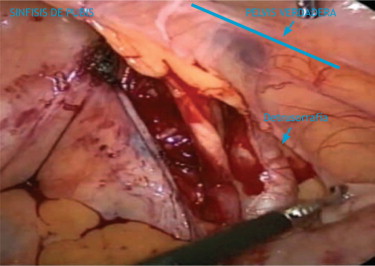 femorale.
femorale.
In caso di lesione del nervo otturatorio, si possono applicare due punti per ricollegare le due estremità e con ciò spesso si ripristina la funzionalità in modo soddisfacente.
Vengono prelevati circa 30 linfonodi (range interquartile = 22-42).
Si procede quindi alla rimozione dei linfonodi otturatori profondi. Alla fine dell’intervento si posizionano nello scavo pelvico 1-2 tubi di drenaggio a sistema chiuso (Mikulicz). L’intervento è effettuato in anestesia generale.
Linfadenectomia paraortica: Nel caso in cui i linfonodi coinvolti dalla malattia siano localizzati a livello retro-peritoneale l’intervento prevede inizialmente l’accesso alla cavità addominale per via trans peritoneale e la derotazione della matassa intestinale per accedere al retroperitoneo. Si procede quindi alla rimozione dei linfonodi, che si trovano in prossimità dell’aorta e vena cava. La procedura prevede, laddove lo stadio di coinvolgimento linfonodale lo consenta, il risparmio dei nervi della catena del sistema simpatico.
A fine intervento vengono posizionati 1-2 tubi di drenaggio a sistema chiuso di Mikulicz.
Durante entrambe le procedure viene posizionato un catetere vescicale per monitorare la diuresi. Tale presidio viene generalmente rimosso 1-2 giorni dopo l’intervento chirurgico. I tubi di drenaggio verranno rimossi non appena la quantità del liquido drenato diverrà esigua.
Bibliografia:
- Benedetti Panici P et al: Linfoadenectomia pelvica sistematica vs non linfoadenectomia nelle prime fasi di carcinoma dell’endometrio: studio clinico randomizzato. Journal of the National Cancer Institute 2008; 100: 1707-1716
- E.L. Muñoz-Ibarra et al: “Extended bilateral pelvic lymphadenectomy in cancer of the penis: technical aspects”. Revista Mex Urol 2014;74,3:176-179
-
Todo Y1, Kato H, Kaneuchi M, Watari H, Takeda M, Sakuragi N. Survival effect of para-aortic lymphadenectomy in endometrial cancer (SEPAL study): a retrospective cohort analysis. Lancet. 2010 Apr 3;375(9721):1165-72. doi: 10.1016/S0140-6736(09)62002-X. Epub 2010 Feb 24.
-
Soliman PT, Frumovitz M, Spannuth W et al. Lymphadenectomy during endometrial cancer staging: practive patterns among gynecologic oncologists. Gynecol. Oncol. 119(2), 291-294 (2010)
-
Long-term survival in patients with para-aortic lymph node metastasis with systematic retroperitoneal lymphadenectomy followed by adjuvant chemotherapy in endometrial carcinoma.
-
COSA-NZ-UK endometrial cancer study group: Pelvic lymphadenectomy in high risk endometrial cancer. Int J Gynecol Cancer 6:102107, 1996 26.
-
Trimble EL, Kosary C, Park RC: lymph node sampling and survival in endometrial cancer. Gynecol Oncol 71:340-343,1998.
-
Cragun JM, Havrilesky LJ, Calingaert B, et al: Retrospective Analysis of Selective Lymphadenectomy in Apparent Early-Stage Endometrial Cancer. J Clinc Oncol 2005 29.
-
Mohan DS, Samuels MA, et al: Long-term outcomes of therapeutic pelvic lymphadenectomy for stage I endometrial adenocarcinoma (see comments). Gynecol Oncol 70:165-171,1998
-
Hiura M, Nogawa T, Matsumoto T, Yokoyama T, Shiroyama Y, Wroblewski J. Int J Gynecol Cancer. 2010 Aug; 20(6):1000-5.
-
Amato NA, Partipilo V, Mele F, Boscia F, De Marzo P.: Pelvic lymphadenectomy as an alternative to adjuvant radiotherapy in early stage endometrial cancer at high risk of recurrent lymphatic metastases (stage I). Minerva Ginecol. 2009 Feb; 61(1):1-12.
-
Eggemann H, Ignatov T, Kaiser K, Burger E, Costa SD, Ignatov A. Survival advantage of lymphadenectomy in endometrial cancer. J Cancer Res Clin Oncol. 2016 May; 142(5):1051-60. Epub 2016 Jan 8.
-
Frost JA, Webster KE, Bryant A, Morrison J. Lymphadenectomy for the management of endometrial cancer. Cochrane Database Syst Rev. 2015 Sep 21; (9):CD007585. Epub 2015 Sep 21.
-
May K, Bryant A, Dickinson HO, Kehoe S, Morrison J. Lymphadenectomy for the management of endometrial cancer. Cochrane Database Syst Rev. 2010 Jan 20; (1):CD007585. Epub 2010 Jan 20.
- J.G. Campos-Salcedo et al: Technique and anatomic references in laparoscopic diagnostic pelvic lymphadenectomy. Rev Mex 2014;74,1:25-29.
- Long-term survival in patients with para-aortic lymph node metastasis with systematic retroperitoneal lymphadenectomy followed by adjuvant chemotherapy in endometrial carcinoma.Hiura M, Nogawa T, Matsumoto T, Yokoyama T, Shiroyama Y, Wroblewski J. Int J Gynecol Cancer. 2010 Aug; 20(6):1000-5.
- Todo Y, Kato H, Kaneuchi M, Watari H, Takeda M, Sakuragi N. Survival effect of para-aortic lymphadenectomy in endometrial cancer (SEPAL study): a retrospective cohort analysis.
Lancet.2010 Apr 3;375(9721):1165-72. doi: 10.1016/S0140-6736(09)62002-X. Epub 2010 Feb 24.
- Lymphadenectomy for the management of endometrial cancer. Frost JA, Webster KE, Bryant A, Morrison J. Cochrane Database Syst Rev. 2015 Sep 21; (9):CD007585. Epub 2015 Sep 21.
- Lymphadenectomy for the management of endometrial cancer. May K, Bryant A, Dickinson HO, Kehoe S, Morrison J. Cochrane Database Syst Rev. 2010 Jan 20; (1):CD007585. Epub 2010 Jan 20.
- M. Schumacher, M.D., F.-C. Burkhard, M.D., U.-E. Studer, M.D Linfadenectomia nel cancro della prostata [41-304] – Doi : 10.1016/S0000-0000(06)45484-X
- Papadia A. et al.: “Laparoscopic pelvic and paraortic lymphadenectomy in gynecologic oncology”. J Am Ass Gynecol Laparosc 2004.