Mastopessi riduttiva
di Tatjana Volpicelli
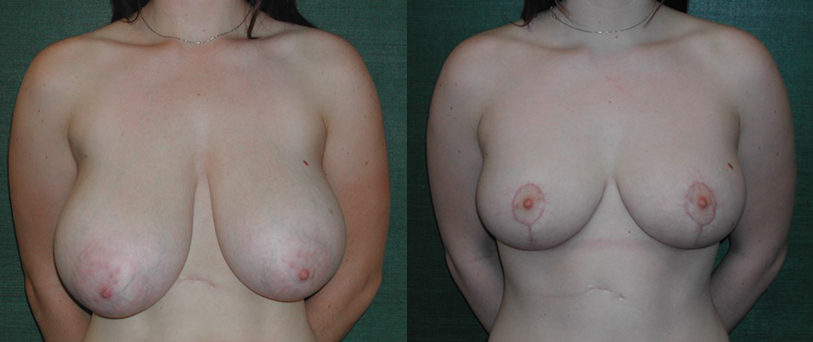
La mastopessi riduttiva (MR) è un intervento di chirurgia plastica mammaria il cui obiettivo gold standard comprende non solo la riduzione del volume mammario, raccordato alla silhouette e i desideri della paziente, ma anche la restituzione di tono e simmetria alla ghiandola e gradevolezza al profilo del seno (1-4).
La MR è indicata nei casi di ipertrofia mammaria, con o senza ptosi. L’ipertrofia mammaria può essere classificata, sec. Regnault e Daniel, in lieve (>200 gr), moderata (200-500 gr), grave (500-1500 gr) e gigantomasta (>1500 gr).
L’ipertrofia mammaria, soprattutto nella forma giovanile (“ipertrofia virginale”), induce inevitabilmente nel corso degli anni alterazioni fisiche (cifosi e/o scoliosi della colonna vertebrale) e comportamentali sociali patologici (tendenza a “nascondere” le mammelle) (5-8). I casi di gigantomastia possono comportare gravi rischi per la salute della donna fino a morte.
Precauzioni da adottare prima dell’intervento
- USG e mammografia pre-operatoria soprattutto in pazienti >35 anni o con anamnesi familiare di cancro mammario o con presenza di lesionipalpabili.
- consulenza anestesiologica.
- fotografie
- È essenziale smettere di fumare due mesi prima e fino a 15 giorni dopo l’intervento chirurgico per ridurre il rischio di complicazioni cardio-respiratorie durante l’intervento, mancata cicatrizzazione, infezioni, necrosi cutanea. Le stesse avvertenze valgono anche per la sigaretta elettronica.
- La cessazione della contraccezione orale è richiesta un mese prima dell’intervento chirurgico per ridurre il rischio di tromboembolia
- Per ridurre quest’ultimo rischio sarà utile indossare un paio di calze a pressione variabile e
- somministrare eparina a basso peso molecolare per 15 giorni prima dell’intervento.
- Non utilizzare aspirina nei 10 giorni precedenti l’intervento.
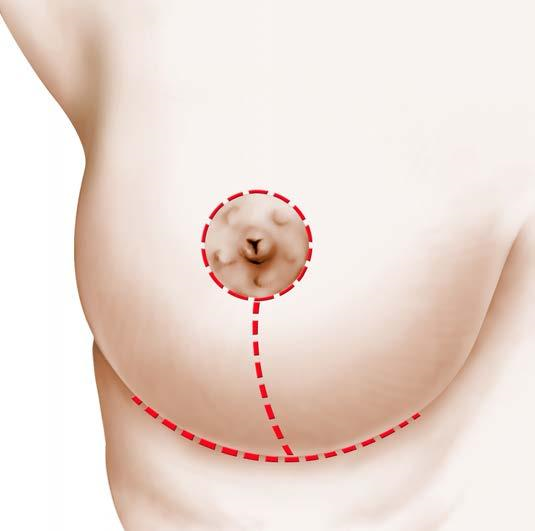
L’intervento viene eseguito in anestesia generale e posizione semi-seduta, in modo da apprezzare meglio il risultato finale. Dura circa 2 ore. Restano 2-3 cicatrici: una periareolare, una verticale e, quasi sempre, una terza cicatrice orizzontale a livello del solco sottomammario.
dopo l’intervento chirurgico
• Un drenaggio Redon viene lasciato in sede dopo l’intervento e rimosso al momento della dimissione.
• La durata normale di ospedalizzazione è di 2 notti.
• al momento della dimissione si rinnova la medicazione
• La prima doccia è consentita già il giorno dopo la dimissione
• i fili di sutura sono di tipo assorbibile.
• Le attività lavorative si possono riprendere di solito dopo 15 giorni; le attività sportive dopo due mesi;
• indossare, giorno e notte, un reggiseno senza ferretto per 2 mesi
• Il risultato finale si ottiene dopo 6 mesi (per il volume e la forma) e 12 mesi per le cicatrici.
• Si noti che la cicatrice a “T invertita” avrà un aspetto molto brutto e la mammella prenderà la sua forma naturale in 2 mesi.
• La gravidanza non è raccomandata entro 2 anni dopo l’intervento, al fine di evitarne la vanificazione dei risultati estetici dell’intervento
• L’allattamento al seno è spesso possibile dopo una mastoplastica, ma non può essere garantito.
Complicazioni: come ogni intervento chirurgico, la MR comporta dei rischi di tipo aspecifico, comuni a tutti gli interventi chirurgici:
- rischio di emorragie o ematomi
- infezioni
- rischio di tromboembolia venosa (flebite, embolia polmonare), soprattutto se in sovrappeso, in fumatrici e / o in pazienti che praticano la contraccezione orale
- ritardo di cicatrizzazione
- iperplasia delle cicatrici e deiscenza delle stesse
Complicanze specifiche per la mastoplastica riduttiva:
- sofferenza areolare: dalla semplice disestesia alla perdita totale di sensibilità. Questa complicazione è favorita dal fumo e spesso la sensibilità si riacquista dopo 6 mesi.
- una necrosi grassa di una porzione della ghiandola mammaria, che può causare perdite sierose attraverso la cicatrice e la deformità secondaria del seno.
- necrosi cutanea, più frequente nelle donne fumatrici
- tromboflebite superficiale delle vene del torace (malattia di Mondor)
- cancro mammario: non c’è alcun aumentato rischio, anzi la MR sembra ridurre tale rischio.
TECNICA CHIRURGICA: Nei casi di modesta entità ci si può limitare ad un intervento di microliposuzione mentre per i casi di gravità medio-alta sono state elaborate numerose tecniche chirurgiche di mastopessi riduttiva.
Nel 1882 Thomas e Gaillard utilizzarono un’incisione sottomammaria fissando la ghiandola all’altezza della seconda cartilagine costale. Nel 1897 Pousson eseguì una riduzione mammaria mediante resezioni cutanee sulla regione superiore e fissaggio della ghiandola al muscolo grande pettorale. L’anno seguente, Vercherè perfezionò questa tecnica praticando delle resezioni triangolari sulla regione esterna-superiore ed asportando cute, tessuto adiposo e ghiandola. Negli anni 1903 e 1907 Guinard e Morestin proposero un approccio alla ghiandola attraverso il solco mammario con resezioni ghiandolari a forma di cono o discoidali. I primi interventi di mastopessi riduttiva verticale furono descritti da Dartigues nel 1924 e successivamente rielaborati da Arie nel 1957.
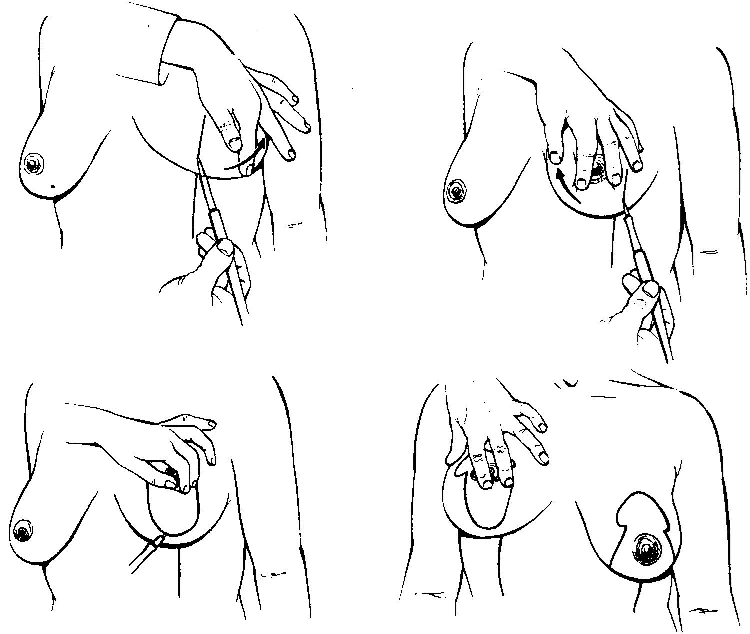
Tecnica di Lassus/Lejour – Nel 1970, Lassus ha introdotto la tecnica verticale di mastopessi riduttiva che prevede l’escissione in blocco di un cuneo infero-centrale a superficie ellissoidale comprendente cute, grasso e tessuto ghiandolare. I due flaps laterale sono accostati centralmente con punti staccati. Nei casi gravi l’incisione verticale scendeva al di sotto del solco sottomammario. per evitare ciò Lassus ha aggiunto una breve incisione orizzontale nel solco sottomammario (incisione a “T” rovesciata o ad “ancora”). In seguito Lassus è ritornato alla semplice incisione verticale per i casi in cui la quantità di tessuto da asportare era limitata.
Il complesso areola-capezzolo viene scolpito con incisione “a ciambella” e trasposto superiormente e medialmente in corrispondenza del punto di incontro fra il terzo distale e quello mediale della retta acromion-olecranica (2 cm sotto il punto di mezzo della stessa retta) situato a 9 cm inferiormente al punto di mezzo della clavicola (9-13).
La tecnica Lassus non consente un’escissione significativa della porzione laterale della ghiandola.
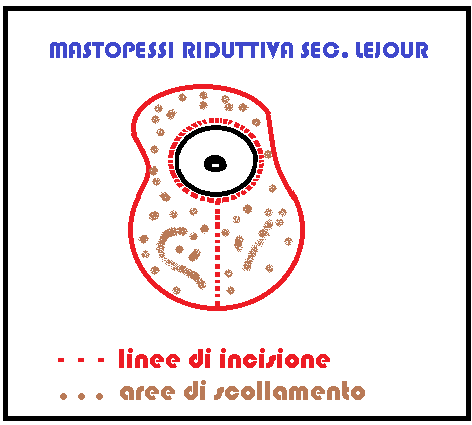
TECNICA STANDARD: Lejour nei primi anni ’90 e successivamente altri AA. hanno presentato numerose variazioni alla tecnica Lassus per ottenere un seno armonioso, rendere i risultati durevoli nel tempo, ridurre i rischi di complicanze e limitare il più possibile le cicatrici. La tecnica standard sommariamente qui indicata, con eventuali variazioni personalizzate, è attualmente la più utilizzata.
TECNICA STANDARD:
- marcatura delle incisioni da eseguire e della cute da rimuovere (paziente seduta o in piedi)
- liposuzione iniziale
- Incisione periareolare tenendo conto che il diametro finale del complesso areola-capezzolo deve misurare 4.5-5.0 cm
- ampio scollamento inferiore, laterale e superiore secondo il disegno effettuato prima dell’intervento.
- Escissione del peduncolo dermoghiandolare superiore
- Incisione verticale della cute dall’areola al solco sottomammario

- Scollamento dei 2/3 inferiori della ghiandola mammaria dalla sua base di impianto sulla fascia pettorale
- dai quadranti inferiori si rimuove il tessuto ghiandolare ritenuto in eccesso,
- si solleva in alto la ghiandola residua fino a che il complesso areola-capezzolo non abbia raggiunto la nuova collocazione.
- Con punti di sutura si accostano in basso le due metà distali del parenchima residuo.
- Si accostano i lembi cutanei della cicatrice inferiore e si applicano punti staccati a doppia trasfissione alla base dei lembi cutanei così da delineare la forma della mammella e marcare il surplus cutaneo.
- Con bisturi si rimuove la cute in eccesso sovrastante la sutura appena effettuata.
- Sutura dei pilastri laterali all’altezza del peduncolo superiore per facilitare la creazione di una forma conica del seno;
- Sutura del complesso areola-capezzolo al nuovo limite cutaneo in alto e con la cicatrice verticale in basso.
- Infine si effettua una doppia incisione ad ancora al limite inferiore della cicatrice verticale per eliminare l’eccesso cutaneo orizzontale inferiore, innalzare il solco sottomammario di 1-2 cm rispetto alla piega originale e ridurre al minimo il fenomeno del “bottoming out”.
principali complicanze:
- “bottoming out” (corpo mammario molto protruso in avanti e in basso mentre il capezzolo è posizionato troppo in alto)
- Pseudoptosi
- lungo periodo di tempo (circa 6 mesi) per ottenere la forma finale del profilo mammario e per ridurre la sporgenza delle cicatrici (9-13).
SPAIR – Short scar PeriAreolar Inferior pedicle Reduction
La tecnica, descritta per la prima volta da Hammond nel 1999, è semplice, efficace e versatile adeguandosi alla correzione di ogni tipo di mammella. Si avvale di un’incisione lollipop, però il tratto 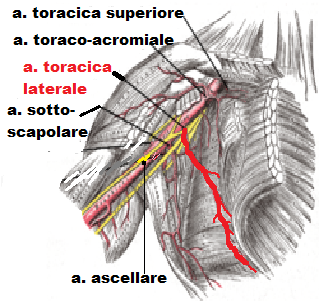 verticale inferiore dell’incisione è ridotto (L-scar, limited-scar), non giunge al solco sottomammario. Con questa tecnica si ottiene una cicatrice più corta. Inoltre, avvalendosi di una combinazione della tecnica periareolare e verticale, si riduce il rischio di wrinkling associato alla sutura periareolare. La riduzione del parenchima ghiandolare e del grasso avviene per gran parte a carico dei quadranti inferiori preservando i quadranti superiori e ciò concorre quindi a conservare le curve naturali del seno (14-16,50-53).
verticale inferiore dell’incisione è ridotto (L-scar, limited-scar), non giunge al solco sottomammario. Con questa tecnica si ottiene una cicatrice più corta. Inoltre, avvalendosi di una combinazione della tecnica periareolare e verticale, si riduce il rischio di wrinkling associato alla sutura periareolare. La riduzione del parenchima ghiandolare e del grasso avviene per gran parte a carico dei quadranti inferiori preservando i quadranti superiori e ciò concorre quindi a conservare le curve naturali del seno (14-16,50-53).
Anche la tecnica SPAIR richiede molto tempo (6 mesi circa) per la riepitelizzazione completa della cicatrice. Le complicanze sia precoci (ematoma, sieroma, deiscenza della ferita, infezione della ferita e necrosi) che tardive (problemi di volume, forma, simmetria, areola, cicatrici e la posizione della ghiandola sul torace) richiedenti un reintervento sono del 21% e dell’11% rispettivamente, molto simili a quelle presenti nella tecnica di Lassus/Lejour (17-22).
“NO VERTICAL SCARE” – Nel 2003 D.H. Lalonde ha aggiunto la tecnica cosiddetta “No vertical Scar” alle tecniche di mastopessi riduttiva. Questa operazione prevede un’incisione simile alla “T” invertita senza la porzione verticale (23, 47,48).
SPEAR (Superomedial Pedicle Efficient Anatomical Reduction) Nei casi di gravità lieve-media è preferibile ricorrere a questa tecnica che prevede un’incisione circolare periareolare associata ad un’incisione verticale supero-mediana (24-30). I vantaggi che offre tale tecnica sono:
1. L’irrorazione del complesso areola-capezzolo è conservata come per la tecnica SPAIR essendo preservati i rami perforanti dell’a. mammaria interna, i rami perforanti dell’arteria toracica laterale e i rami intercostali laterali e toraco-acromiali. Il peduncolo ruota facilmente in posizione e non richiede piegatura o attorcigliamento. Questo contrasta con il peduncolo superiore di Lejour che può richiedere piegatura e, come tale, può comportare compromissione vascolare.
2. Il peduncolo superiore ha un ridotto arco di rotazione e una lunghezza inferiore rispetto al peduncolo inferiore della SPAIR. Nonostante molto ampie riduzioni, Finger e collaboratori hanno dimostrato che la lunghezza media del peduncolo con la tecnica SPEAR è 11,6 cm contro . i 16-19 cm della tecnica SPAIR per una uguale quantità di parenchima asportato.
3. Diminuzione del tempo di riepitelizzazione rispetto a quella con la tecnica peduncolo inferiore.
4. Notevole pienezza del quadrante supero-mediale e riduzione al minimo del cosiddetto “bottoming out” associato alla mastopessi riduttiva di Lejour.
5. è conservata o migliorata la pienezza dei quadranti superiori
6. Sensibilità del complesso capezzolo-areolare teoricamente può essere migliorata incorporando i rami laterali del quarto nervo intercostale e possibilmente del 3° e 5° nervo intercostale (31-38).
Nervi mammari: terminano nella cute (nervi sensitivi); nelle miocellule mammarie (nervi motori); sui vasi (nn. vasomotori).
i nervi sensitivi della mammella derivano principalmente dai rami antero-laterali ed antero-mediali del 2°, 3°, 4°, 5° e 6° nervi toracici intercostali. Il T4 in particolare innerva il capezzolo. Altri rami sensitivi provengono dal ramo sopraclavicolare del plesso cervicale ed innervano i quadranti laterali e superiori della mammella (38-46).
Rami simpatici: raggiungono le mammelle assieme alle arterie.
Dr. Tatjana Volpicelli
Bibliografia:
- Gigantomastia: A problem of local recurrence The Breast, Volume 15, Issue 1, February 2006, Pages 100-102
- Dhananjay Kulkarni, N. Beechey-Newman, H. Hamed and I.S. Fentiman
W. Durston 1670 – Concerning the death of the big breasted woman. Phil Trans R Soc London 4:1068. - Swelstad MR, Swelstad BB, Rao VK, Gutowski KA. Management of gestational gigantomastia. Plast Reconstr Surg. 2006 Sep 15;118(4):840-8. Review. PMID 16980844
- Baker SB, Burkey BA, Thornton P, LaRossa D. Juvenile gigantomastia: presentation of four cases and review of the literature. Ann Plast Surg. 2001 May;46(5):517-25; discussion 525-6. PMID 11352426
- De la Torre, Jorge (2009). “Breast Mastopexy”. Medscape.
- Grassley JS. (2002). “Breast Reduction Surgery: What every Woman Needs to Know”. Lifelines 6 (3): 244–249. doi:10.1111/j.1552-6356.2002.tb00088.x. PMID 12078570.
- Azar FS. (2001). A Deformable Finite Element Model of the Breast for Predicting Mechanical Deformations under External Perturbations. (Doctoral thesis). Department of Bioengineering, University of Pennsylvania, Philadelphia, Penn., US. PMID 11699849.
- De Benito, J; Sanza, IF (1993). “Periareolar Techniques for Mammary Reduction and Elevation”.Aesthetic plastic surgery 17 (4): 311–6. doi:10.1007/bf00437104. PMID 8273533.
- Dennis C. Hammond (3 December 2008). Atlas of Aesthetic Breast Surgery. Elsevier Health Sciences. pp. 187–. ISBN 978-1-4160-3184-0. Retrieved 2 May 2010.
- Scott L et al: Superomedial Pedicle Reduction with Short Scar Semin Plast Surg. 2004 Aug; 18(3): 203–210.
- Hall-Findlay E J. A simplified vertical reduction mammaplasty: shortening the learning curve. Plast Reconstr Surg. 1999;104:748–759. [PubMed]
- Lassus C. A 30-year experience with vertical mammaplasty. Plast Reconstr Surg. 1996;97:373–380. [PubMed]
- Lejour M. Vertical mammaplasty and liposuction of the breast. Plast Reconstr Surg. 1994;94:100–114. [PubMed]
- Hammond D C. Short scar periareolar-inferior pedicle reduction (SPAIR) mammaplasty. Operative Techniques in Plastic and Reconstructive Surgery. 1999;6:106. [PubMed]
- Hammond D C. Short scar periareolar-inferior pedicle reduction (SPAIR) mammaplasty. Plast Reconstr Surg. 1999;103:890–901. [PubMed]
- Hammond DC. Short scar periareolar inferior pedicle reduction (SPAIR) mammaplasty. Plast Reconstr Surg. 1999 Mar; 103(3):890-901; discussion 902.
- Cho BC, Yang JD, Baik BS. Periareolar reduction mammoplasty using an inferior dermal pedicle or a central pedicle. J Plast Reconstr Aesthet Surg. 2008; 61(3):275-81. Epub 2007 Nov
- Benefits and pitfalls of vertical scar breast reduction. Beer GM, Spicher I, Cierpka KA, Meyer VE. Br J Plast Surg. 2004 Jan; 57(1):12-9.
- Hammond DC and Kim K The Short Scar Periareolar Inferior Pedicle Reduction Mammaplasty: Management of Complications. Clin Plast Surg. 2016 Apr;43(2):365-72.
- Restifo RJ. Early experience with SPAIR mammaplasty: a useful alternative to vertical mammaplasty. Ann Plast Surg. 1999 Apr; 42(4):428-34; discussion 435.
- Restifo RJ The inferior pedicled L-scar mammaplasty Operative Techniques in Plastic and Reconstructive 1999;6,2: 119-125
- Beer GM, Spicher I, Cierpka KA and Meyer VE: Benefits and pitfalls of vertical scar breast reduction. Br J Plast Surg. 2004 Jan;57(1):12-9.
- Lalonde DH, Lalonde J. French R: The no vertical scar breast reduction: a minor variation that allows to remove vertical scar portion of the inferior pedicle wise pattern T scar. Aesthetic Plast Surg. 2003 Sep-Oct;27(5):335-44. Epub 2003 Nov 21.
- Spear SL, Davison SP: Superomedial Pedicle Reduction with Short Scar Semin Plast Surg. 2004 Aug; 18(3): 203–210.
-
Hall-Findlay E J. A simplified vertical reduction mammaplasty: shortening the learning curve. Plast Reconstr Surg. 1999;104:748–759. [PubMed]
- Asplund O A, Davies D M. Vertical scar breast reduction with medial flap or glandular transposition of the nipple-areola. Br J Plast Surg. 1996;49:507–514. [PubMed]
- Spear S L, Howard M A. Evolution of the vertical reduction mammoplasty. Plast Reconstr Surg. 2003;112:855–868. [PubMed]
- Weiner D L, Aiache A E, Silver L, Tittiranonda T. A single dermal pedicle for nipple transposition in subcutaneous mastectomy, reduction mammaplasty, or mastopexy. Plast Reconstr Surg. 1973;51:115–120. [PubMed]
- Orlando J C, Guthrie R H., Jr The superomedial dermal pedicle for nipple transposition. Br J Plast Surg. 1975;28:42–45. [PubMed]
- Hauben D J. Experience and refinements with the superomedial dermal pedicle for nipple-areola transposition in reduction mammaplasty. Aesthetic Plast Surg. 1984;8:189–194. [PubMed]
- Hauben D J. Superomedial pedicle technique of reduction mammaplasty: discussion. Plast Reconstr Surg. 1989;83:479.
- Finger R E, Vasquez B, Drew G S, Given K S. Superomedial pedicle technique of reduction mammoplasty. Plast Reconstr Surg. 1989;83:471–478. [PubMed]
- Shin K S, Chung S, Lee H K, Lew J D. Reduction mammaplasty by central pedicle flap with short submammary scar. Aesthetic Plas Surg. 1996;20:69–76. [PubMed]
- Mofid M M, Dellon A L, Elias J J, Nahabedian M Y. Quantitation of breast sensibility following reduction mammaplasty: a comparison of inferior and medial pedicle techniques. Plast Reconstr Surg. 2002;109:2283–2288. [PubMed]
- Courtiss E H, Goldwyn R M. Breast sensation before and after plastic surgery. Plast Reconstr Surg. 1976;58:1–13. [PubMed]
- Craig R DP, Sykes P A. Nipple sensitivity following reduction mammaplasty. Br J Plast Surg. 1970;23:165–172. [PubMed]
- Farina M A, Newby B G, Alani H M. Innervation of the nipple-areola complex. Plast Reconstr Surg. 1980;66:497–501. [PubMed]
- Benelli L C. In Spear SL, editor. Surgery of the Breast: Principles and Art. Philadelphia: Lippincott-Raven; 1998. Periareolar Benelli mastopexy and reduction: the “round block” pp. 685–696.
- Mathes SJ, Nahai F. Reconstructive Surgery: Principles, Anatomy, and Technique. New York, NY: Churchill Livingston; 1997.
- Pansky B. Review of Gross Anatomy. 6th ed. New York, NY: McGraw-Hill; 1996.
- Chung, Kyung Wong, Ph.D. Board Review Series: Gross Anatomy, 3rd ed. Williams and Wilkins: 1995. pagg 114-115.
- Lockhart, RD, et al: .“Anatomy of the Human Body”. Faber and Faber. 1972.
- Frank H. Netter, Atlante di anatomia umana, terza edizione, Elsevier Masson, 2007. ISBN 978-88-214-2976-7
- Anastasi G. e altri, “Trattato di anatomia umana” Edi Ermes 2006
- Testut L. et Latarjet A.: “Traitè d’anatomie humaine”. G. Doin & CIE Editeurs;1949.
- Testut L. et Jacob O.: “Trattato di anatomia topografica”. UTET Ed. Torino; 1967.
- Echo A, Guerra G, Erik M, Weather WM, and Yuksel E: No-vertical-scar inferior pedicle breast reduction using the dermal suspension sling. European Journal of Plastic Surgery 2014;37,1:21-28
- Karoschiltz SA: A New Technique for Mastopexy and Reduction Mammaplasty: The rolling Bilateral Flap Technique. Advances in Breast Cancer Research, 2016, 5, 74-82
- Hidalgo, D. A., Elliot, L. F., Palumbo, S., Casas, L., and Hammond, D. Current trends in breast reduction. Plast. Reconstr. Surg. 104: 806, 1999.
- Hall-Findlay, E. J. A simplified vertical reduction mammaplasty: Shortening the learning curve. Plast. Reconstr. Surg. 104: 748, 1999.
- Benelli, L. C. Periareolar Benelli mastopexy and reduction: The “round block.” In S. L. Spear (Ed.), Surgery of the Breast: Principles and Art. Philadelphia: Lippincott-Raven, 1998. P. 685.
- Bostwick, J. Reduction mammaplasty. In J. Bostwick (Ed.), Plastic and Reconstructive Breast Surgery. St. Louis: Quality Medical Publishing, 1999. P. 371.
- Chiari, A. The L short-scar mammaplasty: 12 years later. Plast. Reconstr. Surg. 108: 489, 2001.