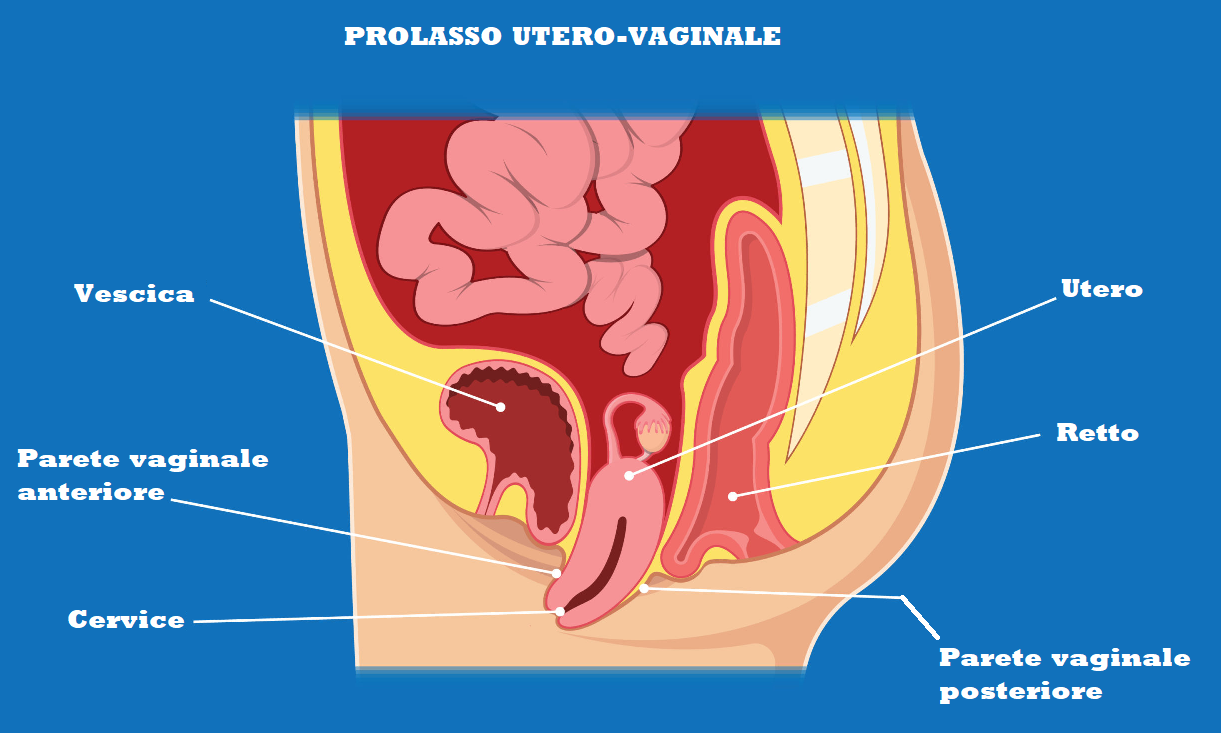
Il prolasso uterino è l’erniazione dell’utero nel canale vaginale. Si verifica quando i muscoli e i legamenti del pavimento pelvico sono danneggiati, si allungano e si indeboliscono e non forniscono più un supporto sufficiente per l’utero. Di conseguenza, l’utero discende in vagina fino a fuoriuscirne all’esterno coinvolgendo la vagina e spesso vescica e retto. E’ una patologia che non comporta rischio di morte ma una notevole morbidità.
Il prolasso uterino (isterocele) spesso si accompagna a prolasso vaginale (colpocele), vescicale (cistocele), rettale (rettocele), prolasso delle anse intestinali (enterocele). Quindi il suo trattamento spesso coinvolge un team di professionisti esperti in diverse specialità.
Epidemiologia – Il prolasso uterino può verificarsi nelle donne di qualsiasi età. Ma colpisce più frequentemente le donne in età avanzata (9.7% delle donne di 20-39 anni e 49.7% delle donne >80 anni) e quelle che hanno avuto uno o più parti vaginali.
Fisiopatologia:
- Danneggiamento dei ligamenti utero-sacrali
- Danneggiamenti dei ligamenti cardinali di Mackenrodt
- Danneggiamento dei muscoli elevatori dell’ano
- Danneggiamenti dei muscoli e delle fasce del pavimento pelvico

Fattori di rischio:
- Pluriparità
- Obesità.(BMI >25)
- Tosse cronica.
- Costipazione cronica.
- Carenza estrogenica
- Lavori che richiedono sollevamento di pesi
- Familiarità
- età avanzata
- Sindrome di Marfan e S. di Ehler’s Danlos, che comportano disordini del tessuto connettivo.
:Classificazione:
- primo grado: la cervice è ancora all’interno della vagina
- secondo grado: la cervice è a livello dell’imene
- terzo grado: solo la cervice è al di fuori della rima vulvare
- quarto grado: tutto il corpo uterino è al di fuori della vagina
Sintomi
Un lieve prolasso uterino generalmente non causa segni o sintomi. Segni e sintomi di prolasso uterino aumentano con l’aggravarsi della patologia e includono:
- Visualizzazione o sensazione di un rigonfiamento nell’area vaginale
- Sensazione di pesantezza o trazione nel bacino
- Tessuto che sporge dalla vagina
- Incontinenza urinaria o ritenzione di urina
- Dispareunia
- Difficoltà a deambulare
Diagnostica:
- Esame ginecologico con la donna in posizione eretta e con esecuzione della manovra di Valsalva. sI visualizza direttamente il segmento prolassato. La visualizzazione del segmento prolasso rispetto all’imene o all’introito viene utilizzata per la stadiazione.
- RMN: può servire a delimitare esattamente i confini del prolasso
- USG: in particolare aiuta a studiare le lesioni tissutali del pavemento pelvico
Diagnostica differenziale: Altre possibilità diagnostiche possono includere prolasso uretrale, cistocele, enterocele, rettocele, ascesso o neoplasie.
Prognosi – Il prolasso uterino non è di per sé pericoloso per la vita. Può causare scarsa autostima, bassa autostima, ansia, depressione, disagio fisico, incontinenza intestinale e vescicale e limitazioni sessuali.
Complicazioni – La debolezza del pavimento pelvico che consente il prolasso del compartimento apicale può inoltre consentire il prolasso dei compartimenti anteriore e posteriore risultando in un cistocele, rettocele e/o enterocele composti. Queste condizioni spesso concomitanti possono causare incontinenza urinaria, incontinenza fecale e morbilità a lungo termine.
Terapia: Il trattamento dipende dallo stadio e dalla gravità del prolasso. Alcune strategie possono ridurre il rischio di sviluppo del prolasso uterino o impedirne il peggioramento. Questi includono:
- esercizi di Kegel: consistono nell’eseguire delle contrazioni alternate al rilasciamento dei muscoli pubo-coccigei e pubo-rettali, che sono quei muscoli che vengono utilizzati quando si cerca di interrompere il flusso urinario durante la minzione. È stato dimostrato che determinano un miglioramento soggettivo dei sintomi da parte dei pazienti e un miglioramento oggettivo del punteggio POP-Q da parte degli esaminatori (10).
 La ginnastica del pavimento pelvico deve essere eseguita quotidianamente, la contrazione dei muscoli va mantenuta per circa 5 secondi e viene seguita da un rilasciamento che dura circa il doppio del tempo. Si consiglia di ripetere l’esercizio per una decina di volte per sessione e di eseguire tre sessioni al giorno (mattina, pomeriggio e sera). Gli esercizi vanno eseguiti dopo aver svuotato la vescica ed è importante evitare un sovraallenamento che potrebbe portare ad un eccessivo affaticamento muscolare e quindi ad effetti contrari.
La ginnastica del pavimento pelvico deve essere eseguita quotidianamente, la contrazione dei muscoli va mantenuta per circa 5 secondi e viene seguita da un rilasciamento che dura circa il doppio del tempo. Si consiglia di ripetere l’esercizio per una decina di volte per sessione e di eseguire tre sessioni al giorno (mattina, pomeriggio e sera). Gli esercizi vanno eseguiti dopo aver svuotato la vescica ed è importante evitare un sovraallenamento che potrebbe portare ad un eccessivo affaticamento muscolare e quindi ad effetti contrari. - Pessario vaginale in silicone: riservato alle pazienti anziane e inoperabili. Il pessario solitamente non provoca alcun fastidio, è ben
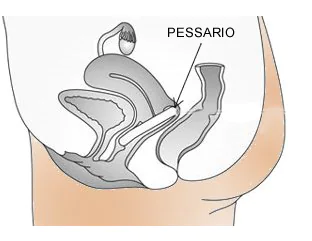 tollerato e va sostituito dal ginecologo periodicamente (ogni 6 mesi circa). Ottiene un buon risultato nell’84% dei casi di prolasso uterino avanzato e si osservano lievi complicazioni nel 31% dei casi. La paziente dovrebbe essere in grado di cammonare, piegarsi e urinare comodamente senza che il pessario si sposti. lae più frequenti complicanze prevedono vaginite, ulcerazioni vaginale, leucorrea, sanguinamento e cattivo odore (11,12).
tollerato e va sostituito dal ginecologo periodicamente (ogni 6 mesi circa). Ottiene un buon risultato nell’84% dei casi di prolasso uterino avanzato e si osservano lievi complicazioni nel 31% dei casi. La paziente dovrebbe essere in grado di cammonare, piegarsi e urinare comodamente senza che il pessario si sposti. lae più frequenti complicanze prevedono vaginite, ulcerazioni vaginale, leucorrea, sanguinamento e cattivo odore (11,12). - Il pessario vaginale non risolve il prolasso ma lenisce la sintomatologia e previene l’aggravamento del prolasso nell’84% dei casi di prolasso avanzato degli organi pelvici con lievi eventi avversi nel 31% dei casi. Spesso occorre provare diversi tipi e misure di pessari prima di capire qual’è il tipo e la misura ideale per la singola paziente. Le pazienti dovrebbero avere vescica e retto vuoti al momento dell’applicazione del pessario. Controlli periodici devono essere eseguiti per garantire l’esatta posizione dei pessari e l’assenza di irritazioni o lesioni vaginali che potrebbero ancje condurre (raramente) a fistole vescicali o rettali (4,11,12).
- prevenire e curare la stipsi
- evitare il sollevamento di carichi pesanti
- utilizzando la corretta meccanica del corpo ogni volta che è necessario il sollevamento
- gestione della tosse cronica
- mantenere il BMI <24 attraverso la dieta e l’esercizio fisico
- considerare la terapia sostitutiva estrogenica durante la menopausa
Terapia chirurgica nel 3° e 4° grado di prolasso uterino:
- Isterectomia – L’isterectomia può essere eseguita tramite un approccio vaginale o transaddominale. È stato riscontrato che gli approcci vaginali sono meno invasivi e offrono l’opportunità di riparare i difetti del pavimento pelvico.
- Isteropessi – L’isteropessi consente una riduzione della perdita di sangue intraoperatoria, tempi operatori più brevi e un recupero più rapido rispetto all’isterectomia con riparazione del prolasso (13).
- Colposacropessia laparotomica o laparoscopica: Le pazienti sottoposte a trattamenti di risparmio uterino richiedono un follow-up continuo per la sorveglianza dei tumori ginecologici; pertanto la conservazione uterina è controindicata nelle pazienti che hanno una storia di patologia uterina o cervicale.:
- Colporrafia: riparazione chirurgica delle strutture di supporto pelvico
-
Colpocleisi (chiusura della vagina dopo la rimozione dell’utero o con l’utero in posizione [tecnica di Le Fort]): è un’opzione chirurgica obliterante e non invasiva che prevede la sutura delle pareti della vagina per occludere completamente il canale vaginale e fornire supporto muscolare per il resto degli organi pelvici. Questa procedura è ideale per quelle pazienti isterectomizzate che non desiderano avere futuri rapporti vaginali.
Prolasso vaginale
Il prolasso vaginale viene trattato in modo simile al prolasso uterino. La vagina può essere obliterata se la paziente non è operabile. I vantaggi di una chiusura vaginale includono la breve durata dell’intervento, un basso rischio di morbilità perioperatoria, e un rischio ancora più basso di recidiva del prolasso. Tuttavia, dopo la chiusura vaginale, le donne non sono più in grado di avere rapporti vaginali.
L’incontinenza urinaria richiede un trattamento concomitante
References:
- Doshani A, Teo R, Mayne C, Tincello D. Uterine prolapse. BMJ. Oct 2007; 335(7624): 819-823.
- Mant J, Painter R, Vessey M. Epidemiology of genital prolapse: observations from the Oxford Family Planning Association Study. Br J Obstet Gynaecol. 1997 May;104(5):579-85.
- Giri A, Hartmann KE, Hellwege JN, Velez Edwards DR, Edwards TL. Obesity and pelvic organ prolapse: a systematic review and meta-analysis of observational studies. Am J Obstet Gynecol. 2017 Jul;217(1):11-26.e3.
- Swift S, Woodman P, O’Boyle A, Kahn M, Valley M, Bland D, Wang W, Schaffer J. Pelvic Organ Support Study (POSST): the distribution, clinical definition, and epidemiologic condition of pelvic organ support defects. Am J Obstet Gynecol. 2005 Mar;192(3):795-806
- Carley ME, Schaffer J. Urinary incontinence and pelvic organ prolapse in women with Marfan or Ehlers Danlos syndrome. Am J Obstet Gynecol. 2000 May;182(5):1021-3.
- Nygaard I, Barber MD, Burgio KL, Kenton K, Meikle S, Schaffer J, Spino C, Whitehead WE, Wu J, Brody DJ., Pelvic Floor Disorders Network. Prevalence of symptomatic pelvic floor disorders in US women. JAMA. 2008 Sep 17;300(11):1311-6.
- Khadgi J, Poudel A. Uterine prolapse: a hidden tragedy of women in rural Nepal. Int Urogynecol J. 2018 Nov;29(11):1575-1578.
- Gutman RE, Ford DE, Quiroz LH, Shippey SH, Handa VL. Is there a pelvic organ prolapse threshold that predicts pelvic floor symptoms? Am J Obstet Gynecol. 2008 Dec;199(6):683.e1-7.
- Yoon I, Gupta N. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): May 8, 2021. Pelvic Prolapse Imaging.
- Li C, Gong Y, Wang B. The efficacy of pelvic floor muscle training for pelvic organ prolapse: a systematic review and meta-analysis. Int Urogynecol J. 2016 Jul;27(7):981-92.
- Miceli A, Dueñas-Diez JL. Effectiveness of ring pessaries versus vaginal hysterectomy for advanced pelvic organ prolapse. A cohort study. Int Urogynecol J. 2019 Dec;30(12):2161-2169.
- Sarma S, Ying T, Moore KH. Long-term vaginal ring pessary use: discontinuation rates and adverse events. BJOG. 2009 Dec;116(13):1715-21.
- Ridgeway BM. Does prolapse equal hysterectomy? The role of uterine conservation in women with uterovaginal prolapse. Am J Obstet Gynecol. 2015 Dec;213(6):802-9.
- Persu C, Chapple CR, Cauni V, Gutue S, Geavlete P. Pelvic Organ Prolapse Quantification System (POP-Q) – a new era in pelvic prolapse staging. J Med Life. 2011 Jan-Mar;4(1):75-81.