Vulvite luetica – La sifilide è una malattia complessa causata dal treponema pallidum appartenente al genere delle spirochete. Il tempo necessario per la completa riproduzione si agire attorno alle 30-33 ore e il tempo di decuplicazione del loro numero è di soli 4 giorni. Recentemente si conferma che debbono essere considerate non solo le lesioni muco-cutanee, ma anche tutti i liquidi biologici come lo sperma, il latte materno e il sangue, mentre non è ancora certa la presenza infettante del treponema attraverso la saliva o il sudore.
Il contagio si verifica quando sulle mucose o sulla cute lesionate pervengono un numero sufficiente di treponemi virulenti. Ne deriva che il materiale del contagio deve essere sufficientemente ricco di treponemi; le lesioni del periodo primo-secondario (fase iniziale della Sifilide) sono quindi le più pericolose in termini di contagio, proprio perchè contengono un numero assai più elevato di microrganismi infettanti, rispetto al periodo tardivo.
Il contagio può avvenire per via diretta od indiretta; la prima modalità in considerazione della estrema labilità del microrganismo, è sicuramente la più probabile.
Sulla base dei rilievi clinici l’infezione sifilitica viene classificata in diversi fasi:
- sifilide primaria
- sifilide secondaria
- sifilide terziaria
Le varie fasi si sovrappongono e vengono utilizzate per indirizzare i diversi trattamenti ed il followup.
I sintomi del primo stadio compaiono di solito da 2 a 12 settimane 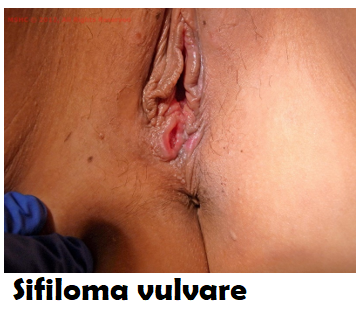 dopo il rapporto sessuale con una persona infetta; una piaga rossa indolore, chiamata sifiloma, sul contorno vulvare con associata linfoadenopatia satellite inguinale.
dopo il rapporto sessuale con una persona infetta; una piaga rossa indolore, chiamata sifiloma, sul contorno vulvare con associata linfoadenopatia satellite inguinale.
Il secondo stadio inizia di norma settimane o mesi dopo che il sifiloma iniziale è apparso.
II° stadio: Le spirochete entrano in circolo estendendo 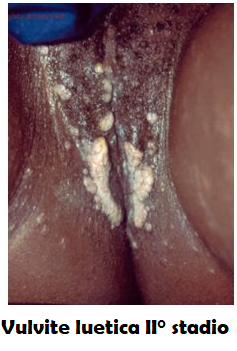 l’infezione a tutto il corpo con sintomatologia poliedrica (altralgie, mialgie, febbre, esantemi, astenia). Gli esantemi cutanei, sifilodermi, si presentano come roseole lievemente eczematose di colorito verde o bianco (“condilomatosi piana”) e prediligono le aree umide intorno alla bocca, all’ano e alla vagina. Queste lesioni sono piene di batteri e molto contagiose.
l’infezione a tutto il corpo con sintomatologia poliedrica (altralgie, mialgie, febbre, esantemi, astenia). Gli esantemi cutanei, sifilodermi, si presentano come roseole lievemente eczematose di colorito verde o bianco (“condilomatosi piana”) e prediligono le aree umide intorno alla bocca, all’ano e alla vagina. Queste lesioni sono piene di batteri e molto contagiose.
Il terzo stadio o neurolue è caratterizzato a livello cutaneo dal sifiloderma gommoso: noduli duro-elastici che tendono alla ulcerazione che risolvono con esiti di tipo degenerativo atrofico cicatriziale destruente. classiche sono le secrezioni gommose e necrotiche a localizzazione ipodermica. Per il resto, non c’è organo che in cui la sifilide terziaria non possa manifestarsi:
– apparato circolatorio (aortite luetica: la lesione più frequente)
– fegato
– ossa
– sistema nervoso centrale e periferico (neurosifilide: meningite luetica, meningi-vascolare: 4-7 anno dall’infezione e tabe dorsale)
– cuore
– polmoni
di conseguenza possono manifestarsi diversi problemi sistemici: mentali, difficoltà di deambulazione, di equilibrio, scarso controllo della vescica, problemi di vista, perdita di memoria, perdita di sensibilità, specialmente alle gambe.
L’infezione luetica può essere trasmessa da madre a feto in gravidanza attraverso la placenta. La sifilide primaria non trattata comporta un rischio di trasmissione fetale del 70-100%, con possibile morte endouterina fetale fino a 1/3 dei casi.
Diagnostica – Il TPHA è ad oggi il metodo più semplice ed efficace di diangosi sierologica esso è una reazione di emoagglutinazione in cui l’antigene è assorbito dai globuli rossi, pertanto se si aggiunge un siero contenetianticorpi antitreponema si ottiene una agglutinazione delle emazie e quindi una positività del test.
La VDRL è un test assolutamente specifico per Sifilide ma può essere di grande vantaggio nel controllo della malattia.
TERAPIA – la terapia locale è inutile data la velocità con cui le spirochete si diffondono e si molitplicano. La terapia sistemica della sifilide primaria, secondaria e latente precoce (<1 anno), prevede la somministrazione di benzatina penicillina G, 2,4 milioni di unità IM, in unica somministrazione, induce concentrazioni ematiche di farmaco sufficientemente elevate per 2 settimane. Due dosi da 1,2 milioni di unità sono in genere somministrate in ciascun gluteo per ridurre le reazioni locali.
Ulteriori iniezioni da 2,4 milioni di unità devono essere somministrate 7 e 14 die più tardi in caso di sifilide latente tardiva (> 1 anno) oppure in caso di sifilide di durata non nota; infatti i treponemi possono occasionalmente persistere nel liquido cerebrospinale dopo regimi terapeutici monodose.
Per le pazienti non gravide con allergia alla penicillina significativa (con anafilassi, broncospasmi o orticaria), la prima alternativa è la doxiciclina 100 mg PO (Bassado® cpr 100 mg) per 14 giorni (28 giorni per la sifilide latente di vecchia data o la sifilide latente di durata sconosciuta).
L’azitromicina 2 g PO (Zitromax® cpr 500 mg) in una singola dose è efficace per la sifilide latente primaria, la secondaria o quella precoce provocata da ceppi sensibili; non somministrare in gravidanza.

