Ultimo aggiornamento 27/10/2023
La gravidanza influenza il metabolismo tiroideo richiedendone un aumento del 30% circa; necessita perciò della migliore funzionalità tiroidea.
La tiroide è una ghiandola endocrina posizionata nel collo e costituita da due lobi, destro e sinistro, uniti da uno stretto ponte che prende il nome di istmo. Nell’insieme assume una forma di H o farfalla. Ha una struttura follicolare; all’interno dei follicoli vengono sintetizzati gli ormoni tiroidei triiodotironina e tiroxina (T3 e T4) mentre nelle cellule interstiziali (dette anche cellule C, Clear cells, cellule chiare o parafollicolari) viene sintetizzata la calcitonina (CT) ormone che, contrastando l’azione del paratormone (PTH), abbassa la concentrazione sierica di Ca++ (v.n. <10 pg/ml) mediante inibizione dell’assorbimento intestinale, incremento dell’eliminazione tubulo-renale di Ca++ e inibizione dell’attività degli osteoclasti (11-12).
La concentrazione della calcitonina nel sangue (v.n. 10 ng/ml) è regolata da un meccanismo di feed-back negativo, ovvero bassi livelli di calcio plasmatico inibiscono la secrezione dell’ormone; mentre gli alti livelli ne aumentano la secrezione.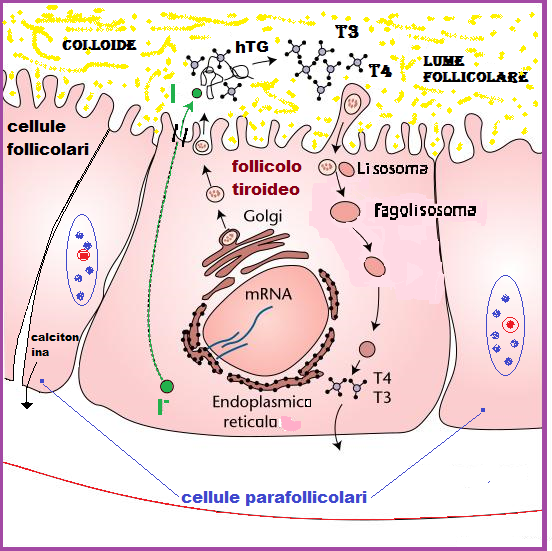
VARIAZIONI FISIOLOGICHE DELLA FUNZIONALITA’ TIROIDEA IN GRAVIDANZA:
La tiroide del feto inizia a funzionare dalla 12a settimana e fino a quell’epoca il feto dipende esclusivamente dagli ormoni tiroidei materni.
Gli ormoni tiroidei sono essenziali per lo sviluppo del cervello e del sistema nervoso periferico fetale specialmente nelle fasi terminali di differenziazione del cervello che implicano la genesi delle sinapsi, la crescita dei dendriti e degli assoni, la mielinizzazione delle fibre nervose e la migrazione neuronale.
La gravidanza può essere causa di patologia tiroidea o aggravamento di tiroidite precedente la gravidanza stessa. Durante la gravidanza la tiroide materna subisce un aumento del 10% di volume e di peso (v.n. 20 gr) nelle donne sane mentre un ulteriore aumento ci induce a sospettare una tireopatia recente o pregressa. Inoltre molti cambiamenti si osservano nel bilancio ormonale tiroideo:
- aumento della TBG, globulina legante la tiroxina (TBG, thyroid binding globulin, v.n. 12-26.0 mg/ml) con conseguente riduzione della frazione libera di ormoni tiroidei.
- diminuzione dei livelli sierici di TSH nelle prime 12 w ed aumento progressivo con il progredire della gravidanza.
- Aumento della triiodiotironina (T3) di 20-50 ng/dl (da 0,3 a 0,8 nmol/l) nel corso della gravidanza,
- Aumento della tiroxina (T4) di 2-4 mg/dl (26-51 nmol/l)
- Aumento della Iodiemia (I–): dovuto alla presenza di un enzima, la deiodinasi di tipo 2, prodotto dalla placenta e che favorisce il rilascio dello iodio dalla molecola dell’ormone tiroideo.
I sintomi di ipo- e ipertiroidismo nelle donne gravide non differiscono da quelli presenti nelle donne non gravide (1). Indispensabili anamnesi (facile affaticamento, intolleranza al caldo o al freddo, tendenza al dimagrimento, stipsi) e il dosaggio di TSH, T3 e T4. L’esame clinico prevede l’esplorazione del collo, i riflessi, la pressione arteriosa, la frequenza cardiaca e il ritmo, l’indice di massa corporea (BMI), esame di viso, occhi, naso, pelle, unghie, mani.
*****************************************
IPOTIROIDISMO IN GRAVIDANZA:
Frequenza: 3- 5% di tutte le gravidanze.
Etiologia: l’ipotiroidismo in gravidanza colpisce In genere colpisce le donne con anamnesi positiva per tiroidite autoimmune di Hashimoto o può essere collegato ad ipotiroidismo pre-esistente e misconosciuto (2) .
Classificazione degli ipotiroidismi in gravidanza: gli anticorpi superano la barriera placentare e quindi possono provocare ipotiroidismo fetale. Per tale motivo l’ipotiroidismo in gravidanza si può presentare in forma di ipotiroidismo isolato materno o ipotiroidismo isolato fetale oppure ipotiroidismo associato materno-fetale; quest’ultima forma di  ipoptiroidismo è quasi sempre associata a carenza di iodio. L’ipotiroidismo fetale isolato è dovuto al fallimento della ghiandola tiroidea fetale a produrre adeguate quantità di ormoni tiroidei. La maggior parte dei bambini con ipotiroidismo fetale isolato sono normali alla nascita, perché gli ormoni tiroidei materni vengono trasportati attraverso la placenta durante la gestazione. Ciò che è assolutamente fondamentale è identificare e trattare questa condizione subito dopo la nascita. Se il trattamento non viene instituito precocemente, il bambino presenterà irreversibilmente disturbi intellettivi, IQs ridotto, e ritardo di crescita (12). Questo problema è in gran parte in Italia e nell’Europa Occidentale grazie ai programmi di screening neonatale su larga scala per individuare i bambini ipotiroidei.
ipoptiroidismo è quasi sempre associata a carenza di iodio. L’ipotiroidismo fetale isolato è dovuto al fallimento della ghiandola tiroidea fetale a produrre adeguate quantità di ormoni tiroidei. La maggior parte dei bambini con ipotiroidismo fetale isolato sono normali alla nascita, perché gli ormoni tiroidei materni vengono trasportati attraverso la placenta durante la gestazione. Ciò che è assolutamente fondamentale è identificare e trattare questa condizione subito dopo la nascita. Se il trattamento non viene instituito precocemente, il bambino presenterà irreversibilmente disturbi intellettivi, IQs ridotto, e ritardo di crescita (12). Questo problema è in gran parte in Italia e nell’Europa Occidentale grazie ai programmi di screening neonatale su larga scala per individuare i bambini ipotiroidei.
Diagnosi:
- TSH: quasi sempre elevato
- T3-T4: diminuiti in rapporto alla gravità dell’ipotiroidismo
- Reverse T3 (RT3): forma inattiva di T3 sprovvista di attività funzionale; la sua concentrazione sierica aumenta in condizione di ìpotiroidismo, stress, aumentata esposizione ai radicali liberi, mancanza di adeguate quantità di antiossidanti nella dieta, uso cronico di alcol o altre droghe, diete eccessivamente ipocaloriche o digiuni, malattie epatiche e renali, esposizioni a metalli pesanti tossici, diabete insulino-dipendente, l’invecchiamento.
- HTG (Tireoglobulina)
- Ab anti-HTG (anticorpi anti tireoglobulina)
- Ab anti-TPO (anticorpi anti tireoperossidasi)
- Ab recettori TSH (TIS)
- Stipsi
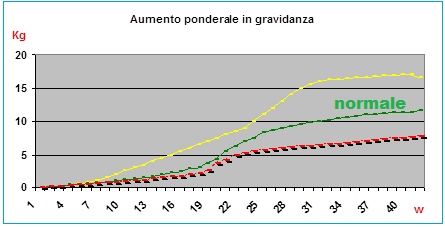
- Aumento ponderale al di sopra del range di normalità (10-14 Kg)
- Facile affaticamento
Complicazioni dell’ipotiroidismo in gravidanza (si verificano anche in caso di ipotiroidismo sub-clinico non trattato):
a) danni neurologici fetali: La connessione etiologica tra ipotiroidismo (anche sub-clinico) in gravidanza e danni neurologici del feto è provata da evidenze clinico epidemiologiche e sperimentali (5, 13-15).
b) aborto spontaneo: esiste una stretta correlazione tra ipotiroidismo materno non diagnosticato in gravidanza e aborti ripetuti;
c) anemia
d) IUGR
e) Gestosi
f) Morte improvvisa fetale (SIUD)
g) basso peso neonatale
h) sordomutismo
i) stillbirth
l) deficit dei nuclei di ossificazione del neonato
m) infertilità
Prevenzione neonatale dell’ipotiroidismo:
- attualmente viene eseguito di routine lo screening dell’ipotiroidismo nel neonato; tale determinazione però avviene in un periodo tardivo, ossia quando ormai i danni nel bambino sono già presenti per cui si avverte l’esigenza di praticare un’idonea opera di prevenzione della patologia tiroidea nelle future madri e nelle gestanti.
- Esami da effettuare in gravidanza:
- FT3, FT4,TSH, TBG (thyroid binding globulin), Ab anti-TPO, Ab antimicrosomi tiroidei[1], Ab anti-recettori tiroidei
- USG tiroidea
- I dosaggi ormonali vanno ripetuti al 5° mese della gravidanza e subito dopo il parto
Terapia dell’ipotiroidismo in gravidanza:
1. L-tiroxina
2. Iodio: l’ipotiroidismo da carenza di iodio può essere trattato con successo se la supplementazione di iodio viene effettuata già dal primo trimestre di gravidanza. Il trattamento durante il terzo trimestre o dopo la nascita non impedirà i difetti mentali fetali (4)
*************************************************+
IPERTIROIDISMO IN GRAVIDANZA
E’ un‘eventualità più rara ed è associata, nella maggior parte dei casi (70-80%) a pre-esistente m. di Basedow-Graves, una patologia autoimmune, produce anticorpi contro le cellule del proprio organismo, che predilige il sesso femminile dai 20 ai 30 anni e non sempre viene diagnosticata prima della gravidanza a causa della sintomatologia molto varia e aspecifica (esoftalmia, fragilità dei peli, fragilità ungueale (onicolisi di Plummer), insonnia, ipertermia, tachicardia, astenia, irregolarità del ciclo (3).
Diagnosi ipertiroidismo: non è facile identificare l’ipertiroidismo insorto in gravidanza, soprattutto se leggero o moderato o transitorio, in quanto i sintomi clinici si confondono con lo stato ipermetabolico di una normale gravidanza. Inoltre le pazienti affette dalla malattia di Graves o con un’anamnesi positiva per essa possono essere clinicamente eutiroidee, iper- o ipotiroidee (6,7).
a) Anamnesi: Si sospetta ipertiroidismo in caso di tiroidite autoimmune presente nell’anamnesi familiare
b) Iperemesi accentuata
c) modesto incremento ponderale in gravidanza
d) leggero tremore
e) TSI: Indipendentemente dal loro stato ormonale, le pazienti con m. di Graves-Basedow presentano degli anticorpi particolari chiamati immunoglobuline stimolanti la tiroide (TSI) o anticorpi recettoriali TSH che mimano l’azione del TSH inducendo un’ipersecrezione di T3 e T4 oltre a provocare congiuntiviti e blefariti. Possono essere presenti anche immunoglobuline bloccanti la tiroide che attraversano la barriera placentare come le TSI. Pertanto, lo stato della tiroide fetale riflette la concentrazione relativa delle immunoglobuline, stimolanti e bloccanti, presenti in circolo. La ricerca e il dosaggio sierico di queste immunoglobuline devono essere effettuate nelle gravide affette dalla malattia di Graves o con un’anamnesi positiva.
f) Diminuzione TSH: il dosaggio sierico di TSH dovrebbe essere 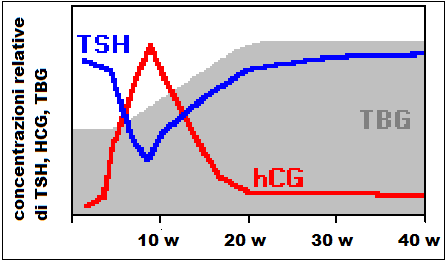 effettuato con test ultrasensibili. Tuttavia, i livelli di TSH bassi possono verificarsi anche in una gravidanza normale , soprattutto nel primo trimestre a causa dell’incrementata secrezione di ormoni tiroidei da parte dell’ HCG.
effettuato con test ultrasensibili. Tuttavia, i livelli di TSH bassi possono verificarsi anche in una gravidanza normale , soprattutto nel primo trimestre a causa dell’incrementata secrezione di ormoni tiroidei da parte dell’ HCG.
g) Aumento fT3 – fT4: in caso di ipertiroidismo quasi mai troveremo tassi sierici normali di fT3 mentre l’fT4 più frequentemente può risultare nel range di normalità. Comunque nella gravida i valori sierici di tiroxina e triiodiotironina vanno interpretati con molta cautela.
h) linfociti CD5+/20+: studi recenti hanno associato l’aborto ricorrente ad un aumento del numero dei Studi recenti hanno associato l’aborto ricorrente ad un aumento del numero dei linfociti CD5+/20+ e degli anticorpi antitiroide (antitireoglobulina ed antitireoperossidasi) che rifletterebbe uno stato di attivazione generalizzata del sistema immunitario ed in particolare delle cellule T .
Complicanze dell’ipertiroidismo in gravidanza: nella maggior parte dei  casi l’ipertiroidismo gestazionale, transitorio, non è associato ad esiti negativi della gestazione, ma in alcuni casi più gravi e persistenti possono verificarsi:
casi l’ipertiroidismo gestazionale, transitorio, non è associato ad esiti negativi della gestazione, ma in alcuni casi più gravi e persistenti possono verificarsi:
-
insufficienza cardiaca congestizia
- aborto,
- parto prematuro
- S. Down: E’ stata notata un’associazione significativa tra ipotiroidismo e sindrome di Down in pazienti che mostrano la presenza di anticorpi anti-microsomiali ad elevato titolo
- IUGR
- basso peso del neonato
Etiologia dell’ipertiroidismo gestazionale:
La forma di ipertiroidismo gestazionale, che insorge in gravide anamnesticamente negative per pregresse patologie tiroidee, più diffusa è direttamente correlata alla stimolazione della ghiandola tiroidea da parte degli estrogeni e della gonadotropina corionica (hCG), Quest’ultima è strutturalmente molto simile al TSH e presenta un aumento di concentrazione sierica notevole e rapido nelle prime 12 settimane di gravidanza. iN TAL CASO l’ipertiroidismo sarà temporaneo e scomparirà durante la seconda metà della gravidanza (8-10).
Terapia dell’ipertiroidismo in gravidanza:
Un modesto ipertiroidismo in gravidanza con fT4 normale non va trattato. In caso di assoluta necessità, si usano farmaci antitiroidei, oppure, se la gravità lo richiede, si procede con un approccio chirurgico. In genere il trattamento di scelta dell’ipertiroidismo consiste nella
- dose più bassa possibile di metimazolo (Tapazole® cpr 5 mg: 1-2 cpr x 3/die) o propiltiouracile (Propycil® cpr 50 mg: 2 cpr x 3/die). Questi farmaci attraversano la placenta e possono provocare l’insorgenza di struma e ipotiroidismo nel feto. La risposta a questa terapia si verifica gradualmente entro 3-4 settimane e in genere il dosaggio non necessita di essere riadattato a intervalli più brevi. La somministrazione contemporanea di L-tiroxina o di L-triiodiotironina è controindicata, perché questi ormoni possono mascherare gli effetti delle dosi eccessive di propiltiouracile o metimazolo sulla madre e possono causare un ipotiroidismo nel feto. Lo stato tiroideo della madre è monitorato clinicamente dal ginecologo e dall’endocrinologo e con la determinazione del T4 libero e del TSH. È frequente un miglioramento dell’ipertiroidismo nel 3o trimestre e quindi i farmaci possono essere ridotti o addirittura sospesi.
- tiroidectomia nel corso del 2° trimestre: se si decide per questo trattamento, la gestante dovrà assumere una dose piena sostitutiva di L-tiroxina ( 0,15 a 0,2 mg/ die), iniziando 24 h dopo l’intervento.
- iodio radioattivo (131-I) è controindicato in corso di gravidanza, a causa degli effetti nocivi sulla ghiandola tiroidea fetale.
- β-bloccanti (propanololo) è sconsigliato (a meno che non si riscontrino gravi reazioni al propiltiouracile o al metimazolo), a causa degli effetti collaterali sul feto e sul neonato, quali ritardo di crescita intrauterina, bradicardia e grave ipoglicemia neonatale.
Disfunzione Tiroidea post-partum:
è stata riportata nel 4-7% delle donne, durante i primi 6 mesi dopo il parto. L’incidenza sembra essere aumentata nelle donne gravide con gozzo, con una tiroidite di Hashimoto, un’anamnesi familiare fortemente indicativa di patologia tiroidea autoimmune o con un diabete mellito di tipo I (insulino-dipendente). Durante il 1° trimestre, deve essere presa in considerazione, in queste donne, la misurazione degli autoanticorpi contro l’antigene microsomale tiroideo (AMT). La disfunzione tiroidea materna del post-partum raramente si sviluppa nelle donne con titolo di emoagglutinazione per gli AMT 1:100, ma è più frequente tra quelle con un titolo di 1:6400. In quelle con titoli intermedi, l’esito è incerto. Nel post-partum, l’ipo- o l’ipertiroidismo sono generalmente transitori, ma possono richiedere un trattamento. Nelle pazienti affette da morbo di Graves, si può avere una recidiva di ipertiroidismo, transitoria o persistente dopo il parto.
La tiroidite indolore con ipertiroidismo transitorio, un’entità clinica del post-partum di recente individuazione, ha probabilmente una genesi autoimmune. Si sviluppa improvvisamente nelle prime settimane dopo il parto, si associa a una scarsa captazione di iodio radioattivo ed è caratterizzata istologicamente da un infiltrato linfocitario. Contrariamente alla tiroidite subacuta, questa alterazione può persistere o progredire, con episodi ricorrenti e transitori di ipertiroidismo.
Enjoy this exciting new issue and stay tuned for more!
We value your opinion and are receptive to comments and suggestions.
Yours faithfully,
dr. Enzo Volpicelli
References list:
- Pinchera A. “Thyroid diseases and pregnancy”. 11° Congresso di Endocrinologia Ginecologica. 26-29 febbraio 2004. Firenze
- Ogunyemi DA.: “Autoimmune thyroid disease and pregnancy”. eMedicine website. www.emedicine.medscape.com/article/261913-overview. Updated April 23, 2010. Accessed August 11, 2011
- Komal PS, Mestman JH. Graves hyperthyroidism and pregnancy: a clinical update. Endocrine Practice. 2010;16(1):118–129.
- Zimmerman MB. Iodine deficiency in pregnancy and the effects of maternal iodine supplementation on the offspring: a review. American Journal of Clinical Nutrition. 2009;89(2):668S–672S.
- Bowen R, Thyroid Hormones: Pregnancy and Fetal Development, 2012
- Lazarus JH; Thyroid disorders associated with pregnancy: etiology, diagnosis, and management. Treat Endocrinol. 2005;4(1):31-41.
- Budenhofer BK, Ditsch N, Jeschke U, et al; Thyroid (dys-)function in normal and disturbed pregnancy. Arch Gynecol Obstet. 2013 Jan;287(1):1-7. doi: 10.1007/s00404-012-2592-z. Epub 2012 Oct 27.
- Lazarus JH; Thyroid function in pregnancy. Br Med Bull. 2011;97:137-48. doi: 10.1093/bmb/ldq039. Epub 2010 Dec 23.
- El Baba KA, Azar ST; Thyroid dysfunction in pregnancy. Int J Gen Med. 2012;5:227-30. doi: 10.2147/IJGM.S27009. Epub 2012 Mar 6.
- Stagnaro-Green A, Abalovich M, Alexander E, et al; Guidelines of the American Thyroid Association for the diagnosis and management of thyroid disease during pregnancy and postpartum. Thyroid. 2011 Oct;21(10):1081-125. doi: 10.1089/thy.2011.0087. Epub 2011 Jul 25.
- MacIntyre I, Alevizaki M, Bevis PJ, Zaidi M (1987). Calcitonin and the peptides from the calcitonin gene. Clin. Orthop. Relat. Res. &na; (217): 45–55.
- Xue-Yi C, Xin-Min J, Zhi-Hong D, et al: Timing of vulnerability of the brain to iodine deficiency in endemic cretinism. New Eng J Med 221:1739-1744, 1994.
- Haddow JE, Palomaki GE, Allan WC, et al: Maternal thyroid deficiency during pregnancy and subsequent neuropsychological development of the child. New Eng J Med 341:549-555, 1999.
- Lazarus JH, Bestwick JP, Channon S, et al: Antenatal thyroid screening and childhood cognitive function. New Eng J Med 2012; 366:493-498.
- Oppenheimer JH, Schwartz HL: Molecular basis of thyroid hormone-dependent brain development. Endocr Rev 18:462-475, 1997.
- Findlay DM, Sexton PM (2005). Calcitonin. Growth Factors 22 (4): 217–24.



3 commenti
Thank you for sharing your thoughts. I really appreciate your efforts
and I am waiting for your further write ups thanks once again.
For a very important factor, their metabolism is naturally lower, their body carries more fat, and so they go through several pregnancies in their lifetime.
This is 1 of my favourite tips to lose fat and when you abide
by it, you will be surprised about the results. With countless programs the way you get the built to
be befitting us.
Generally I do not read post on blogs, however I would like
to say that this write-up very forced me to try and do it!
Your writing taste has been surprised me. Thank you, very great
post.