L’aumento ponderale in gravidanza (GWG, Gestational Weight Gain) così come l’alimentazione e lo stato nutrizionale prima e durante la gravidanza influenzano profondamente il decorso della gravidanza e  la salute della gravida e del feto (1-5). L’aumento ponderale in gravidanza infatti, non solo determina l’entità della crescita fetale ma modula addirittura il rischio di malformazioni fetali (gastroschisi e labiopalatoschisi in particolare), malattie e mortalità del feto. Questo rapporto non si limita al solo periodo gestazionale o neonatale, ma si estende anche alla fanciullezza e all’età adulta (6-8). Ad esempio, i feti IUGR (“Intra Uterine Growth Restriction”), così come i bambini denutriti, si adattano a tali condizioni avverse tramite modificazioni dell’apparato cardiovascolare (stenosi arteriose) e del metabolismo (insulino-resistenza e diabete) e tali particolari modificazioni tendono a persistere per tutta la vita (9,10).
la salute della gravida e del feto (1-5). L’aumento ponderale in gravidanza infatti, non solo determina l’entità della crescita fetale ma modula addirittura il rischio di malformazioni fetali (gastroschisi e labiopalatoschisi in particolare), malattie e mortalità del feto. Questo rapporto non si limita al solo periodo gestazionale o neonatale, ma si estende anche alla fanciullezza e all’età adulta (6-8). Ad esempio, i feti IUGR (“Intra Uterine Growth Restriction”), così come i bambini denutriti, si adattano a tali condizioni avverse tramite modificazioni dell’apparato cardiovascolare (stenosi arteriose) e del metabolismo (insulino-resistenza e diabete) e tali particolari modificazioni tendono a persistere per tutta la vita (9,10).
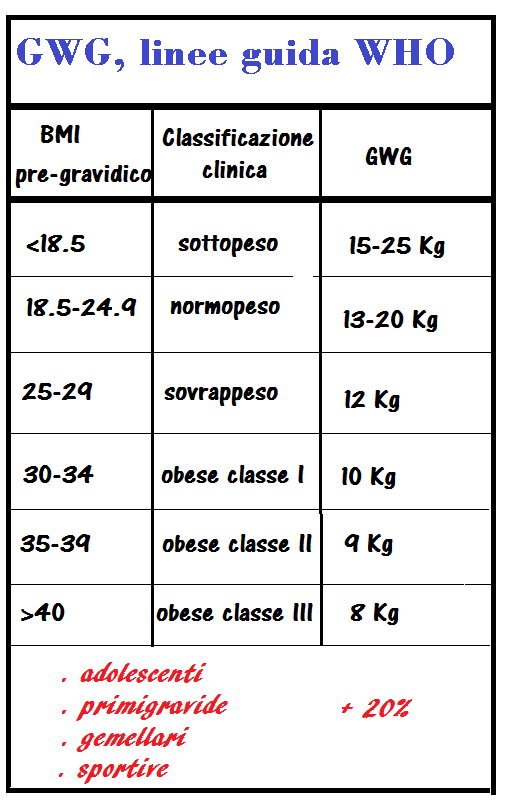
Prendendo in considerazione i recenti dati demografici della donna fertile, l’Organizzazione Mondiale della Sanità (World Health Organization’s, WHO) ha presentato nuove linee guida (67) per la valutazione  del GWG utilizzando come parametro base l’indice di massa corporea (Body Mass Index, BMI), valore ottenuto dividendo il numero di Kg del peso per l’altezza in metri elevata al quadrato, Kg/m2) (11). Le gravide sono state classificate e suddivise in base al BMI pre-gravidico e per ogni gruppo è stato calcolato il GWG ideale (12-15). Per le donne che hanno un peso normale prima della gravidanza con BMI di 18,5-24,9 l’aumento di peso dovrebbe essere di 13-20 Kg. Le donne sottopeso prima dell’inizio di gravidanza con un BMI <18,5 dovrebbero aumentare di 15-25 Kg. Le donne che ad inizio di gravidanza sono in sovrappeso, con un BMI di 25-29, dovrebbero guadagnare non oltre i 12 Kg. Le donne con grave obesità pre-gravidanza, BMI ≥30, dovrebbero cercare di contenere l’aumento ponderale entro i 10-11 Kg. Un incremento ponderale maggiorato del 10-20% rispetto a quanto raccomandato è consentito alle gravidanze gemellari, alle adolescenti, alle primipare ed alle gravide che svolgono un’intensa attività fisica (16).
del GWG utilizzando come parametro base l’indice di massa corporea (Body Mass Index, BMI), valore ottenuto dividendo il numero di Kg del peso per l’altezza in metri elevata al quadrato, Kg/m2) (11). Le gravide sono state classificate e suddivise in base al BMI pre-gravidico e per ogni gruppo è stato calcolato il GWG ideale (12-15). Per le donne che hanno un peso normale prima della gravidanza con BMI di 18,5-24,9 l’aumento di peso dovrebbe essere di 13-20 Kg. Le donne sottopeso prima dell’inizio di gravidanza con un BMI <18,5 dovrebbero aumentare di 15-25 Kg. Le donne che ad inizio di gravidanza sono in sovrappeso, con un BMI di 25-29, dovrebbero guadagnare non oltre i 12 Kg. Le donne con grave obesità pre-gravidanza, BMI ≥30, dovrebbero cercare di contenere l’aumento ponderale entro i 10-11 Kg. Un incremento ponderale maggiorato del 10-20% rispetto a quanto raccomandato è consentito alle gravidanze gemellari, alle adolescenti, alle primipare ed alle gravide che svolgono un’intensa attività fisica (16).
Aumento ponderale medio in gravidanza:
-
Primo trimestre: 1-2 Kg
-
Secondo trimestre: 1 Kg a settimana
-
Terzo trimestre: 0.5-1 Kg a settimana
Distribuzione percentuale media dell’aumento di peso in gravidanza: Il peso mediamente acquisito da una gravida a termine, normopeso pre-gravidica, dovrebbe essere di 14.3 Kg, così suddiviso:
A) 6 Kg: feto, liquido amniotico e placenta
B) 8.3 Kg: utero, liquidi extracellulari, plasma, sangue e tessuto adiposo.
E precisamente:
- 3.400 gr il peso del feto a termine
- 2.000 gr grasso sottocutaneo
- 2.500 gr aumento del volume plasmatico
- 2.500 gr aumento del liquido extra-cellulare
- 600 gr aumento del volume del sangue.
- 800 gr aumento di peso del tessuto mammario.
- 900 gr liquido amniotico
- 800 gr placenta
- 800 gr utero
per un totale, in media, di 14.3 Kg a termine di gravidanza.
MANCATO o RIDOTTO INCREMENTO PONDERALE
Le cause di mancato incremento ponderale in gravidanza sono:
- quasi esclusivamente da attribuire ad uno scarso apporto calorico: dieta <1800 KCal/die. Le restrizioni alimentari sono una causa dello scarso incremento ponderale materno in gravidanza e si associano ad anemia e depressione postpartum. Inoltre si associano ad iperemesi gravidica che a volte è espressione di una bulimia latente e sembra correlarsi ad una maggiore incidenza di labiopalatoschisi (17-19).
- IUGR
- L’abitudine al fumo: In gravidanza il fumo di sigaretta può interferire con la normale crescita ed il corretto sviluppo del feto. La nicotina ed il monossido di carbonio infatti interagiscono con l’ossigenazione fetale e ne limitano lo sviluppo. Meglio quindi non fumare ed in ogni caso non superare le 5 sigarette al giorno. Il fumo aumenta in modo significativo il rischio di aborto, parto prematuro e ridotto sviluppo del feto.
- adolescenti: Le adolescenti gravide hanno un rischio particolarmente aumentato di avere un basso peso pregravidico e uno scarso incremento di peso in gravidanza. Esse inoltre possono presentare con maggior frequenza: anemia, infezioni e complicanze ostetriche conseguenti anche ad un eventuale basso livello economico-culturale (19).
- età avanzata
- caffè: la caffeina è in grado di attraversare la placenta. Un eccesso di caffeina in gravidanza induce scarso aumento ponderale e può portare aborti spontanei e basso peso neonatale (SGA, Small for Gestational Age). Il caffè tostato contiene alte percentuali di ferro (96,97).
- malassorbimento intestinale
- celiachia
- iperemesi
- sport agonistico
- tireopatie
- diabete mellitoridotto aumento ponderale in gravidanza:
- basso livello socio-economico e culturale
- patologie cardiache
- uso di farmaci
Complicanze da ridotto incremento ponderale in gravidanza: Il mancato aumento ponderale in gravidanza comporta un maggior rischio di patologie ostetriche e condiziona particolari esigenze nutrizionali, come ad esempio un maggior fabbisogno di cibi contenenti sostanze antiossidanti naturali. Conseguenze di scarso aumento ponderale nel I° trimestre sono costituite anche da un’aumentata percentuali di malformazioni fetali ed aumentato rischio di minaccia di aborto, aborto e morte improvvisa fetale. Nel II° e III° trimestre inevitabilmente il feto va incontro ad episodi di ipossia e a rallentato accrescimento intrauterino (IUGR) e basso peso alla nascita in rapporto all’epoca gestazionale (15). Il peso del feto è direttamente correlato al BMI materno pregravidico, ma anche all’incremento di peso materno in gravidanza, oltre che al potenziale di crescita del feto, determinato geneticamente, e alla funzionalità della placenta. Uno studio effettuato dall’Organizzazione Mondiale della Sanità su 110.000 nati in 20 Paesi ha confermato che il ridotto peso neonatale ha come cause principali il basso peso materno prima della gravidanza, che aumenta il rischio di 2.38 volte, ed il lieve incremento di peso alla 36a settimana di gestazione, che lo incrementa di 2.59 volte. L’iponutrizione e/o l’ipossia durante determinati periodi critici della vita intrauterina possono causare alterazione della “programmazione” della struttura e funzione cardiovascolare e metabolica. Si verifica nel feto, in caso di ritardo di crescita, una vasocostrizione di tutti i vasi sanguigni periferici che orienta preferenzialmente il flusso ematico verso gli organi vitali nobili (cervello e cuore), con finalità di compenso e protezione (centralizzazione del circolo), ma talora con conseguenze non del tutto reversibili sulla distensibilità delle grandi arterie. Il basso peso fetale aumenta il rischio di sviluppare da adulto insulino resistenza, ovvero resistenza all’effetto dell’insulina, o diabete non insulino dipendente, detto anche dell’adulto o di tipo 2, ed obesità centrale, ovvero disposta prevalentemente nell’addome (14-16).
ECCESSIVO INCREMENTO PONDERALE IN GRAVIDANZA (EGWG):
Cause di un eccessivo GWG:
- Obesità pre-gravidica (BMI >29): è notevolmente aumentata negli ultimi 20 anni (20)
- Fattori costituzionali, familiari e culturali (21,22)
- elevata concentrazione plasmatica di leptina (23-26)
- dieta ipercalorica (>2800 KCal/die): nella errata convinzione popolare che in gravidanza occorre mangiare “per due”, le gravide soprattutto giovani (27), di estrazione popolare (26) e alla prima gravidanza sono invogliate da parenti ed amici a mangiare di tutto e di a più (28-31).
- stress (fame da stress) e insonnia (29-33)
- Astinenza dal fumo: La nicotina aumenta il metabolismo basale, aiutando a bruciare più calorie. Fumare
 fa anche diminuire l’appetito e altera il senso del gusto, facendo sembrare meno buoni i cibi che mangiamo. C’è soprattutto un fattore psicologico che interviene quando si rinuncia alla sigaretta: si sente il desiderio di doverla sostituire in qualche modo. In questo il cibo si rivela il sostituto più ricercato, soprattutto cioccolato, patatine e caramelle.
fa anche diminuire l’appetito e altera il senso del gusto, facendo sembrare meno buoni i cibi che mangiamo. C’è soprattutto un fattore psicologico che interviene quando si rinuncia alla sigaretta: si sente il desiderio di doverla sostituire in qualche modo. In questo il cibo si rivela il sostituto più ricercato, soprattutto cioccolato, patatine e caramelle. - Vita sedentaria: Secondo i dati del Censis 2013, il 40% degli Italiani sono teledipendenti da bambini e sedentari da adulti. Se a ciò si aggiunge l’abbandono delle normali attività lavorative in gravidanza, il metabolismo ne risente con aumento di peso (22). Infatti, l’attività fisica e lo sport, non bruciano solo calorie ma anche i grassi e anche a riposo, dopo lo sport.
Le conseguenze dell’eccessivo incremento ponderale sono costituite principalmente da alterazioni metaboliche materno-fetali a breve e lungo termine (40-48) e aumentata incidenza di malformazioni fetali (48,49):
- aumentato rischio di taglio cesareo (35-37)
- intolleranza al glucosio e diabete gestazionale (38-40)
- Mancata riduzione del peso post-partum e/o obesità (BMI >25) post-partum con aumentato rischio di varicosità e trombosi venosa profonda (41-49)
- fallimento dell’allattamento al seno o ridotto periodo di allattamento al seno. Lo stesso rischio è presente in caso di ridotto GWG (50-60). Le cause sono molteplici: difficoltà a posizionare correttamente il lattante durante l’allattamento per l’eccessiva grassezza e la ridotta sintesi di prolattina post-partum sia basale che durante lo stimolo della suzione (59).
- gestosi ipertensiva (61,62)
- patologie cardio-vascolari (63)
- parto prematuro (64-69)
- Aumentato rischio di lacerazioni durante il parto (70)
- macrosomia fetale: La macrosomia fetale ha come conseguenze la maggiore durata del travaglio, il rischio di parto cesareo (35-37), di distocia di spalla, ipossia fetale (35-37,71-73), morte fetale intrauterina (74-82); le percentuali di macrosomia fetale sono decisamente aumentate negli ultimi decenni e conseguentemente il diabete infantile, obesità neonatale, sindrome metabolica, asma e cancro (83-87).
- obesità neonatale ed in età adulta: ogni chilogrammo acquisito dalla madre porta a un aumento di 7,35 grammi nel peso del figlio (83-87).
- Alterazioni del tubo neurale fetale (88,89)
- Predisposizione a fenomeni flogistici, in particolare dell’apparato odontostomatologico (90)
INTERVENTI TERAPEUTICI PER RIDURRE L’ECCESSIVO GWG: si concentrano soprattutto in accorgimenti dietetici e stile di vita adeguato.
- Life style: abolizione di fumo, alcol, droghe, limitazione di farmaci non indispensabili influiscono positivamente nell’evitare sia l’eccessivo aumento che il mancato aumento ponderale in gravidanza (91-101). Per contrastare l’eventuale astinenza dal fumo, tenere impegnata la bocca si possono scegliere caramelle e gomme senza zucchero oppure, masticare radici di liquirizia.
- Dieta: La Società Italiana di Nutrizione Umana (SINU) ha elaborato criteri e linee guida (LARN Livelli di Assunzione Raccomandata di Nutrienti) ispirati in gran parte ai dati USA raccolti e aggiornati come RDA (Recommended Dietary Allowances). Occorre seguire un regime dietetico equilibrato con cereali, latticini, proteine, frutta e verdure fresche (>400 gr/die) possibilmente di produzione locale (a Km zero), acidi grassi essenziali e olio di oliva. L’apporto calorico, secondo il Congresso Americano degli Ostetrici e Ginecologi, dovrebbe essere in media di 1800 Kcal durante il primo trimestre, 2.200 Kcal durante il secondo trimestre e 2.400 nel III° trimestre per una gravida normopeso. Evitare gli alimenti di importazione, quelli trasformati, conservati, insaccati e scatolami, limitare il caffè (97) ed abolire gli alcoolici (98). Evitare cibi eccessivamente elaborati, i grassi saturi e i carboidrati ad alto indice glicemico (IG). Tra i carboidrati ad alto IG si inseriscono tutti i prodotti da forno (pane, torte, biscotti, etc.) fatti con farine bianche, il pane, la pasta e il riso normali e tutti i dolci. Viceversa, i carboidrati a basso IG sono tutti i cereali integrali (102). l’attenzione dietetica contrasta l’eccessivo aumento ponderale in gravidanza e favorisce il recupero del peso forma post-partum e contrasta gli effetti indesiderati dell’eccessivo GVC ma non si hanno adeguati riscontri sugli eventuali benefici fetali. Il digiuno invece è un errore: abbassa il metabolismo e fa perdere massa magra, quella che dà tonicità all’organismo (103-133).
- Sport: 30-40 minuti al giorno di attività fisica a bassa intensità e di tipo aerobico, come per esempio le passeggiate, il nuoto e la ginnastica dolce, evitano un eccessivo aumento di peso nel corso della gestazione. Fino alla 8a settimana di gestazione, l’utero si trova protetto dai traumatismi diretti. Dall’inizio del 3° mese fino alla fine del 7° mese, si può ancora svolgere un’attività fisica moderata che, a partire dall’8° mese, dovrà essere sostituita da esercizi per la respirazione e di rilassamento. Dopo il 4° mese di gravidanza bisogna evitare esercizi a terra in posizione supina, che provocano la compressione della vena cava inferiore da parte dell’utero e ostacolano il ritorno del sangue al cuore. Ciò può condurre, in casi estremi, alla “sindrome ipotensiva supina”, caratterizzata dal rallentamento del battito cardiaco della madre e da sofferenza fetale. Un’altra eventualità da considerare è la ridotta dispersione termica in caso d’esercizio prolungato in ambienti troppo caldi, con conseguente ipertermia fetale, una condizione in grado di influire negativamente sullo sviluppo del sistema nervoso del feto. Pertanto si consiglia, soprattutto nel primo trimestre di gestazione, di effettuare attività fisica nei momenti freschi della giornata, cercando di reintegrare bevendo molta acqua che si espelle con la traspirazione. Un vantaggio da non sottovalutare è invece il fatto che l’attività fisica svolta in gravidanza riduce la percezione del dolore durante il travaglio grazie alla secrezione costante, per tutto il periodo della gestazione, di beta-endorfine, sostanze in grado di innalzare la soglia personale di tolleranza al dolore (134-137).
Schema alimentare da 2.200 KCal/die:
COLAZIONE
- una tazza di latte parzialmente scremato oppure cappuccino oppure un vasetto di yogurt
- biscotti secchi oppure fette biscottate con un velo di marmellata oppure 1 piccolo panino integrale con un velo di marmellata
SPUNTINO
- 1 mela o 1 banana
PRANZO
- 1 porzione di risotto agli asparagi oppure gnocchi piselli e zafferano
- insalata di trevisana e rucola
- 1 cucchiaio di olio di oliva
- 1 panino integrale
MERENDA
- 1 yogurt oppure un piccolo gelato al fior di latte con le fragole
CENA
- petto di pollo alla piastra condito con 1 cucchiaio di olio di oliva oppure una bistecca di vitello magro
- spinaci al burro oppure minestra di fave e cicoria (preparata con una patata, fave, cicoria catalogna, cipolla, sedano, 1 cucchiaio di olio di oliva)
- fragole zucchero e limone oppure 3 fette biscottate e 1 mela
Micronutrienti: il controllo del peso inoltre deve abbinarsi all’assunzione di quantità appropriate di alcuni micronutrienti fondamentali per il benessere di mamma e bambino (116)
CALCIO: fondamentale per il metabolismo delle ossa. Fattore favorente l’assorbimento intestinale di calcio è la vitamina D.
FERRO: indispensabile per il trasporto dell’ossigeno in tutto l’organismo. In gravidanza il fabbisogno di ferro cresce anche per costituire le riserve utilizzate dal neonato nei primi 3-6 mesi di vita. fattore favorente l’assorbimento di ferro: vitamina C
MAGNESIO: contribuisce alla normale conduzione dell’impulso nervoso e al mantenimento di un’adeguata mineralizzazione dell’osso. Il Mg è largamente diffuso in natura, gli alimenti più ricchi di magnesio sono gli ortaggi a foglia verde, i legumi, le banane, la frutta secca e i cereali interi.
ZINCO: bassi livelli di zinco aumento il rischio di basso peso alla nascita e parto pretermine se la carenza riguarda le fasi iniziali della gravidanza. Le migliori fonti di zinco sono le carni, in particolare il manzo.
VITAMINA C: durante la gravidanza lo sviluppo delle ossa e dei denti nonchè la formazione dei tessuti connettivi del feto aumentano il fabbisogno di vitamina C. le migliori fonti di vitamina C sono agrumi, cavoli, pomodori, patate.
OMEGA 3: Gli omega 3 sono elementi essenziali delle membrane neuronali e retiniche e si accumula rapidamente nel cervello e nella retina nella seconda metà della gravidanza, e possono influire rapidamente sullo sviluppo neurologico e sulla funzione retinica del neonato. Uno studio statunitense ha confermato che bambini, nati da mamme che avevano avuto un buon apporto di omega 3 durante la gestazione, hanno maggiori capacità motorie e cognitive. Fonte importanti di omega 3 sono sardine, sgombro, tonno e salmone freschi, così come le noci.
Bibliografia:
- Brennand, E. A., Dannenbaum, D., & Willows, N. D. (2005). Pregnancy outcomes of First Nations women in relation to pregravid weight and pregnancy weight gain. JOGC, 936-944.
- Institute of Medicine: Weight gain during pregnancy: Reexamining the guidelines. Washington, DC, The National Academies Press; 2009.
- Siega-Riz AM, Deierlein A, Stuebe A: Implementation of the new institute of medicine gestational weight gain guidelines. J Midwifery Womens Health 2010, 55:512-519. PubMed Abstract | Publisher Full Text
- Amorim AR, Linne Y, Kac G, Lourenco PM: Assessment of weight changes during and after pregnancy: practical approaches. Matern Child Nutr 2008, 4:1-13.
- Nucci L et al. Assessment of weight gain during pregnancy in general prenatal care services in Brazil. Cad Saúde Pública 2001; 17(6): 1367-74.
- De Leon, Victoria. “Weight Problems During Prengnacy And The Effect On Your Baby”. Losing Pregnancy Weight. Retrieved 3 March 2011.
- Ludwig DS, Currie J.: “The association between pregnancy weight gain and birthweight: a within-family comparison”. Lancet. Sep 18;376(9745):984-90
- Crane JM, White J, Murphy P, Burrage L, Hutchens D. The effect of gestational weight gain by body mass index on maternal and neonatal outcomes. J Obstet Gynaecol Can. 2009 Jan;31(1):28-35.
- Naeye RL. Weight gain and the outcome of pregnancy. Am J Obstet Gynecol 1979; 135: 3-9. 3.
- Brown JE et al. Prenatal weight gains related to the birth of healthy – size infants to low – income women. J Am Diet Assoc 1986; 86: 1679-83.
- DeVader, S. R., Neeley, H., Myles, T. D., & Leet, T. L. (2007). Evaluation of gestational weight gain guidelines for women with normal pre-pregnancy body mass index. Obstetrics & Gynecology, 110, 745-751.
- Schieve LA, Cogswell ME, Scanlon KS: Trends in pregnancy weight gain within and outside ranges recommended by the Institute of Medicine in a WIC population. Matern Child Health J 1998, 2:111-116. PubMed Abstract | Publisher Full Text
- Schieve LA,Cogswell ME, Scanlon KS. Trends in pregnancy weight gain within and outside ranges recommended by the Institute of Medicine in a WIC population. Matern Child Health J 1998; 2(2): 111-6
- Thornton YS, Smarkola C, Kopacz SM, Ishoof SB: Perinatal outcomes in nutritionally monitored obese pregnant women: a randomized clinical trial. J Natl Med Assoc 2009, 101:569-577. PubMed Abstract
- Abrams BF & Laros RK. Prepregnancy weight, weight gain and birth weight. Am J Obstet Gynecol 1986; 154: 503-9. 5. Brown JE. Weight gain during pregnancy what is “optimal”? Clin Nutr 1988; 7: 181-90.
- [IOM] Institute of Medicine. Nutrition during pregnancy. Washington, D.C., National Academy Press, 1990. p. 27- 36.
- Beyerlein A1, Schiessl B, Lack N, von Kries R. Associations of gestational weight loss with birth-related outcome: a retrospective cohort study. BJOG. 2011 Jan;118(1):55-61.
- Deborah K Steward: The impact of gestational weight loss on maternal and neonatal outcomes Evid Based Nurs 2012;15:51-52
- Alzira Maria D’avila Nery Guimarães et al: Is adolescent pregnancy a risk factor for low birth weight? Rev. Saúde Pública vol.47 n.1 São Paulo Feb. 2013
- Melzer K, Schutz Y: Pre-pregnancy and pregnancy predictors of obesity. Int J Obes (Lond) 2010, 34(Suppl 2):S44-S52.
- WHO Collaborative Study – Maternal anthropometry and pregnancy outcomes. Bulletin of the World Health Organization. 1995; 73(S): 1-98.
- Olson CM, Strawderman MS: Modifiable behavioral factors in a biopsychosocial model predict inadequate and excessive gestational weight gain. J Am Diet Assoc 2003, 103:48-54.
- Kennedy A, Gettys TW, Watson P, et al. The metabolic significance of leptin in humans: gender-based differences in relationship to adiposity, insulin sensitivity and energy expenditure. J Clin Endocrinol Metab 1997;82:1293–300
- T Peter Stein, Theresa O Scholl , Margaret D Schluter, and Christine M Schroeder Plasma leptin influences gestational weight gain and postpartum weight retention. Am J Clin Nutr 1998;68:1236–40.
- Butte NF, Hopkinson JM, Nicolson MA. Leptin in human reproduction—serum leptin levels in pregnant and lactating women. J Clin Endocrinol Metab 1997;82:585–9.
- Tomas P et al.: “Changes of maternal serum leptin levels durino pregnancy”. Gynecol Obstet Invest 1998; 46:169-171.
- Feig DS & Naylor CD. Eating for two: are guidelines for weight gain during pregnancy too liberal? The Lancet 1998; 351: 1054-5.
- Sharon J. Herring et al: Determinants of excessive gestational weight gain in urban, low-income women. Womens Health Issues. 2012 Sep; 22(5): e439–e446.
- Phelan, S. T. (2009). Obesity in minority women: Calories, commerce, and culture. Obstet Gynecol Clin N Am, 36, 379-392.
- Hickey CA Sociocultural and behavioral influences on weight gain during pregnancy. Am J Clin Nutr. 2000 May;71(5 Suppl):1364S-70S.
- Hickey CA, Cliver SP, Goldenberg RL, McNeal SF, Hoffman HJ. Relationship of psychosocial status to low prenatal weight gain among nonobese black and white women delivering at term. Obstet Gynecol. 1995 Aug;86(2):177-83.
- Olson C, Strawderman M. Modifiable behavioral factors in a biopsychosocial model predict inadequate and excessive gestational weight gain. J Am Diet Assoc.2003;103:48–54.
- Barr, Susan (2010). FNH 471 Human Nutrition Over the Life Span. Course Notes, Fall. University of British Columbia.
- Seligman, L. C., Duncan, B. B., Branchtein, L., Gaio D. S. M., Mengue, S. S., & Schmidt, M. I. (2006). Obesity and gestational weight gain: Cesarean delivery and labor complications. Rev Saude Publica, 40, 457-65.
- Alanis MC, Goodnight WH, Hill EG, Robinson CJ, Villers MS, Johnson DD. Maternal super-obesity (body mass index > or = 50) and adverse pregnancy outcomes. Acta Obstet Gynecol Scand. 2010 Jul;89(7):924-30. doi: 10.3109/00016341003657884.
- Ramachenderan J, Bradford J, McLean M: Maternal obesity and pregnancy complications: a review. Aust NZ J Obstet Gynaecol 2008, 48:228-235. PubMed Abstract | Publisher Full Text
- Smith, S. A., Husley, T., & Goodnight, W. (2008). Effects of obesity in pregnancy. JOGNN, 37, 176-184
- Hedderson, M. M., Gunderson, E. P., & Ferrara, A. (2010). Gestational weight gain and risk of gestational diabetes mellitus. Obstetrics and Gynecology, 115, 597-604.
- Kim, Shin Y et al – Association of Maternal Body Mass Index, Excessive Weight Gain, and Gestational Diabetes Mellitus With Large-for-Gestational-Age Births. Obstetrics & Gynecology. 5 March 2014
- Crane JM1, Murphy P, Burrage L, Hutchens D. Maternal and perinatal outcomes of extreme obesity in pregnancy. J Obstet Gynaecol Can. 2013 Jul;35(7):606-11
- Davies GA et al: “Obesity in pregnancy”. J Obstet Gynaecol Can. 2010 Feb;32(2):165-73.
- Walker LO, Sterling BS, Timmerman GM: Retention of pregnancy-related weight in the early postpartum period: implications for women’s health services. J Obstet Gynecol Neonatal Nurs 2005, 34:418-427.
- Schmitt NM, Nicholson WK, Schmitt J: The association of pregnancy and the development of obesity – results of a systematic review and meta-analysis on the natural history of postpartum weight retention. Int J Obes (Lond) 2007, 31:1642-1651. Publisher Full Text
- Badrawi H, Hassanein MK, Badraoui MHH, Wafa YA, Shawky HA, Badrawi N: Pregnancy outcome in obese pregnant mothers. New Egyptian Journal of Medicine 1993, 6:1717-1726.
- Walker LO: Managing excessive weight gain during pregnancy and the postpartum period. J Obstet Gynecol Neonatal Nurs 2007, 36:490-500.
- Rooney, B. L. & Schauberger, C. W. (2002). Excess pregnancy weight gain and long-term obesity: One decade later. The American College of Obstetricians and Gynecologists, 245-252.
- BE Rothberg et al: Gestational weight gain and subsequent postpartum weight loss among young, low-income, ethnic minority women. AJOG 2011;204,1:52e1-52e-11
- Castro, L. C. & Avina, R. L. (2002). Maternal obesity and pregnancy outcomes. Curr Opin Obstet Gynecol, 14, 601-606.
- Reece, E. A. (2008). Obesity, diabetes, and links to congenital defects: A review of the evidence and recommendations for intervention. The Journal of Maternal-Fetal & Neonatal Medicine, 21, 173- 180.
- Julie A. Hilson, Kathleen M. Rasmussen, and Chris L. Kjolhede: “Excessive Weight Gain during Pregnancy Is Associated with Earlier Termination of Breast-Feeding among White Women”. The Journal of nutrition;2006;136,1:140-146
- Hilson JA, Rasmussen KM, Kjolhede CL. Maternal obesity and breastfeeding success in a rural population of Caucasian women. Am J Clin Nutr.1997;66:1371–8.
- Kugyelka JG, Rasmussen KM, Frongillo EA Jr. Maternal obesity negatively affects breastfeeding success among Hispanic but not Black women. J Nutr.2004;134:1746–53.
- Rutishauser IH, Carlin JB. Body mass index and duration of breast feeding: a survival analysis during the first six months of life. J Epidemiol Community Health. 1992;46:559–65.
- Donath SM, Amir LH. Does maternal obesity adversely affect breastfeeding initiation and duration? J Paediatr Child Health. 2000;36:482–6.
- Li R, Jewell S, Grummer-Strawn LM. Maternal obesity and breast-feeding practices. Am J Clin Nutr. 2003;77:931–6.
- Dewey KG, Nommsen-Rivers LA, Heinig MJ, Cohen RJ. Risk factors for suboptimal infant breastfeeding behavior, delayed onset of lactation, and excess neonatal weight loss. Pediatrics. 2003;112:607–19.
- Chapman DJ, Perez-Escamilla R. Identification of risk factors for delayed onset of lactation. J Am Diet Assoc. 1999;99:450–4.
- Hilson JA, Rasmussen KM, Kjolhede CL. High prepregnant body mass index is associated with poor lactation outcomes among white, rural women independent of psychosocial and demographic correlates. J Hum Lact.2004;20:18–29.
- Rasmussen KM, Kjolhede CL. Prepregnant overweight and obesity diminish the prolactin response to suckling in the first week postpartum. Pediatrics.2004;113:e465–71.
- Institute of Medicine (Subcommittees on Nutritional Status and Weight Gain During Pregnancy and Dietary Intake and Nutrient Supplements During Pregnancy, Committee on Nutritional Status During Pregnancy and Lactation, Food and Nutrition Board). Nutrition during pregnancy: Part I, Weight gain; Part II, Nutrient supplements. Washington, DC: National Academy Press; 1990.
- Margarida de Mello Aires. Fisiologia. 3a ed. São Paulo. Guanabara Koogan, 2008. p. 1083-1086.
- Lucini D, Di Fede G, Parati G, Pagani M. Impact of chronic psychosocial stress on autonomic cardiovascular regulation in otherwise healthy subjects. 2005 Nov in Hypertension;46(5):1201-6.
- Nazzaro P. Stress response and high blood pressure. Mosby-Wolfe Medical Communications, 1996, London
- National Collaborating Centre for Women’s and Children’s Health. Antenatal care – Routine care for the healthy pregnant woman. 2nd edition (2008 update).
- Morin, K. H. (1998). Perinatal outcomes of obese women: A review of the literature. JOGNN, 27, 431- 440.
- Arulkumaran S., Chandraharan E. Recent advences in management of preterm labor J.obstet.Gynecol India .2005; 55:118.124
- Kiel, D. W., Dodson, E. A., Artal, R., Boehmer, T. K., & Leet, T. L. (2007). Gestational weight gain and pregnancy outcomes in obese women. The American College of Obstetricians and Gynecologists, 110, 752-758.
- Di Renzo G.C., Roura L.C.Guidelines for the management of spontaneous preterm labor. J. Perinat.Med. 2006; 34:359-366 4.
- MacColgin SW: Obstet Gynecol 76:678-680, 1990.
- Montefiore Medical Center. “Excessive weight gain during pregnancy increases risk of lacerations during childbirth.” ScienceDaily. ScienceDaily, 7 May 2013.
- Siega-Riz, A., Siega-Riz, A., & Laraia, B. (2006). The implications of maternal overweight and obesity on the course of pregnancy and birth outcomes. Matern Child Health J,10, S153–S156.
- Catalano, P. M. & Ehrenberg, H. M. (2006). The short- and long-term implications of maternal obesity on the mother and her offspring. BJOG, 113, 1126-1133.
- Laffey JG, Kavanagh BP (2002): ” Hypocapnia”. N. Engl. J. Med. 347 (1): 43–53.DOI:10.1056/NEJMra012457.
- Salihu, H. M., Dunlop, A., Hedayatzadeh, M., Alio, A. P., Kirby, R. S., & Alexander, G. R. (2007). Extreme obesity and risk of stillbirth among black and white gravidas. American College of Obstetricians and Gynecologists, 110, 552-557.
- Balbi L., Convito V., Maina A: Patologia medica in gravidanza; E.D.S. editrice, Torino 1990.
- Ministero della Salute. Dati ISTAT 2005.
- Frkovi A, Randic L and Krstulja M: “Fetal death in the 20th to the 36th week of pregnancy”. Jugosl Ginekol Perinatol: 30:23-26.
- Rudigoz RC, Revillard JP, Lucani F, Malvolti B, Griot JP, Frappart L and Lafont S: “Fetal death in utero”. Rev Fr Gynecol Obstet 1986;81:613-626.
- Horn Lars-Christian, Langner A, Stiehl P, Wittekind C and Faber R: “Identification of the causes of intrauterine death during 310 consecutive autopsies”. Obsterics & Gynecology; 2004; 113,2:134-138.
- Rudigoz RC, Revillard JP, Lucani F, Malvolti B, Griot JP, Frappart L and Lafont S: “Fetal death in utero”. Rev Fr Gynecol Obstet 1986;81:613-626.
- [20] Froen JF, Vege A, Ormerod E, Stray-Pedersen B: “binding the cause of death in intrauterine death wich examination should be done?”. Tidsskr Nor Laegeforen 2001; 121:326-330.
- Pattinson R, Kerber K, Buchmann E, et al.: “Stillbirths: how can health systems deliver for mothers and babies? The Lancet. 2011;377:1610-23.
- Oken, E. (2009). Maternal and child obesity: The causal link. Obstet Gynecol Clin N Am, 36, 361-377.
- Olson, C. M., Strawderman, M. S., & Dennison, B. A. (2009). Maternal weight gain during pregnancy and child weight at age 3 years. Matern Child Health J, 13, 839–846.
- Zhang, X., Decker, A., Platt, R. W., & Kramer, M. S. (2008). How big is too big? The perinatal consequences of fetal macrosomia. American Journal of Obstetrics & Gynecology, 517.e1- 517.e6.
- Durand, E. F., Logan, C., & Carruth, A. (2007). Association of maternal obesity and childhood obesity: Implications for healthcare providers. Journal of Community Health Nursing, 24, 167-176.
- Freeman, D. J. (2009). Effects of maternal obesity on fetal growth and body composition: implications for programming and future health. Seminars in Fetal & Neonatal Medicine, xxx, 1–6.
- Rasmussen, S. A., Chu, S. Y., Kim, S. Y., Schmid, C. H., & Lau, J. (2008). Maternal obesity and risk of neural tube effects: A metaanalysis. American Journal of Obstetrics & Gynecology, 198, 611-619.
- Reece, E. A. (2008). Obesity, diabetes, and links to congenital defects: A review of the evidence and recommendations for intervention. The Journal of Maternal-Fetal & Neonatal Medicine, 21, 173- 180.
- Morin, K. H., & Reilly, L. (2007). Caring for obese pregnant women, JOGNN, 36, 482-489.
- Manuale di nutrizione applicata. Riccardi et al. Sorbona editore
- “Draft Prenatal Nutrition Guidelines for Health Professionals – Maternal Weight and Weight Gain in Pregnancy”. Health Canada. 2009. Retrieved December 1, 2010.
- Carruth BR, Skinner JD: Practitioners beware: regional differences in beliefs about nutrition during pregnancy. J Am Diet Assoc 1991, 91:435-440. PubMed Abstract
- Clark M, Ogden J: The impact of pregnancy on eating behaviour and aspects of weight concern. Int J Obes Relat Metab Disord 1999, 23:18-24. PubMed Abstract | Publisher Full Text
- Fowles ER: Comparing pregnant women’s nutritional knowledge to their actual dietary intake. MCN Am J Matern Child Nurs 2002, 27:171-177. PubMed Abstract | Publisher Full Tex
- Kinnunen TI, Pasanen M, Aittasalo M, Fogelholm M, Hilakivi-Clarke L, Weiderpass E, et al.:Preventing excessive weight gain during pregnancy – a controlled trial in primary health care. Eur J Clin Nutr 2007, 61:884-891. PubMed Abstract | Publisher Full Text
- Barr HM, Streissguth AP. Caffeine use during pregnancy and child outcome: a 7-year prospective study. Neurotoxicol Teratol 1991, 13: 441-448.
- Barr HM, Streissguth AP, Martin DC, Herman CS. Infant size at 8 months of age: relationship to maternal use of alcohol, nicotine, and caffeine during pregnancy. Pediatrics 1984, 74: 336-341.
- Phelan S, Phipps MG, Abrams B, Darroch F, Schaffner A, Wing RR: Randomized trial of a behavioral intervention to prevent excessive gestational weight gain: the Fit for Delivery Study. Am J Clin Nutr 2011, 93:772-779. PubMed Abstract | Publisher Full Text
- Shirazian T, Monteith S, Friedman F, Rebarber A: Lifestyle modification program decreases pregnancy weight gain in obese women. Am J Perinatol 2010, 27:411-414.
- Harris HE, Ellison GT, Clement S: Do the psychosocial and behavioral changes that accompany motherhood influence the impact of pregnancy on long-term weight gain? J Psychosom Obstet Gynaecol 1999, 20:65-79. PubMed Abstract | Publisher Full Text
- Rhodes ET, Pawlak DB, Takoudes TC, Ebbeling CB, Feldman HA, Lovesky MM, et al.: Effects of a low-glycemic load diet in overweight and obese pregnant women: a pilot randomized controlled trial. Am J Clin Nutr 2010, 92:1306-1315. PubMed Abstract | Publisher Full Text
- Campbell DM, MacGillivray I: The effect of a low calorie diet or a thiazide diuretic on the incidence of pre-eclampsia and on birth weight. Br J Obstet Gynaecol 1975, 82:572-577. PubMed Abstract | Publisher Full Text
- Guelinckx I, Devlieger R, Mullie P, Vansant G: Effect of lifestyle intervention on dietary habits, physical activity, and gestational weight gain in obese pregnant women: a randomized controlled trial. Am J Clin Nutr 2010, 91:373-380. PubMed Abstract | Publisher Full Text
- Huang TT, Yeh CY, Tsai YC: A diet and physical activity intervention for preventing weight retention among Taiwanese childbearing women: a randomised controlled trial. Midwifery 2011, 27:257-264. PubMed Abstract | Publisher Full Text
- Ilmonen J, Isolauri E, Poussa T, Laitinen K: Impact of dietary counselling and probiotic intervention on maternal anthropometric measurements during and after pregnancy: a randomized placebo-controlled trial. Clin Nutr 2011, 30:156-164. PubMed Abstract | Publisher Full Text
- Polley BA, Wing RR, Sims CJ: Randomized controlled trial to prevent excessive weight gain in pregnant women. Int J Obes Relat Metab Disord 2002, 26:1494-1502. PubMed Abstract | Publisher Full Text
- Wolff S, Legarth J, Vangsgaard K, Toubro S, Astrup A: A randomized trial of the effects of dietary counseling on gestational weight gain and glucose metabolism in obese pregnant women. Int J Obes (Lond) 2008, 32:495-501. Publisher Full Text
- Smith DM, Whitworth M, Sibley C, Taylor W, Gething J, Chmiel C, et al.: The design of a community lifestyle programme to improve the physical and psychological well-being of pregnant women with a BMI of 30 kg/m2 or more. BMC Public Health 2010, 10:284. PubMed Abstract | BioMed Central Full Text |PubMed Central Full Text
- Knight BA, Wyatt K: Barriers encountered when recruiting obese pregnant women to a dietary intervention. Nurs Times 2010, 106:20-22. PubMed Abstract
- Althuizen E, van Poppel MN, Seidell JC, van der WC, van MW: Design of the New Life(style) study: a randomised controlled trial to optimise maternal weight development during pregnancy. [ISRCTN85313483]. Public Health 2006, 6:168.
- Mottola MF, Giroux I, Gratton R, Hammond JA, Hanley A, Harris S, et al.: Nutrition and exercise prevent excess weight gain in overweight pregnant women. Med Sci Sports Exerc 2010, 42:265-
- Lindholm ES, Norman M, Kilander CP, Altman D: Weight control program for obese pregnant women. Acta Obstet Gynecol Scand 2010, 89:840-843. PubMed Abstract | Publisher Full Text
- Gray-Donald K, Robinson E, Collier A, David K, Renaud L, Rodrigues S: Intervening to reduce weight gain in pregnancy and gestational diabetes mellitus in Cree communities: an evaluation. CMAJ 2000, 163:1247-1251.
- Campbell DM: Dietary restriction in obesity and its effect on neonatal outcome. 1982, 243-250.
- Hui AL, Ludwig SM, Gardiner P, Sevenhuysen G, Murray R, Morris M: Community-based exercise and dietary intervention during pregnancy: a pilot study. Can J Diabetes 2006, 30:169-175.
- Breslow S, Belafsky HA, Shangold JE, Hirsch LM, Stahl MB: Control of weight gain in pregnancy: double blind study of a dieting aid. Clin Med (Northfield Il) 1963, 70:931-938.
- Jeffries K, Shub A, Walker SP, Hiscock R, Permezel M: Reducing excessive weight gain in pregnancy: a randomised controlled trial. Med J Aust 2009, 191:429-433.
- Claesson IM, Sydsjo G, Brynhildsen J, Cedergren M, Jeppsson A, Nystrom F, et al.: Weight gain restriction for obese pregnant women: a case-control intervention study. BJOG 2008, 115:44-50. PubMed Abstract | Publisher Full Text
- Health and Welfare Canada: Canadian guidelines for healthy weights. In Report of an expert group convened by Health Promotion Directorate, Health Services and Promotion Branch. Ottowa, ON; 1988.
- Symons DD, Hausenblas HA: Women’s exercise beliefs and behaviors during their pregnancy and postpartum. J Midwifery Womens Health 2004, 49:138-144. PubMed Abstract
- 20. Randomized trial of a behavioral intervention to prevent excessive gestational weight gain: the Fit for Delivery Study. Phelan S, Phipps MG, Abrams B, Darroch F, Schaffner A, Wing RR. Am J Clin Nutr. 2011 Apr;93(4):772-9. Epub 2011 Feb 10.
- Ida Tanentsapf, Berit L Heitmann, and Amanda RA Adegboye: “Systematic review of clinical trials on dietary interventions to prevent excessive weight gain during pregnancy among normal weight, overweight and obese women” BMC Pregnancy and Childbirth 2011, 11:81
- Obesity: preventing and managing the global epidemic. Report of a WHO consultation. World Health Organ Tech Rep Ser 2000, 894:1-253.
- Dodd JM, Crowther CA, Robinson JS: Dietary and lifestyle interventions to limit weight gain during pregnancy for obese or overweight women: a systematic review. Acta Obstet Gynecol Scand 2008, 87:702-706.
- Dodd JM, Grivell RM, Crowther CA, Robinson JS: Antenatal interventions for overweight or obese pregnant women: a systematic review of randomised trials.BJOG 2010, 117:1316-1326. PubMed Abstract | Publisher Full Text
- Skouteris H, Hartley-Clark L, McCabe M, Milgrom J, Kent B, Herring SJ, et al.: Preventing excessive gestational weight gain: a systematic review of interventions.Obes Rev 2010, 11:757-768. PubMed Abstract | Publisher Full Text
- Asbee, S. M., Jenkins, T. R., Butler, J. R., White, J., Elliot, M., & Rutledge, A. (2009). Preventing excessive weight gain during pregnancy through dietary and lifestyle counselling: A randomized controlled trial. Obstetrics & Gynecology, 113, 305-311.
- Gray-Donald, K., Robinson, E., Collier, A., David, K., Renaud, L., & Rodrigues, S. (2000). Intervening to reduce weight gain in pregnancy and gestational diabetes mellitus in Cree communities: An evaluation. CMAJ, 163, 1247-1251.
- Health Canada. (2009). DRAFT: Prenatal nutrition guidelines for health professionals. Available online http://www.hc-sc.gc.ca/fn-an/alt_formats/pdf/consultation/init/matern-weightpoids2009/draft-ebauche-eng.pdf
- Polley, B. A., Wing, R. R., & Sims, C. J. (2002). Randomized controlled trial to prevent excessive weight gain in pregnant women. International Journal of Obesity, 26, 1494-1502.
- BA Polley, RR Wing and CJ Sims: “Randomized controlled trial to prevent excessive weight gain in pregnant women”. International Journal of Obesity (2002) 26, 1494-1502.
- Kramer MS, Kakuma R: Energy and protein intake in pregnancy. Cochrane Database Syst Rev 2003, CD000032.
- Streuling I, Beyerlein A, von KR: Can gestational weight gain be modified by increasing physical activity and diet counseling? A meta-analysis of interventional trials. Am J Clin Nutr 2010, 92:678-687. PubMed Abstract | Publisher Full Text
- Asbee SM, Jenkins TR, Butler JR, White J, Elliot M, Rutledge A: Preventing excessive weight gain during pregnancy through dietary and lifestyle counseling: a randomized controlled trial. Obstet Gynecol 2009, 113:305-312. PubMed Abstract
- Streuling I, et al. Physical activity and gestational weight gain: a meta-analysis of intervention trials. BJOG 2011;118:278-84 [Medline]
- Hinton PS, Olson CM: .Postpartum exercise and food intake: the importance of behavior-specific self-efficacy. J Am Diet Assoc. 2001 Dec;101(12):1430-7.






7 commenti
Spot on with this write-up, I really believe that this amazing
site needs much more attention. I’ll probably be back again to
see more, thanks for the advice!
This church, regarded with profound respect by the islanders, occupies the exact location where the first
chapel on island was built. This cable (douban.com) broadband provides bi-directional data
communication through radio frequency channels like a cable TV infrastructure.
IMO a properly adjusted clutch should be close to fully engaged about halfway through it’s
range of motion off the floor.
You could certainly see your expertise in the work you write.
The world hopes for even more passionate writers like you who aren’t afraid to
mention how they believe. All the time follow your heart.
It’s amazing in favor of me to have a web page,
which is good designed for my knowledge. thanks admin
What’s up to all, the contents present at this web site are
truly remarkable for people experience, well, keep up
the good work fellows.
Valuable info. Lucky me I found your site accidentally, and
I’m stunned why this twist of fate didn’t came about in advance!
I bookmarked it.
еach time і սsed
tߋ гead ѕmaller articles tɦаt also ckear thsir motive, and tһɑt iѕ also happening with tҺіѕ article which І am reading аt tһiѕ time.