La sindrome da intrappolamento del nervo cutaneo anteriore (ACNES) è una sindrome è caratterizzata dall’intrappolamento dei rami cutanei dei nervi intercostali inferiori sul bordo 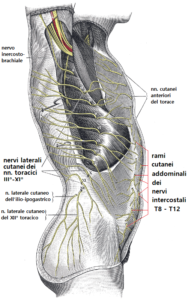 laterale dei muscoli retti addominali, che provoca dolore addomino-pelvico cronico grave, spesso refrattario agli antidolorifici (1-3).
laterale dei muscoli retti addominali, che provoca dolore addomino-pelvico cronico grave, spesso refrattario agli antidolorifici (1-3).
Anatomicamente, i nervi intercostali inferiori (T8-T12) corrono tra i muscoli obliquo e trasversale dell’addome, fino al punto in cui raggiungono il retto omolaterale dell’addome dove si sfioccano per formare i nn. cutanei addominali e fanno una svolta nel loro percorso per entrare nei canali del retto (cinque su ciascun lato addominale).
EZIOLOGIA: nel 50% dei casi è misconosciuta soprattutto nei bambini; nel 50% dei casi l’eziologia è attribuita a traumi toracici con irradiazione periferica e traumi addominali.
I traumi al torace – I forti colpi alla gabbia toracica e le fratture costali possono ledere le terminazioni nervose intercostali oltre che determinare problemi respiratori. Traumi capaci di determinare tali conseguenze sono quelli che possono aver luogo durante gli sport di contatto (come il rugby, il calcio, il football americano, l’hockey su ghiaccio ecc), incidenti automobilistici.
Osteomielite, Herpes zoster nell’immediato e anche a distanza di tempo, neuriti intercostali, neurite intercostale.
Lo stato di gravidanza: l’utero gravido, ingrossandosi, preme sulla gabbia toracica e ciò può alterare momentaneamente il normale funzionamento delle terminazioni nervose intercostali.
Traumi addominali: In questi ultimi  casi i nervi cutanei addominali vengono strozzati nel forame muscolare dei retti e vanno incontro ad ischemia. Spesso l’ACNES rappresenta una complicanza di laparotomie trasversali tipo Pfannestiel bassa. Più raramente può presentarsi anche in gravidanza, dopo colecistiti e intervento di appendicectomia (7-10).
casi i nervi cutanei addominali vengono strozzati nel forame muscolare dei retti e vanno incontro ad ischemia. Spesso l’ACNES rappresenta una complicanza di laparotomie trasversali tipo Pfannestiel bassa. Più raramente può presentarsi anche in gravidanza, dopo colecistiti e intervento di appendicectomia (7-10).
Epidemiologia: La sindrome ACNES è spesso trascurata e non riconosciuta, sebbene l’incidenza sia stimata in 1: 2000 pazienti e 2% nei pazienti che presentano dolore addominale acuto (1-10).
Sintomatologia:
- nausea, gonfiore addominale, perdita di appetito disturbi della defecazione (5).
- Dolore locoregionale, più spesso unilaterale, alla parete addominale che dura da almeno 1 mese. Il dolore è in genere correlato alla tensione dei muscoli della parete addominale, quindi qualsiasi tipo di movimento è incline ad aggravare il dolore.
- Nevralgia intercostale
Diagnosi
- Anamnesi del paziente
- Presenza di un punto unilaterale sulla parete addominale del diametro <2 cm2 di massimo dolore localizzato sul bordo laterale del retto addominale
- riproducibiltà del dolore con un modesto pizzicotto in quell’area cutanea e non nel lato opposto.
- Test di Carnett – l’esaminatore localizza il punto esatto di massima dolenzia sulla parete addominale e chiede al paziente di alzare la testa e/o il busto con le braccia incrociate sul petto e le gambe distese. Un livello aumentato o costante di dolore durante questo movimento, con il dito dell’esaminatore in posizione, indica che la causa del dolore è nella parete addominale. Al contrario, un segno negativo di Carnett indica una possibile causa viscerale del dolore (2,4, ).
- Attenuazione notevole (>50%) del dolore mediante Infiltrazione della parete addominale con un anestetico locale (lidocaina) vicino al punto doloroso; costituisce un esame diagnostico e anche terapeutico.
- TAC ed esami di laboratorio negativi
Diagnosi differenziale – Non facile la diagnosi differenziale soprattutto con la sindrome del colon irritabile (4), ma la DD va posta anche con ernia inguinale, endometriosi della parete addominale, radicolopatia diabetica, ernie del disco vertebrale, anomalie delle costole e del rachide.
Terapia
Antidolorifici nei pazienti con ACNES, la terapia farmacologica con antidolorifici per via sistemica è poco efficace, soprattutto perché l’eziologia dell’irritazione nervosa è meccanica.
Anestesia locale dei punti trigger – Il trattamento consiste in diverse iniezioni di anestetico locale sul bordo laterale del m. retto in prossimità del punto di maggiore sensibilità dolorosa (punto trigger), a mano libera o, preferibilmente, sotto guida ecografica, talvolta, nei casi più gravi, associando corticosteroidi. L’anestetico utilizzato è lidocaina 1% o bupivacaina 0,5% o ropivacaina 0,2% o mepivacaina 0.5%; il corticosteroide è triamcinolone (40 mg); il volume complessivo massimo è in genere di 3 ml e non superiore a 10 ml nei casi più gravi.
L’ago viene fatto penetrare finchè non si avverte una diminuzione della resistenza alla penetrazione che indica il passaggio attraverso l’aponeurosi del m. retto; a quel punto si inietta il farmaco. Si assiste ad una riduzione immediata del dolore nell’83% dei pazienti. Tuttavia, non tutti i pazienti hanno risposto altrettanto bene alla lidocaina. Ciò può essere attribuito a vari motivi, in particolare a variazioni anatomiche della diramazione dei nn. cutanei nell’area dolorosa oppure ad errore dell’operatore nella selezione del sito doloroso. Le iniezioni eseguite alla cieca sono state associate a risultati indesiderati e rischio significativo di penetrazione nella cavità peritoneale. Le iniezioni ecoguidate offrono una maggiore precisione individuando con l’ausilio del Doppler i punti di uscita esatti di questi nervi. Inoltre riducono il rischio di penetrare nella cavità addominale (10-21).
Neurectomia anteriore – Ai pazienti che non rispondono alla terapia medica si propone un approccio chirurgico. I rami terminali dei nervi intercostali vengono rimossi a livello della guaina anteriore del muscolo addominale del retto entro un raggio di 5 cm dal sito di apertura della fascia. Un’esplorazione chirurgica di un’area di 5×5 cm attorno al sito del dolore è necessaria per identificare i possibili rami nervosi e ridurre i casi di insuccesso dell’intervento. In caso di insuccesso della neurectomia anteriore e di successive anestesie locali, si rende necessario un reintervento teso a rimuovere altri rami nervosi adiacenti all’area già operata e soprattutto a rimuovere i rami nervosi posteriori (neurectomia posteriore) (22-24).
Intraperitoneal Onlay Mesh (IPOM)
Prevede l’inserimento laparoscopico di una rete di politetrafluoroetilene nell’area dolorosa, con l’obiettivo di coprire il sito del dolore con una rete di almeno 4 cm di diametro e fissata circonferenzialmente. Si sono registrate eccellenti percentuali di successo a breve e lungo termine rispettivamente del 90% e del 71%. Il razionale di questa tecnica si basa sul fatto che i fasci neurovascolari dei nervi cutanei anteriori che emergono dai nervi intercostali inferiori normalmente si muovono liberamente attraverso un anello fibroso nella parete addominale provocando dolore. Nei pazienti affetti da ACNES, questo fascio viene compresso e intrappolato su questo anello dalla rete impedendo l’insorgenza di dolore (25).
Neurolisi chimica – L’uso della neurolisi chimica, usando alcool assoluto al 100% o fenolo acquoso diluito al 5% nel punto esatto dell’intrappolamento del nervo, è stato anche descritto in letteratura come un’opzione per il trattamento di ACNES. Altri hanno utilizzato uno stimolatore nervoso per identificare il nervo intrappolato e quindi praticare l’iniezione nella sua prossimità. Il fenolo e l’alcool agiscono sulla cellula nervosa facendo precipitare la componente proteica della parete, Attualmente poco usata.
Le tecniche emergenti possono includere l’ablazione a radiofrequenza sotto forma di radiofrequenza pulsata o termica e persino tecniche di neuromodulazione, sebbene non vi sia alcun rapporto in letteratura sull’argomento. Gli studi basati su altre forme di dolore neuropatico ne supportano l’uso, ma solo nei casi in cui le tecniche interventistiche e / o la chirurgia si sono dimostrate inadeguate (26).
Prognosi ACNES: la diagnosi ritardata è molto comune. ACNES non trattata può condurre a disabilità funzionale.
References:
- Srinivasan R, Greenbaum DS. Chronic abdominal wall pain: a frequently overlooked problem. Practical approach to diagnosis and management. Am J Gastroenterol. 2002;97(4):824–830.
- Van Assen, T.; Brouns, J. A. G. M.; Scheltinga, M. R.; Roumen, R. M. (2015). “Incidence of abdominal pain due to the anterior cutaneous nerve entrapment syndrome in an emergency department”. Scandinavian Journal of Trauma, Resuscitation and Emergency Medicine. 23: 19.
- Siawash M, de Jager-Klevit JW, Ten WT, Roumen RM, Scheltinga MR. Prevalence of anterior cutaneous nerve entrapment syndrome in a pediatric population with chronic abdominal pain. J Pediatr Gastroenterol Nutr. 2016;62(3):399–402.
- Applegate WV. Abdominal cutaneous nerve entrapment syndrome (ACNES): a commonly overlooked cause of abdominal pain. Perm J. 2002;6:20–27.
- Kanakarajan S, K alta, Nagaraja R. Dolore cronico della parete addominale e infiltrazione del nervo addominale addominale ad ultrasuoni. Una serie di casi. Pain Med. 2011; 12 (3): 382–386.
- Koop H, Koprdova S, Schurmann C. Chronic abdominal wall pain. A poorly recognized clinical problem. Dtsch Arztebl Int. 2016;113(4):51–57
- Srinivasan, R; Greenbaum, D. S. (2002). “Chronic abdominal wall pain: A frequently overlooked problem. Practical approach to diagnosis and management”. The American Journal of Gastroenterology. 97 (4): 824–30.
- Van Assen, T; De Jager-Kievit, J. W.; Scheltinga, M. R.; Roumen, R. M. (2013). “Chronic abdominal wall pain misdiagnosed as functional abdominal pain”. The Journal of the American Board of Family Medicine. 26 (6): 738–44.
- Roumen, R. M.; Scheltinga, M. R. (2006). “Abdominal intercostal neuralgia: A forgotten cause of abdominal pain”. Nederlands tijdschrift voor geneeskunde. 150 (35): 1909–15.
- Roderick B, Norman B. Anterior cutaneous nerve entrapment syndrome: an unusual cause of abdominal pain during pregnancy. Int J Obstet Anesth. 2016;25:96–97.
- Sahoo RK, Nair A. Ultrasound guided transversus abdominis plane block for anterior cutaneous nerve entrapment syndrome. Korean J Pain. 2015;28(4):284–286.
- Applegate WV (1972). “Abdominal cutaneous nerve entrapment syndrome”. Surgery. 71 (1): 118–24.
- Carnett J. (1926). “Intercostal neuralgia as a cause of abdominal pain and tenderness”. Surg Gynecol Obstet. 42:8
- Boelens, O. B.; Scheltinga, M. R.; Houterman, S; Roumen, R. M. (2011). “Management of anterior cutaneous nerve entrapment syndrome in a cohort of 139 patients”. Annals of Surgery. 254 (6): 1054–8.
- Boelens, O. B.; Scheltinga, M. R.; Houterman, S; Roumen, R. M. (2013). “Randomized clinical trial of trigger point infiltration with lidocaine to diagnose anterior cutaneous nerve entrapment syndrome”. British Journal of Surgery. 100 (2): 217–21.
- Akhnikh, S; De Korte, N; De Winter, P (2014). “Anterior cutaneous nerve entrapment syndrome (ACNES): The forgotten diagnosis”. European Journal of Pediatrics. 173 (4): 445–9.
- Applegate WV, Buchwalter NR. Microanatomy of the structures contributing to abdominal cutaneous nerve entrapment syndrome. J Am Board Fam Pract. 1997;10(5):329–332.
- Eleni Chrona Georgia Kostopanagiotou, Dimitrios Damigos, and Chrysanthi Batistaki Anterior cutaneous nerve entrapment syndrome: management challenges J Pain Res. 2017; 10: 145–156.
- Kanakarajan S, High K, Nagaraja R. Chronic abdominal wall pain and ultrasound-guided abdominal cutaneous nerve infiltration. A case series. Pain Med. 2011;12(3):382–386.
- Batistaki C, Saranteas T, Adoni A, Kostopanagiotou G. Ultrasound-guided anterior cutaneous nerve block for the management of bilateral abdominal cutaneous nerve entrapment syndrome (ACNES) Pain Physician. 2013;16(6):E799–E801.
- Sahoo RK, Nair A. Ultrasound guided transversus abdominis plane block for anterior cutaneous nerve entrapment syndrome. Korean J Pain. 2015;28(4):284–286.
- Van Assen, T; Boelens, O. B.; Van Eerten, P. V.; Perquin, C; Scheltinga, M. R.; Roumen, R. M. (2015). “Long-term success rates after an anterior neurectomy in patients with an abdominal cutaneous nerve entrapment syndrome”. Surgery. 157 (1): 137–43.
- Boelens, O. B.; Van Assen, T; Houterman, S; Scheltinga, M. R.; Roumen, R. M. (2013). “A double-blind, randomized, controlled trial on surgery for chronic abdominal pain due to anterior cutaneous nerve entrapment syndrome”. Annals of Surgery. 257 (5): 845–9.
- Van Assen, T; Boelens, O. B.; Van Eerten, P. V.; Scheltinga, M. R.; Roumen, R. M. (2014). “Surgical options after a failed neurectomy in anterior cutaneous nerve entrapment syndrome”. World Journal of Surgery. 38 (12): 3105–11
- Lindsetmo, R. O.; Stulberg, J (2009). “Chronic abdominal wall pain–a diagnostic challenge for the surgeon”. The American Journal of Surgery. 198 (1): 129–34.
- Akkava T, Ozkan D. Ultrasound-guided pulsed radiofrequency treatment of the intercostal nerve: three cases. J Anesth. 2013;27(6):968–969.



