 Ultimo aggiornamento 2022-01-12 19:16:33
Ultimo aggiornamento 2022-01-12 19:16:33
Le infezioni in gravidanza non hanno caratteristiche diverse rispetto alle stesse patologie che interessano le donne non gravide. La peculiarità consiste nel fatto che alcune infezioni, come influenza, toxoplasmosi e rosolia, apportano solo modesti fastidi alla madre mentre possono provocare gravissimi danni al feto, per sua natura dotato di grande recettività tissutale e scarse difese  immunitarie (1) . La febbre alta essa stessa da sola nell’organismo materno mette in moto una serie di meccanismi difensivi, che comportano tra l’altro la comparsa di contrazioni dell’utero (6), è subita passivamente dal feto e può portare a IUGR, morte fetale, aborto o parto pretermine (7). La situazione si aggrava se l’infezione è contratta nel I° trimestre di gravidanza (epoca in cui avviene l’organogenesi) ed in caso di asintomaticità dell’infezione e per malattie paucisintomatiche.
immunitarie (1) . La febbre alta essa stessa da sola nell’organismo materno mette in moto una serie di meccanismi difensivi, che comportano tra l’altro la comparsa di contrazioni dell’utero (6), è subita passivamente dal feto e può portare a IUGR, morte fetale, aborto o parto pretermine (7). La situazione si aggrava se l’infezione è contratta nel I° trimestre di gravidanza (epoca in cui avviene l’organogenesi) ed in caso di asintomaticità dell’infezione e per malattie paucisintomatiche.
Lo stato gravidico è un anello debole nella catena di difesa contro le infezioni a causa dell’ipoproteinemia gravidica, carenza di ferro e ridotta capacità espansiva dei polmoni conseguente al sollevamento del diaframma. Le vie di diffusione materno-fetale sono quelle ematiche transplacentari e quelle di contiguità per via ascendente vaginale.
La placenta, ricca di anticorpi e leucociti, è una buona barriera contro le infezioni ma non è una cerniera a chiusura ermetica e inoltre, dopo il 4° mese, subisce una progressiva diminuzione delle cellule di Langhans con creazione di varchi nel rivestimento trofoblastico attraverso i quali avviene il passaggio di molti agenti patogeni. Nei primi tre mesi invece il passaggio trans-placentare è possibile solo per alcuni tipi di virus come il virus della poliomielite e della rosolia o per i batteri in caso di grave setticemia (1). In caso di infezioni, a carico della placenta si riscontra infiltrazione leucocitaria perivascolare ed edema che provocano la necrosi del trofoblasto.
Il liquido amniotico ha un’attività batteriostatica esercitata da lisozimi, β-lisina, perossidasi, spermina etc.; ma tale attività diventa consistente solo dopo la 31a settimana. Inoltre, in caso di invasioni patogene gravi il liquido amniotico non solo non riesce a dominare l’nfezione ma diventa a sua volta carrier di germi patogeni essendo ingerito nei polmoni e nell’intestino fetale.
Il cordone ombelicale è particolarmente vulnerabile nella sua componente venosa. Le lesioni infettive colpiscono preferenzialmente il punto di inserzione placentare. L’infiltrazione leucocitaria del cordone provoca una ipossia fetale correlata alla diminuzione del flusso di sangue ossigenato proveniente dal circolo materno. L’infezione progressivamente si estende alle arterie ombelicali e quindi alla gelatina di Warton.
Membrane amnio-coriali: la corionamnionite è caratterizzata da infiltrazione leucocitaria soprattutto a carico dell’amnios (90%); raramente a carico del corion o di entrambe le membrane. L’evoluzione è in genere la necrosi delle membrane, aborto, parto pre-termine .
Gli agenti patogeni possono essere raggruppati in 4 grandi categorie: virus, batteri rickttesie e protozoi; un capitolo a parte meritano le diverse specie di candida. Di essi é importante conoscere la capacità di attraversare la barriera placentare e i danni che possono provocare sulle membrane amnio-coriali, cordone ombelicale, decidua endometriale e feto.
1. Infezioni virali:
- Rosolia: attraversa facilmente la barriera placentare e produce gravi embriopatie, aborto e morte fetale.
- Virus influenza: se l’influenza si verifica nel primo trimestre di gravidanza, può comportare un elevato rischio di aborto e di malformazioni fetali [4, 5].
- Morbillo: è una delle tipiche malattie dell’infanzia, molto rara negli adulti. Viene trasmessa dalle persone malate mediante le goccioline di Flϋgge. Inizia con caratteristiche macule biancastre tipo “schizzi di calce” localizzate sulla gengive dei molari inferiori e dette macchie di Köplik. Dopo pochi insorge iperpiressia (39-40 °C), tosse, congiuntivite, coriza ed un caratteristico esantema cutaneo che
 dal viso, dietro le orecchie e vicino all’attaccatura dei capelli, si estende dall’alto in basso, a cascata, a tutto il corpo in forma di macchioline rosse che progressivamente confluiscono in grosse macchie rosse rilevate al tatto. La febbre dura circa una settimana, l’esantema cutaneo 3-5 giorni. Il morbillo può avere delle complicazioni importanti: otite in circa un caso su 10, polmonite in circa 1 caso su 20, encefalite acuta in 1 caso su 1.000/2.000.
dal viso, dietro le orecchie e vicino all’attaccatura dei capelli, si estende dall’alto in basso, a cascata, a tutto il corpo in forma di macchioline rosse che progressivamente confluiscono in grosse macchie rosse rilevate al tatto. La febbre dura circa una settimana, l’esantema cutaneo 3-5 giorni. Il morbillo può avere delle complicazioni importanti: otite in circa un caso su 10, polmonite in circa 1 caso su 20, encefalite acuta in 1 caso su 1.000/2.000.
Nei rari casi di infezione di donna gravida, difficilmente il Paramixovirus passa la barriera placentare ma si assiste comunque ad un aumento delle percentuali di aborto e morte fetale. La terapia si avvale di antipiretici (aspirina, paracetamolo, betametasone), mucolitici, in caso di sovrainfezioni batteriche, antibiotici e riposo a letto (24-25). La vaccinazione in gravidanza è sconsigliata anche se alcuni studi affermano la totale assenza di rischi per il feto (26-27). - Varicella: La varicella è una malattia tipica dell’età infantile per la quale non esiste
 ancora la vaccinazione obbligatoria. Si manifesta con febbre, cefalea, malessere generale e papule cutanee di color rosa particolarmente diffuse su viso, gambe e torace e poi variamente diffuse che evolvono in vescicole pruriginose man mano che si rompono, si seccano in croste e desquamano. La malattia dura circa 10 giorni. Si cura essenzialmente con il riposo a letto; in caso di necessità si possono utilizzare antipiretici, antistaminici ed immunoglobuline specifiche: Varitect® fiale e.v. 5 ml, 20 ml, 50 ml; ogni ml contiene 25 UI/ml; la posologia è 0,2-1 ml (5-25 U.I.) per chilo di peso corporeo. Prima dell’uso la soluzione deve essere portata a temperatura ambiente o a temperatura corporea. Varitect deve essere somministrato per via endovenosa ad una velocità iniziale di 0,1 ml/Kg/ ora per 10 minuti. Se ben tollerato, la velocità di somministrazione può essere gradualmente aumentata fino ad un massimo di 1 ml/kg/ora. Raramente le immunoglobuline possono determinare una caduta della pressione arteriosa con la comparsa di una reazione anafilattica, anche in pazienti che avevano tollerato precedenti somministrazioni di immunoglobuline umane. Tenere disponibile una fiala di Bentelan o Urbason 4 mg o Flebocortd 25-100-250-500 mg. L’ esperienza clinica con le immunoglobuline suggerisce che non sono prevedibili effetti dannosi sull’andamento della gravidanza, sul feto e sul neonato. Le immunoglobuline sono escrete nel latte materno e possono contribuire a trasferire anticorpi protettivi al neonato.
ancora la vaccinazione obbligatoria. Si manifesta con febbre, cefalea, malessere generale e papule cutanee di color rosa particolarmente diffuse su viso, gambe e torace e poi variamente diffuse che evolvono in vescicole pruriginose man mano che si rompono, si seccano in croste e desquamano. La malattia dura circa 10 giorni. Si cura essenzialmente con il riposo a letto; in caso di necessità si possono utilizzare antipiretici, antistaminici ed immunoglobuline specifiche: Varitect® fiale e.v. 5 ml, 20 ml, 50 ml; ogni ml contiene 25 UI/ml; la posologia è 0,2-1 ml (5-25 U.I.) per chilo di peso corporeo. Prima dell’uso la soluzione deve essere portata a temperatura ambiente o a temperatura corporea. Varitect deve essere somministrato per via endovenosa ad una velocità iniziale di 0,1 ml/Kg/ ora per 10 minuti. Se ben tollerato, la velocità di somministrazione può essere gradualmente aumentata fino ad un massimo di 1 ml/kg/ora. Raramente le immunoglobuline possono determinare una caduta della pressione arteriosa con la comparsa di una reazione anafilattica, anche in pazienti che avevano tollerato precedenti somministrazioni di immunoglobuline umane. Tenere disponibile una fiala di Bentelan o Urbason 4 mg o Flebocortd 25-100-250-500 mg. L’ esperienza clinica con le immunoglobuline suggerisce che non sono prevedibili effetti dannosi sull’andamento della gravidanza, sul feto e sul neonato. Le immunoglobuline sono escrete nel latte materno e possono contribuire a trasferire anticorpi protettivi al neonato.
Il 10-20% delle donne in gravidanza che si ammalano contrae la polmonite, con un rischio di decesso pari al 40%. La varicella ha un un periodo di incubazione di 15-21 giorni. La trasmissione del virus normalmente avviene attraverso le goccioline salivari di Flϋgge della persona infetta (il periodo di contagiosità va da 1-2 giorni prima della comparsa delle vescicole a 5 giorni dopo). La trasmissione indiretta può avvenire solo con oggetti contaminati di fresco dalle secrezioni delle vescicole o dalle mucose delle persone infette, in quanto il virus è molto labile nell’ambiente. E’ possibile il passaggio trans-placentare del virus nel 20% dei casi ma, fortunatamente, le malformazioni sono molto rare (0.5-4%). Nei primi tre mesi, si ha il più alto rischio di embriopatia caratterizzata da gravi lesioni cutanee cicatriziali, atrofia muscolare, ipoplasia delle dita, lesioni cerebrali tipo encefalite o atrofia cerebrale. Nel II° trimestre la percentuale di rischio teratogeno per il feto decresce progressivamente con il progredire della gravidanza. Negli ultimi tre mesi la malattia non è pericolosa per il feto, che può sviluppare una banale varicella in utero ma guarisce prima della nascita grazie anche al fatto che insieme al virus attraverso la placenta giungono al feto anche gli anticorpi materni. La sola conseguenza è quella di poter avere più facilmente un Herpes Zoster nei primi anni di vita. Negli ultimi 5 giorni di gravidanza e nei primi 2-3 giorni dopo il parto, la varicella della madre merita particolare attenzione, in quanto può essere causa di una forma grave e disseminata di malattia nel neonato. Per ridurre il rischio di passaggio trans-placentare si possono somministrare immunoglobuline aspecifiche.
percentuale di rischio teratogeno per il feto decresce progressivamente con il progredire della gravidanza. Negli ultimi tre mesi la malattia non è pericolosa per il feto, che può sviluppare una banale varicella in utero ma guarisce prima della nascita grazie anche al fatto che insieme al virus attraverso la placenta giungono al feto anche gli anticorpi materni. La sola conseguenza è quella di poter avere più facilmente un Herpes Zoster nei primi anni di vita. Negli ultimi 5 giorni di gravidanza e nei primi 2-3 giorni dopo il parto, la varicella della madre merita particolare attenzione, in quanto può essere causa di una forma grave e disseminata di malattia nel neonato. Per ridurre il rischio di passaggio trans-placentare si possono somministrare immunoglobuline aspecifiche. - Herpes zoster: E’ un’infezione causata da un virus appartenente alla famiglia degli Herpes virus, la stessa che provoca la varicella. L’infezione in gravidanza è rara. L’insorgenza di Herpes zoster in gravidanza, non dà problemi al feto e si cura
con pomata antivirale e antidolorifico. I sintomi tipici sono bruciore, prurito e formicolio, il più delle volte localizzati in una zona ben precisa del tronco e su un solo fianco; meno di frequente, è possibile che l’infezione compaia in altre parti del corpo. Dopo alcuni giorni, sulla zona compare anche un’eruzione “a striscia” (non a caso zoster in greco antico significa “cintura”) di pustolette arrossate e piene di liquido, che possono dare molto fastidio, anche solo per sfioramento con i vestiti (77-79).
Esiste un rischio teorico di trasmissione materno-fetale dell’HZ in gravidanza poiché i nervi sensoriali dell’utero provengono dai dermatomi T10-L1, gli stessi interessati dall’HZV. Ma quasi tutti gli AA. ritengono che il rischio di infezione del feto è praticamente nullo, perché il feto è protetto dagli anticorpi trasmessi dall’organismo materno. Proprio per questo non servono controlli o esami aggiuntivi rispetto a quelli normalmente previsti per monitorare la gravidanza. Solo nel caso raro  in cui l’infezione si localizzi in zona vulvo-vaginale e la donna partorisca per via vaginale proprio quando ha le vescicole, il bimbo può contagiarsi ed avere la varicella, con tutte le complicanze severe che una malattia esantematica può dare ad un neonato. Per alleviare il fastidio delle lesioni, si applica una crema antivirale (aciclovir® crema, viruxan® crema, Zovirax® crema); coprendo le lesioni con una garza sterile previene la trasmissione da contatto della malattia ed allevia i fastidi da sfregamenti e compressione. L’uso di antivirali sistemici viene preso in considerazione solo in presenza di sintomi particolarmente severi. Contro il dolore, si può assumere del paracetamolo, mentre la somministrazione di antibiotici verrà presa in considerazione solo in caso di gravi infezioni (80-83). Dieta: abbondare con ortaggi (da consumare crudi) e frutta che contengono alte percentuali di vitamina C (peperoncino, peperone, prezzemolo, agrumi, kiwi, mele, lattuga, broccoli, zucca ecc.), vitamina D (pesce e tuorlo d’uovo), vitamina A (carote, peperoni, melone, albicocche, fegato) e vitamina E (olio di oliva, olive, germi di grano). Le vitamine A, C, D ed E hanno un’azione stimolante sul sistema immunitario.
in cui l’infezione si localizzi in zona vulvo-vaginale e la donna partorisca per via vaginale proprio quando ha le vescicole, il bimbo può contagiarsi ed avere la varicella, con tutte le complicanze severe che una malattia esantematica può dare ad un neonato. Per alleviare il fastidio delle lesioni, si applica una crema antivirale (aciclovir® crema, viruxan® crema, Zovirax® crema); coprendo le lesioni con una garza sterile previene la trasmissione da contatto della malattia ed allevia i fastidi da sfregamenti e compressione. L’uso di antivirali sistemici viene preso in considerazione solo in presenza di sintomi particolarmente severi. Contro il dolore, si può assumere del paracetamolo, mentre la somministrazione di antibiotici verrà presa in considerazione solo in caso di gravi infezioni (80-83). Dieta: abbondare con ortaggi (da consumare crudi) e frutta che contengono alte percentuali di vitamina C (peperoncino, peperone, prezzemolo, agrumi, kiwi, mele, lattuga, broccoli, zucca ecc.), vitamina D (pesce e tuorlo d’uovo), vitamina A (carote, peperoni, melone, albicocche, fegato) e vitamina E (olio di oliva, olive, germi di grano). Le vitamine A, C, D ed E hanno un’azione stimolante sul sistema immunitario.
- Parvovirus B19 o eritema infettivo o quinta malattia: è un’infezione virale causata dal parvovirus B19, scoperto nel 1974 e più recentemente denominato eritrovirus B19, che colpisce specialmente i ragazzi di età compresa tra i 5 e i 15 anni, con maggior frequenza nel sesso femminile. Chiamata quinta malattia in quanto è stata la quinta malattia di tipo infettivo tipica dell’età infantile a essere descritta, L’eritrovirus B19 infetta solo gli umani e non coincide con i parvovirus propri di cani e i gatti. I sintomi talvolta mancano o sono molto aleatori e di breve durata. Consistono principalmente in febbricola, raffreddore e cefalea. Questi sintomi vengono seguiti dall’intenso arrossamento (esantema) delle guance, che sembrano prese a ceffoni (slapped cheek syndrome). L’arrossamento generalmente è senza prurito e può diffondersi a braccia, gambe e tronco. Negli adulti, ci possono essere anche dolori e gonfiori articolari. si trasmette facilmente tramite la saliva e il muco, quindi principalmente attraverso tosse o starnuti. Si risolve spontaneamente nel giro di 10 giorni circa. In donne non immunizzate, l’infezione da parvovirus B19 contratta durante la gravidanza, può attraversare la barriera placentare e causare gravi danni fetali: anemia di diversa gravità fino allo scompenso cardio-circolatorio, idrope fetale, morte fetale ed aborto specialmente nel I° trimestre. L’eritrovirus infatti è capace di interferire con il ciclo cellulare dei tessuti a rapida crescita ed inoltre ha uno spiccato tropismo per i globuli rossi immaturi (reticolociti, che scompaiono dal circolo ematico) e per
 l’antigene P (Globoside P) espresso dalle cellule muscolari cardiache fetali. Fortunatamente le percentuali di complicanze fetali suddescritte sono relativamente rare: si riscontrano nel 5% delle madri infette. La diagnosi diretta da parvovirus B19 si effettua con la ricerca del DNA virale nel siero mediante PCR o nei tessuti mediante ibridazione in situ. La diagnostica in gravidanza si avvale della ricerca del DNA virale e delle IgG e IgM sul siero materno e nel liquido amniotico. Il monitoraggio ecografico ogni 15 giorni è raccomandato se l’infezione (o la sospetta infezione) è stata contratta nelle prime 20 settimane di gestazione. L’esame ultrasonografico permette di rilevare i segni precoci di idrope fetale (il segno più precoce è costituito dall’ingrossamento della vena ombelicale >10 mm, seguito da ascite fetale e iperplacentosi. Più tardivamente si manifestano polidramnios seguito da oligo-amnios, l’edema sottocutaneo dello scalpo fetale, alterazioni flussimetriche dell’a. cerebrale media, del dotto venoso). La diagnosi di anemia fetale è sospettata in caso di idrope fetale ed è confermata dal prelievo di sangue fetale dal cordone (56-66). Non esiste un vaccino per la quinta malattia. In caso di infezione si possono utilizzare immunoglobuline aspecifiche. In casi gravi di idrope fetale sono state effettuate trasfusioni intrauterine, shunt pleuro-polmonare e/o toracentesi, pericardiocentesi oltre a infusione di immunoglobuline aspecifiche alla madre, con benefici per il feto non ancora accertati (67-76).
l’antigene P (Globoside P) espresso dalle cellule muscolari cardiache fetali. Fortunatamente le percentuali di complicanze fetali suddescritte sono relativamente rare: si riscontrano nel 5% delle madri infette. La diagnosi diretta da parvovirus B19 si effettua con la ricerca del DNA virale nel siero mediante PCR o nei tessuti mediante ibridazione in situ. La diagnostica in gravidanza si avvale della ricerca del DNA virale e delle IgG e IgM sul siero materno e nel liquido amniotico. Il monitoraggio ecografico ogni 15 giorni è raccomandato se l’infezione (o la sospetta infezione) è stata contratta nelle prime 20 settimane di gestazione. L’esame ultrasonografico permette di rilevare i segni precoci di idrope fetale (il segno più precoce è costituito dall’ingrossamento della vena ombelicale >10 mm, seguito da ascite fetale e iperplacentosi. Più tardivamente si manifestano polidramnios seguito da oligo-amnios, l’edema sottocutaneo dello scalpo fetale, alterazioni flussimetriche dell’a. cerebrale media, del dotto venoso). La diagnosi di anemia fetale è sospettata in caso di idrope fetale ed è confermata dal prelievo di sangue fetale dal cordone (56-66). Non esiste un vaccino per la quinta malattia. In caso di infezione si possono utilizzare immunoglobuline aspecifiche. In casi gravi di idrope fetale sono state effettuate trasfusioni intrauterine, shunt pleuro-polmonare e/o toracentesi, pericardiocentesi oltre a infusione di immunoglobuline aspecifiche alla madre, con benefici per il feto non ancora accertati (67-76). -
Citomegalovirus: appartiene al gruppo degli herpesvirus, ma l’infezione da CMV non sviluppa immunità crociata verso il virus varcella-zoster. L’infezione da CMV é trasmessa mediante sangue, urine, liquido seminale e secrezioni cervicali. La malattia contratta in gravidanza è trasmessa al feto per via transplacentare e comporta ritardo di accrescimento fetale (IUGR) e microcefalia anche in caso di reinfezione materna. L’infezione da CMV non causa aborto.
- Human Papilloma virus (HPV):La presenza dell’ infezione da HPV, in donne gravide non sembra modificare la normale evoluzione della gravidanza. Le verruche genitali (condilomi) possono proliferare e diventare friabili durante la gravidanza, a causa dell’alterata immunità e dell’aumentata fornitura di sangue, e alcuni richiedono la loro rimozione durante la gravidanza. La trasmissione materno-fetale del papilloma
 virus nel corso della gravidanza non è chiarita. Si sa invece che il papilloma virus può essere trasmessodurante il parto ma in percentuale molto bassa, circa 4 volte su 10.000. Gli HPV di tipo 6 e 11 possono, raramente, causare la papillomatosi della laringe nei neonati e nei bambini a cui vengono trasmessi con il parto. Il parto mediante taglio cesareo è opportuno per prevenire la trasmissione dell’infezione dell’HPV al neonato. Il trattamento in gravidanza richiede alcune considerazioni speciali. Imiquimod, podophyllin,e podophyllotoxin non devono essere usati. Indicato invece è il ricorso a crioterapia, rimozione chirurgica o ablazione con laser. Il vaccino per HPV é controindicato nelle donne in gravidanza.
virus nel corso della gravidanza non è chiarita. Si sa invece che il papilloma virus può essere trasmessodurante il parto ma in percentuale molto bassa, circa 4 volte su 10.000. Gli HPV di tipo 6 e 11 possono, raramente, causare la papillomatosi della laringe nei neonati e nei bambini a cui vengono trasmessi con il parto. Il parto mediante taglio cesareo è opportuno per prevenire la trasmissione dell’infezione dell’HPV al neonato. Il trattamento in gravidanza richiede alcune considerazioni speciali. Imiquimod, podophyllin,e podophyllotoxin non devono essere usati. Indicato invece è il ricorso a crioterapia, rimozione chirurgica o ablazione con laser. Il vaccino per HPV é controindicato nelle donne in gravidanza. - Enterovirus: comprendono, fra gli altri, i virus della poliomielite e i coxsackievirus che interessano la specie umana. Non vengono inattivati dai succhi gastrici e biliari. Diffondono nella parete intestinale a livello dei linfonodi della mucosa gastrointestinale, svolgono qui un primo ciclo di replicazione per poi diffondere nel torrente linfatico, per arrivare, dopo un periodi di incubazione di 7-14 giorni in media, agli organi bersaglio. Le infezioni da coxsackievirus si manifestano con febbre, malessere, cefalee, crampi addominali, diarrea. La malattia può progredire verso una leggera debolezza muscolare che però guarisce senza l’incorrere della paresi tipica della poliomielite. La trasmissione si attua mediante la oro-fecale ed attraverso le vie respiratorie: spesso il contagio avviene tramite le goccioline salivari di Flugge oppure bevendo da uno stesso bicchiere o baciandosi[22].
- I coxsackievirus: l’infezione decorre in modo asintomatico o deermina un esantema localizzato alle mani, ai piedi ed alla bocca per cui è anche chiamata MMPB (malattia mani bocca piedi). Di solito guarisce spontaneamente e senza conseguenze. I coxsackievirus sono termolabili e sensibili ai raggi UV.
- Non è sicuramente accertata la capacità del poliovirus di attraversare la placenta, ma il virus è sicuramente teratogeno se aggredisce la gestante nel I° trimestre di gravidanza.
- Parotite epidemica
- HIV: (Human Immunodeficiency Virus) è il virus responsabile della sindrome da immunodeficienza acquisita (AIDS). In garvidanza la trasmissione materno-fetale avviene principalmente per via transplacentare ma anche durante il parto e in allattamento essendo il virus presente nel latte materno.
2. Infezioni batteriche
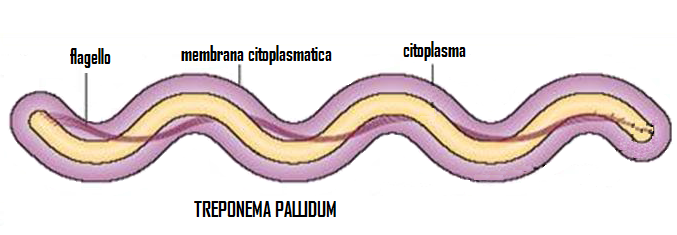
- Treponema pallidum: Il contagio può estendersi, nella donna gravida con infezione recente, attraverso la placenta al feto che presenterà alla nascita un quadro di sifilide connatale con malformazioni descritte per la prima volta nel 1859 da Hutchinson: anomalie dentali, sordità e danno oculare ma che che possono interessare anche la cute, le mucose, l’apparato scheletrico, il fegato, il rene e il sistema nervoso centrale. L’infezione può essere trasmessa anche al momento della nascita durante la discesa nel canale del parto (15-21). In caso di sospetta lue sono in commercio diversi test:
- test VDRL (Venereal Disease Research Laboratory), aggiunta di cardiolipina nel siero del paziente con reazione di flocculazione oppure il test FTA-ABS (assorbimento di anticorpi contro Treponema Pallidum fluorescenti)
- il test TPHA (emoagglutinazione per il Treponema Pallidum)
- il test MHA-TP (microemoagglutinazione per gli anticorpi contro Treponema Pallidum)
- il test ELISA (immunoenzimatico)
- Neysseria Gonorrheae: non sembra capace di attraversare la barriera placentare. Il tappo mucoso cervicale quasi sempre impedisce la risalita del batterio in cavità uterina. In caso di diffusione per via ascendente, il gonococco provoca corionamnionite, aborto, parto prematuro e morte fetale. L’infezione può anche essere trasmessa dalla madre al feto durante il passagio nel canale del parto (oftalmoblenorrea neonatale).
- Scarlattina,
- Streptococchi b-emolitici gruppo B
- E. Coli
- Stafilococco: sembra essere capace di attraversare la barriera placentare.
- Pneumococco: sembra essere capace di attraversare la placenta perchè, in casi morte fetale, é stato isolato nei polmoni di feti sottoposti ad autopsia (1).
- meningococco: non sembra attraversare la barriera placentare.
- Corynebacterium diphteriae: è capace di attraversare la barriera placentare.
- Listeria monocytogenes: bacillo aerobico facoltativo, gram negativo, sensibile al pH acido,
resistente alle basse temperature ed inattivato a temperature >60 °C. Si trasmette all’uomo attraverso gli alimenti infettati provocando una grave infezione tosso-alimentare dopo un periodo di incubazione di 3-70 giorni (49). Se la Listeria viene in contatto con persone dal sistema immunitario ben competente
 difficilmente si manifesta (0,26/100.000) e molto raramente in in forma grave (50,51). Molto più frequentemente l’infezione si manifesta nelle persone con sistema immunitario deficitario come gli anziani, i bambini piccoli e soprattutto nelle donne in gravidanza che hanno percentuali 20 volte maggiori di contrarre la listeriosi rispetto alle altre donne non gravide. Nelle donne in gravidanza possono comparire i sintomi classici della listeriosi che sono simili a quelli dell’influenza: febbre, dolori muscolari, a volte diarrea e gastroenterite. Ma nella donna gravida sono più frequenti le complicazioni come neuriti, torcicollo, cefalea, perdita di equilibrio, setticemia e meningiti. La morte è la più severa conseguenza della listeriosi ed è tragicamente comune e sottovalutata (52). E’ possibile la trasmissione materno-fetale sia per via ascendente che attraverso la barriera placentare con gravissime conseguenze come corion-amnioniti, aborto, morte fetale intrauterina anche se le condizioni della madre non appaiono gravi. Il contagio può avvenire anche durante il parto per via vaginale (53-55). Nella madre infetta il trattamento farmacologico dev’essere tempestivo e si effettua con una associazione di antibiotici (ampicillina ed aminoglicoside).
difficilmente si manifesta (0,26/100.000) e molto raramente in in forma grave (50,51). Molto più frequentemente l’infezione si manifesta nelle persone con sistema immunitario deficitario come gli anziani, i bambini piccoli e soprattutto nelle donne in gravidanza che hanno percentuali 20 volte maggiori di contrarre la listeriosi rispetto alle altre donne non gravide. Nelle donne in gravidanza possono comparire i sintomi classici della listeriosi che sono simili a quelli dell’influenza: febbre, dolori muscolari, a volte diarrea e gastroenterite. Ma nella donna gravida sono più frequenti le complicazioni come neuriti, torcicollo, cefalea, perdita di equilibrio, setticemia e meningiti. La morte è la più severa conseguenza della listeriosi ed è tragicamente comune e sottovalutata (52). E’ possibile la trasmissione materno-fetale sia per via ascendente che attraverso la barriera placentare con gravissime conseguenze come corion-amnioniti, aborto, morte fetale intrauterina anche se le condizioni della madre non appaiono gravi. Il contagio può avvenire anche durante il parto per via vaginale (53-55). Nella madre infetta il trattamento farmacologico dev’essere tempestivo e si effettua con una associazione di antibiotici (ampicillina ed aminoglicoside).  Un’epidemia si è verificata alla fine degli anni Ottanta negli Stati Uniti, in Svizzera e in Francia. Una seconda epidemia si è verificata nel 2004, quando in Europa furono trovati alcuni esemplari del microrganismo nella crosta bianca di alcuni formaggi di produzione francese. una terza epidemia è stata registrata nel 2014 in Danimarca dove 12 persone sono morte per listeriosi dopo aver consumato alcuni alimenti venduti da un piccolo produttore di carne locale. È fondamentale adottare semplici regole igieniche in casa capaci di scongiurare la colonizzazione del batterio. La Listeria ama gli ambienti umidi e freschi e, quando le temperature salgono, si annida nei luoghi come il frigorifero. Da qui può contaminare i cibi. Il frigo va pulito almeno una volta la settimana con aceto, una sostanza che svolge un’azione potente contro la Listeria. I vegetali dovrebbero essere consumati cotti. Se si preferiscono crudi, è utile lavarli
Un’epidemia si è verificata alla fine degli anni Ottanta negli Stati Uniti, in Svizzera e in Francia. Una seconda epidemia si è verificata nel 2004, quando in Europa furono trovati alcuni esemplari del microrganismo nella crosta bianca di alcuni formaggi di produzione francese. una terza epidemia è stata registrata nel 2014 in Danimarca dove 12 persone sono morte per listeriosi dopo aver consumato alcuni alimenti venduti da un piccolo produttore di carne locale. È fondamentale adottare semplici regole igieniche in casa capaci di scongiurare la colonizzazione del batterio. La Listeria ama gli ambienti umidi e freschi e, quando le temperature salgono, si annida nei luoghi come il frigorifero. Da qui può contaminare i cibi. Il frigo va pulito almeno una volta la settimana con aceto, una sostanza che svolge un’azione potente contro la Listeria. I vegetali dovrebbero essere consumati cotti. Se si preferiscono crudi, è utile lavarli molto bene con soluzioni disinfettanti e poi condirli con aceto. La frutta va accuratamente sbucciata. È importante l’igiene in cucina: le superfici su cui sono stati appoggiati cibi crudi vanno pulite accuratamente con aceto per eliminare possibili tracce del batterio. I coltelli e i contenitori usati per cucinare i cibi dovrebbero essere disinfettati o lavati ad almeno 60°C. Un certa attenzione va prestata ai cibi pronti e carni già cotte come hot dog, salsicce e simili che vanno consumati solo se fatti riscaldare bene, fino a che non siano bollenti ed emettano fumo. Il calore >60 °C uccide il batterio. I formaggi a pasta molle – tipo Brie e quelli con le venature bluastre vanno evitati perché sono poco acidi, quindi facile preda della Listeria. I formaggi stagionati, o quelli freschi tipo mozzarella o i formaggini non ne vengono contaminati. Il pesce affumicato potrebbe contenerla, è permesso solo se fa parte di un piatto che poi va cotto. Tutti i tipi di carne – pollame, carne ovina e bovina, pesce, possono essere consumati solo in seguito ad una perfetta cottura. Prosciutto, salame e altri affettati possono essere mangiati solo a patto che siano utilizzati come ingrediente di un piatto da cuocere. Il latte va consumato solo dopo pastorizzazione. Queste precauzioni, d’altra parte, sono quelle che vengono adottate anche per evitare di contrarre la Toxoplasmosi, altra infezione seria in gravidanza (53-55).
molto bene con soluzioni disinfettanti e poi condirli con aceto. La frutta va accuratamente sbucciata. È importante l’igiene in cucina: le superfici su cui sono stati appoggiati cibi crudi vanno pulite accuratamente con aceto per eliminare possibili tracce del batterio. I coltelli e i contenitori usati per cucinare i cibi dovrebbero essere disinfettati o lavati ad almeno 60°C. Un certa attenzione va prestata ai cibi pronti e carni già cotte come hot dog, salsicce e simili che vanno consumati solo se fatti riscaldare bene, fino a che non siano bollenti ed emettano fumo. Il calore >60 °C uccide il batterio. I formaggi a pasta molle – tipo Brie e quelli con le venature bluastre vanno evitati perché sono poco acidi, quindi facile preda della Listeria. I formaggi stagionati, o quelli freschi tipo mozzarella o i formaggini non ne vengono contaminati. Il pesce affumicato potrebbe contenerla, è permesso solo se fa parte di un piatto che poi va cotto. Tutti i tipi di carne – pollame, carne ovina e bovina, pesce, possono essere consumati solo in seguito ad una perfetta cottura. Prosciutto, salame e altri affettati possono essere mangiati solo a patto che siano utilizzati come ingrediente di un piatto da cuocere. Il latte va consumato solo dopo pastorizzazione. Queste precauzioni, d’altra parte, sono quelle che vengono adottate anche per evitare di contrarre la Toxoplasmosi, altra infezione seria in gravidanza (53-55). - Salmonella typhi e shigella: attraversano facilmente la barriera placentare con danni fetali e aborto.
- Brucella melitensis: provoca la brucellosi (o febbre maltese, febbre intermittente), infezione intestinale da contatto con animali infetti o da ingestione di latte o formaggi infetti. La B. nei bovini causa l’aborto e nella donna che si infetta in gravidanza sembra essere capace di attraversare la barriera placentare e/o di contaminare le membrane amniocoriali per via ascendente dalla vagina della madre contaminata.
- Gardnerella vaginalis (Corynebacterium vaginalis): batterio saprofita vaginale, in caso di alterazione della flora batterica vaginale si moltiplica a dismisura producendo la cosiddetta “vaginosi batterica” (infezione vaginale senza i classici segni di infiammazione) con abbondanti secrezioni bianco-grigiastre spiccatamente maleodoranti. Tale caratteristica è sfruttata per un semplice esame diagnostico il “fish odor test”. La G. vaginalis virulenta aggredisce le membrane amnio-coriali e, in mancanza di terapia, può causare aborto e parto pre-termine.
- Clostridium tetani: non esiste alcuna evidenza di un passagio placentare.
- Borrelia recurrentis: agente della febbre ricorrente attraversa facilmente la barriera placentare.
- Leptospira: agente della leptospirosi ittero-emorragica può anch’esso attraversare la placenta.
- Chlamydia trachomatis: batterio gram-negativo intracellulare obbligato. L’infezione fa parte del gruppo delle malattie sessualmente trasmesse (MST). Spesso è asintomatica e, se non trattata, sviluppa la malattia infiammatoria pelvica (pelvic inflammatory disease, PID); la sindrome di Reiter, una forma di artrite sieronegativa accompagnata da lesioni epidermiche e infiammazione agli occhi e all’uretra (uretrite non-gonococcica) e cervicite muco-purulenta: Il linfogranuloma venereo (foto) è causato dai ceppi di C. trachomatis L1, L2 e L3 e si manifesta come una linfoadenopatia inguinale molle, in genere monolaterale. La trasmissione delle infezioni da C. da madre a figlio avviene nel partodurante il passaggio del feto in vagina. La terapia é effettuata con doxiciclina, eritromicina, azitromicina, e floxaciclina (8-12).
- Mycoplasmi: batteri gram-positivi, sono le più piccole cellule (ø 0,2-0,3 μm) capaci di vita autonoma. Sono sprovvisti di una vera parete cellulare ed il citoplasma é racchiuso in una sottile membrana che permette ad essi di assumere vari tipi di morfologia (13). E’ rappresentato da diverse
specie che predilligono specifici apparati. A livello dell’apparato urinario e genitale si ritrovano più frequentemente il M. hominis e il M. genitalium capaci di aggredire le membrane amnio-coriali producendo corion-amnionite, aborto e parto prematuro.
- TBC: agente etiologico è il mycoplasma tubercolosis (bacillo di Koch). E’
 particolarmente diffusa (8.000.000 di persone con 2.000.000 di morti ogni anno) nelle popolazioni del sub-Sahara, Asia centrale e Europa orientale con una frequenza di 20/100.000 gravidanze ed è in aumento nel nostro paese in seguito al massiccio fenomeno dell’immigrazione dai paesi africani ed est-europei (42,43). Il problema è molto aggravato se associato con infezione HIV (Human Immunodeficiecy Virus). La tubercolosi primaria nell’immunocompetente è per lo più asintomatica o paucisintomatica (febbre, abbondante sudorazione notturna, tosse stizzosa e malessere). La TBC primaria ha una localizzazione polmonare progressiva primaria con febbre, tosse, espettorazione, emottisi e dispnea. La TBC secondaria (post primaria) è caratterizzata da tosse cronica, espettorazione francamente purulenta, emottisi, febbre, dispnea, dolore toracico e anoresia.
particolarmente diffusa (8.000.000 di persone con 2.000.000 di morti ogni anno) nelle popolazioni del sub-Sahara, Asia centrale e Europa orientale con una frequenza di 20/100.000 gravidanze ed è in aumento nel nostro paese in seguito al massiccio fenomeno dell’immigrazione dai paesi africani ed est-europei (42,43). Il problema è molto aggravato se associato con infezione HIV (Human Immunodeficiecy Virus). La tubercolosi primaria nell’immunocompetente è per lo più asintomatica o paucisintomatica (febbre, abbondante sudorazione notturna, tosse stizzosa e malessere). La TBC primaria ha una localizzazione polmonare progressiva primaria con febbre, tosse, espettorazione, emottisi e dispnea. La TBC secondaria (post primaria) è caratterizzata da tosse cronica, espettorazione francamente purulenta, emottisi, febbre, dispnea, dolore toracico e anoresia.
La TBC extrapolmonare può colpire vari organi e apparati come linfonodi (25%), pleura (20%), peritoneo (2%), tratto genito-urinario (15%), ossa (10%), meningi (5%). Le tube di Falloppio sono gli organi endoperitoneali più frequentemente colpiti dall’infezione tubercolare, seguiti da endometrio ed ovaio e meno frequentemente da cervice, vagina e vulva. La TBC genitale è la principale causa di infertilità nei paesi suddescritti determinando soprattutto occlusione tubarica, aderenze pelviche e periepatiche (S. di Fitz-Hugh-Curtis) (46,47). La TBC endometriale determina atrofia endometriale e sindrome di Ascherman (44-48). La TBC genitale può essere trasmessa anche mediante i rapporti sessuali.
La TBC miliare è caratterizzata da piccole lesioni a forma di seme di miglio, che si diffondono rapidamente dai polmoni ai visceri (soprattutto reni). La diagnosi di TBC in gravidanza è effettuata tramite RX-torace (con schermatura addominale), il test alla tubercolina di Mantoux e la ricerca del micobatterio nell’espettorato, nelle secrezioni vaginali e nel liquido amniotico (PCR-DNA) (44).
Il test di Mantoux consiste nell’inoculazione intradermica di 5 unità di derivato proteico purificato o PPD  (equivalente a 0,1 mg). La intradermoreazione (conseguente alla risposta dei linfociti sensibilizzati) deve essere valutata dopo 48 ore. Una lesione con un diametro >10 mm deve essere considerata, nell’individuo sano, positiva. Nell’individuo non immunocompetente, si assume come positiva una lesione maggiore di 5 mm di diametro. Il test di Mantoux, benché ancora valido come misura di controllo, risulta spesso positivo non solo nella tubercolosi attiva, ma anche dopo esposizione a micobatteri ambientali innocui, dopo esposizione asintomatica recente a M. tuberculosis, nelle infezioni latenti e nei soggetti vaccinati.
(equivalente a 0,1 mg). La intradermoreazione (conseguente alla risposta dei linfociti sensibilizzati) deve essere valutata dopo 48 ore. Una lesione con un diametro >10 mm deve essere considerata, nell’individuo sano, positiva. Nell’individuo non immunocompetente, si assume come positiva una lesione maggiore di 5 mm di diametro. Il test di Mantoux, benché ancora valido come misura di controllo, risulta spesso positivo non solo nella tubercolosi attiva, ma anche dopo esposizione a micobatteri ambientali innocui, dopo esposizione asintomatica recente a M. tuberculosis, nelle infezioni latenti e nei soggetti vaccinati.
Meno invasivo è il tine test o test alla tubercolina: viene utilizzato un dispositivo (tine test) costituito da piccoli aghi imbevuti di una frazione proteica del M. tubercolosis, chiamata tubercolina, sostanza innocua, che viene applicato come un timbro sulla parte interna dell’avambraccio. Il “tine test” è già predisposto per l’uso eliminando, rispetto ad altre metodiche, alcune difficoltà pratiche (ricorso a siringhe ed aghi, operazioni di sterilizzazione etc.).
La gravidanza non sembra avere un impatto significativo sul decorso della TBC ma non viceversa. E’ possibile l’infezione del feto in utero per passaggio trans-placentare del mycobacterium e per ingestione di liquido amniotico infetto ma soprattutto per contagio intrapartum durante l’espulsione del feto attraverso il canale vaginale. Si sconsiglia la gravidanza in donne con TBC in fase attiva per l’elevato rischio di morte fetale, aborto, IUGR, parto pre-termine, mortalità neonatale del 50% e defedamento materno. La terapia della TBC prevede l’uso di farmaci ad alte dosi ed in associazione; quasi tutti sono tossici per il feto. La maggior parte degli esperti ritiene la rifampicina (Rifadin) combinata con isoniazide (Nicozid) ed etambutolo (Etibi) la terapia di scelta per il trattamento della tubercolosi in gravidanza.
Terapia per gravide con TBC attiva:
A) HIV negative: Isoniazide 5mg/Kg/die + Rifampicina 10/Kg/die + Etambutolo 2 mg/Kg/die + Piridossina 50 mg/die per 9 mesi
B) HIV positive: Isoniazide 300 mg/Kg/die + Rifampicina 600 mg/Kg/die + Etambutolo 2 mg/Kg/die + Piridossina 50 mg/die per 6 mesi
C) asintomatiche: rinviare il trattamento a dopo il parto salvo i casi con riasecerbazione della malattia o presenza di fattori di rischio (HIV, diabete, silicosi, emodialisi, uso di stupefacenti intravenosi, immunodepressione, severo deperimento organico). Se presenti fattori di rischio, praticare profilassi co Isoniazide + piridossina per 6 mesi monitorando AST e ALT; in caso di alterazioni delle transaminasi sospendere la terapia.
La rifampicina e l’isoniazide possono causare complicazioni emorragiche fetali, parzialmente riducibile con somministrazione di vit K1 nell’ultimo mese di gravidanza. La streptomicina è teratogena ed ototossica. La vaccinazione è controindicata in gravidanza e deve essere effettuata a neonati sani di madri positive 6 mesi dopo il parto.
Il parto vaginale è possibile salvo nei casi in cui sono presenti lesioni granulomatose vulvo-vaginali.
I neonati sani devon essere vaccinati con BCG
La sintomatologia tubercolre può avere un peggioramento nel post-partum per shift Th1.
Tutti i farmaci antitubercolari passano nel latte materno e quindi si sconsiglia l’allattamento alle puerpere in terapia (34-43).
La gravidanza è sconsigliata a pazienti con episodi acuti <2 anni.
TBC perinatale:
Il neonato contagiato dalla TBC materna presenta :
-
epatomegalia
-
ittero
-
vomito
-
DRS
-
apnea
-
cianosi
-
febbre
-
linfoadenopatia
-
Distensione addominale
-
letargia o irritabilità
-
convulsioni
-
Secrezione otologica
-
Papule cutanee
-
petecchie
-
Mantoux e Quantiferon negativi
-
Rx-torace positivo
-
PCR-DNA su espettorato positivo per mycoplasma tubercolosis
Terapia: associazione di antibiotici (Rifadin) combinata con isoniazide (Nicozid) ed etambutolo (Etibi) ad alte dosi per 6 mesi. Supplementazione con piridossina (50 mg/die) per prevenire la neuropatia periferica. ed epatotossicità.
50% di mortalità
3. RICKTTESIE, Rickttesia prowazeckii: Parassiti endocellulari obbligati, sono microrganismi compresi tra i virus e i batteri. Sono trasmessi all’uomo attraverso la puntura di zecche, pulci e pidocchi. La R. prowazeckii è l’agente del tifo esantematico o petecchiale o febbre bottonosa. Recenti studi sembrano confermare una genitorialità delle R. sui mitocondri cellulari (14-16). Le R. passano facilmente la barriera placentare (1).
4. PROTOZOI:
- Toxoplasma Gondii: l’infezione da toxoplasma, molto spesso asintomatica nella gestante, provoca il 7% di morte fetale e aborto se contratta nei primi mesi di gravidanza, mentre può provocare parto pre-termine se contratta nel II-III° trimestre [2, 3].
- trichomonas vaginalis: non attraversa la barriera placentare, non provoca danni al feto.
- Malaria: provocata dal Plasmodium falciparum o vivax trasmesso all’uomo dalla zanzara anopheles. Malattia tipica della zone paludose equatoriali dell’Africa e Sud-Est asiatico ma diffusa anche negli USA e in Italia (28-30). E’ la seconda malattia infettiva più diffusa nel mondo dopo la TBC e provoca 1.000.000 di morti all’anno. Colpisce ogni anno circa 30.000 viaggiatori europei in Africa e nel Sud-Est asiatico nonostante la prevenzione con chinino e clorochina. Colpisce molto più facilmente le donne gravide e con conseguenze gravissime sia per la gravida (mortalità + 10%, ipoglicemia, edema polmonare, anemia, polmoniti, infezioni urinarie) che per il feto (aborto, IUGR, Parto prematuro) (31-33).
La trasmissione della malattia avviene attraverso:
- puntura della zanzara anpheles
- somministrazione del sangue infetto, tipico il caso di trasfusioni del sangue, per incidenti o per malattie ma anche per lo scambio di siringhe infette comune per i tossicodipendenti, infatti tale metodologia di diffusione compare spesso nei paesi africani dove malaria e AIDS vengono entrambe manifestate nell’individuo.
- Trasmissione transplacentare, tipico in caso di gravidanza dove la madre trasmette il plasmodio al figlio;
- La cosiddetta “malaria da aeroporto” dove zanzare infette che provengono dai paesi epidemici possono infettare persone che provengono da altri paesi non soggetti normalmente all’epidemia.
- Chemioprofilassi antimalarica: somministrazione di un farmaco anti-malarico a dosi inferiori a quelle terapeutiche, ma sufficienti a impedire che si sviluppi la malattia dopo una puntura della zanzara e l’infezione da parte del plasmodio. Tale somministrazione deve essere iniziata 1-2 settimane prima di partire, mantenuta per tutto il periodo in cui si è potenzialmente esposti alla malattia, e fino ad almeno 4 settimane dopo il ritorno.
- si impiega efficacemente la clorochina 300 mg per os, una volta alla settimana
- Per la profilassi in zone malariche clorochino-resistenza, si impiega la meflochina (Lariam), una compressa da 250 mg una volta a settimana.
Ci sono attualmente molti progetti per lo sviluppo di un vaccino efficace, ma nessuno ancora disponibile e impiegabile in larga scala.
Candida albicans e non-albicans: il trasporto di ife micotiche dalla vagina all’interno del canale cervicale o all’interno della cavità uterina può avvenire solo in casi eccezionali in seguito a microtraumi cervicali da rapporti sessuali o maldestre esplorazioni vaginali. L’invasione deciduale da parte della candida comporta l’insorgenza di corionamnionite.
articoli correlati: Malattie scolastiche, Escherichia coli, Scarlattina e gravidanza, cistite in gravidanza, toxoplasmosi in gravidanza, Parotite epidemica in gravidanza, HPV
Queste pagine fanno parte del sito fertilitycenter.it in internet da marzo 2011. I testi, le tabelle, i disegni e le immagini pubblicati in queste pagine sono coperte da copyright ma a disposizione di tutti per copia e riproduzione purchè venga citata la fonte con link al sito www.fertilitycenter.it.
Enzo Volpicelli
References:
- Dumont M et Brunet C. : “Maladies infectieuses et grossesse”. Encycl Med Chir (Elsevier, Paris). Obstétrique,5039-A-10, 1969: 2 p
- Pollina S.: “Toxoplasmosi in gravidanza”. Sito internet 2005.
- Conti F.: Infezioni in gravidanza; Artemisia News, Aprile 2003
- Zerlotin G: Malattie infettive e gravidanza, Gynecoline_net 2005, pagg. 1-3
- Balbi L., Convito V., Maina A: Patologia medica in gravidanza; E.D.S. editrice, Torino 1990.
- Chambers C.D. et al: “Maternal fever and birth outcome: a prospective study”. Teratology 1998;58:251-257.
- Ministero della Salute. Dati ISTAT 2005.
- Scholes D, Stergachis A, Heidrich FE, Andrilla H, Holmes KK, Stamm WE. (1996). Prevention of pelvic inflammatory disease by screening for cervical chlamydial infection.. N Engl J Med. . 234: 1362-6.
- Donati M et al.. Chlamydia trachomatis serovar distribution and other concurrent sexually transmitted infections in heterosexual men with urethritis in Italy. Eur J Clin Microbiol Infect Dis. 2009; 28(5): 523-6..
- Ida Kangas, Berit Andersen, Frede Olesen, Jens K Møller, and Lars Østergaard (2006). Psychosocial impact of Chlamydia trachomatis testing in general practice. Br J Gen Pract. 56: 587–593.
- Thylefors B, Négrel AD, Pararajasegaram R, Dadzie KY (1995). Global data on blindness. Bull World Health Organ. 73: 115–21.
- Carter JD, Gérard HC, Espinoza LR, Ricca LR, Valeriano J, Snelgrove J, Oszust C, Vasey FB, Hudson AP. (aprile 2009). Chlamydiae as etiologic agents in chronic undifferentiated spondylarthritis.. Arthritis Rheum.. 60.
- Michele La Placa, Principî di Microbiologia Medica, Bologna, Società Editrice Esculapio, 2006. ISBN 88-7488-013-8
- Emelyanov VV (2003). Mitochondrial connection to the origin of the eukaryotic cell. Eur J Biochem 270 (8): 1599–618. DOI:10.1046/j.1432-1033.2003.03499.x.
- Andersson SG, et al (1998). The genome sequence of Rickettsia prowazekii and the origin of mitochondria. Nature 396 (6707): 133–40. DOI:10.1038/24094.
- Kannangara S, DeSimone JA, Pomerantz RJ (2005). Attenuation of HIV-1 infection by other microbial agents. J Infect Dis 192 (6): 1003–9. DOI:10.1086/432767.
- Antonio Del Sorbo, Pompeo Donofrio, Maria Teresa La Forza, Atlante di Dermatologia Genitale, Edizioni Dermo, 2001.
- Alfonso Panuccio, L’infezione luetica. Infezioni sessualmente trasmissibili, Esadia, Roche.
- Mario Pippione e Onorio Carlesimo Dermatologia e Venereologia,, Edizioni Minerva Medica, 1998, ISBN 88-7711-304-9.
- Eugenia Tognotti, L’altra faccia di Venere. La sifilide in Italia dalla prima età moderna all’avvento dell’Aids – Presentazione di Giorgio Cosmacini, Franco Angeli Editore, Milano 2006.
- Teodoro Pennacchia, Storia della sifilide, Giardini, Pisa 1961
- Li L, He Y, Yang H, et al (2005). Genetic characteristics of human enterovirus 71 and coxsackievirus A16 circulating from 1999 to 2004 in Shenzhen, People’s Republic of China. J. Clin. Microbiol. 43 (8): 3835–9
- Boyer K et al. Risk factors for Toxoplasma gondii infection in mothers of infants with congenital toxoplasmosis: Implications for prenatal management and screening. Am J Obstet Gynecol. 2005 Feb;192(2):564-71
- M Chiba: “Measles infection in pregnancy”. Journal of Infection, 2001;Volume 47, Issue 1, Page 40
- ACOG Committee Opinion, Number 282, January 2003 (Obstet Gynecol 2003;101:207-12)
- Badilla, Xiomara, Ana Morice, Maria Avila-Aguero, Elizabeth Saenz, Ilse Cerda, Susan Reef, and Carlos Castillo-Solorzano, “Fetal Risk Associated With Rubella Vaccination During Pregnancy.” Pediatric Infectious Disease Journal Sept 2007. Accessed 4 May 2008.
- Bar-Oz, Benjamin, Zina Levichek, Myla E. Moretti, Corinna Mah, Stella Andreou, and Gideon Koren, “Pregnancy outcome following rubella vaccination: A prospective controlled study.” American Journal of Medical Genetics Aug 2004. Accessed 4 May 2008.
- Snow RW, Guerra CA, Noor AM, Myint HY, Hay SI (2005). The global distribution of clinical episodes of Plasmodium falciparum malaria. Nature 434 (7030): 214-7.
- Greenwood BM, Bojang K, Whitty CJ, Targett GA (2005). Malaria. Lancet 365: 1487-1498.
- Gaetano Filice, Malattie infettive, 2ª edizione Pag 519, Milano, McGraw-Hill, 1998.
- Hay S, Guerra C, Tatem A, Noor A, Snow R (2004). The global distribution and population at risk of malaria: past, present, and future.. Lancet Infect Dis 4 (6): 327-36.
- Greenwood B, Mutabingwa T (2002). Malaria in 2002. Nature 415: 670–2.
- Majori G, Sabatinelli G, Casaglia O, Cavallini C, Monzali C. (1990). Imported malaria in Italy from 1986 Center for Disease Control and Prevention. Tuberculosis among pregnant women-New York Cit, 1985-1992. JAMA 1993; 270(11): 1293-6.
- Center for Disease Control and Prevention. Initial therapy for tuberculosis in the era of multidrug resistance: recommendations of the Advisory Council for the Elimination of Tuberculosis. JAMA 1993; 270(6): 694-8.
- Huebner RE, Schein MF, and Bass JB. The Tuberculin Skin Test. Clin Infect Dis 1993; 17(6): 968-75.
- Hamadeh MA, Glassroth J. Tuberculosis and pregnancy. Chest 1992; 101(4): 1114-20.
- Summers L. Understanding tuberculosis: implications for pregnancy. J Perinat Neonatal 1992; 6(2): 12-24.
- Davidson PT. Managing tuberculosis during pregnancy. Lancet 1995; 346: 199-200.
- Ad Hoc Committee of the Scientific Assemby on Microbiology. Tuberculosis, and Pulmonary Infections. Treatment of tuberculosis and tuberculosis infection in adults and children. Clin Infect Dis 1995; 21: 9-27.
- Anonymous Pregnant women with active tubercolosis should be treated. Drug Ther Perspect 1996; 7: 9-11.
- Briggs GG, Freeman RK, Yaffe SJ. (eds.) Drugs in Pregnancy and Lactation. Williams & Wilkins, Baltimore, 1994.
- WHO report on the TB epidemic, TB a global Emergency, WHO/TB/94.177. World Health Organization, Geneva,1994.
- Dye C, Watt CJ, Bleed DM, Hosseini SM, Raviglione SM: “Evolution of WHO Global tuberculosis programme. Treatment of tuberculosis: guidelines for national programmes . 3rd edn. Geneva 2003.
- American Thoracic Society, CDC, Infectious Diseases Society of America: ” Treatment of tuberculosis” MMWR 2003; 52: RR-11.to 1988. J R Soc Health 110: 88-89..
- Parikh FR, et al: “Genital tubercolosis – a major pelvic factor causing infertility in Indian women”. Fertil Steril 1997; 67:497-500
- Sharma JB, Malhotra M, Arora R: “Fitz-Hugh-Curtis syndrome as a result of genital tubercolosis; a case report of three cases”. Acta Obstet Gynecol Scand 2003; 82(3):295-297.
- Singh N, Sumana G, Mittal S.: “Genital tuberculosis: a leading cause for infertility in women seeking assisted conception in North India”. Arch Gynecol Obstet. 2008 Oct; 278(4):325-7. Epub 2008 Feb 19.
- Tripathy SN, Tripathy SN.: “Infertility and pregnancy outcome in female genital tuberculosis”. Int J Gynaecol Obstet. 2002 Feb; 76(2):159-63.
- Centers for Disease Control and Prevention (CDC). National Listeria Surveillance Annual Summary, 2011. Atlanta, Georgia: US Department of Health and Human Services, CDC, 2013.
- Scallan E, Hoekstra RM, Angulo FJ, Tauxe RV, Widdowson MA, Roy SL, Jones JL, Griffin PM. Foodborne illness acquired in the United States–major pathogens
 [PDF – 9 pages]. Emerging infectious diseases. 2011;17(1):7-15.
[PDF – 9 pages]. Emerging infectious diseases. 2011;17(1):7-15. - CDC. Incidence and Trends of Infection with Pathogens Transmitted Commonly Through Food — Foodborne Diseases Active Surveillance Network, 10 U.S. Sites, 2006–2013. MMWR Morb Mortal Wkly Rep. 2014;63(15);328-332
- Bennion, J.R., et al., “Decreasing Listeriosis Mortality in the United States, 1990-2005,” CLINICAL INFECTIOUS DISEASES, Vol. 47, No. 7, pp. 867-74 (2008)
- Centers for Disease Control and Prevention (CDC). Multistate Outbreak of Listeriosis Associated with Jensen Farms Cantaloupe — United States, August —September 2011. MMWR 2011;60(39):1357–1358.
- CDC Memo. Estimates of illnesses, hospitalizations, and deaths prevented by the response to the 2011 multistate outbreak of listeriosis infections associated with cantaloupes grown on a single farm. 25 May 2012.
- Jackson KA, Stroika S, Silk BJ, Fullerton KA. Trends in the timeliness and completeness of reporting to the Listeria Initiative, 2004–2010. 2012 Council of State and Territorial Epidemiologists Annual Conference, Omaha, NE; June 3–7, 2012.
- MORONI M., ESPOSITO R., DE LALLA F.: Malattie infettive. Masson – Milano 2001.
- WRIGHT C., ILINCHLIFFE S.A., TAYLOR C.: Fetal pathology in intrauterine death due to parvovirus B19 infection. Br J Obstet Gynaecol, 103:133-6, 1996.
- GENTILOMI G., ZERBINI M., GALLINELLA G., VENTUROLI S., MANARESE E., MORANDI R., MUSIANI M.: B19 parvovirus induced fetal hydrops: rapid and simple diagnosis by detection of B19 antigens in amniotic fluids. Prenat Diagn, 18:363, 1998.
- FAIRLEY C.K., SMOLENIEC J.S., CAUL O.E., MILLER E.: Observational study of effect of intrauterine transfusions on outcome of fetal hydrops after parvovirus B19 infection.
- Public Health Laboratory Service Working Party on Fifth Disease. Prospective study of human parvovirus (B19) infection in pregnancy. Br Med J 300:1166, 1990.
- JORDAN J.A.: Identification of human parvovirus B19 infection in idiopathic nonimmune hydrops fetalis. Am J Obstet Gynecol, 174:37, 1996
- HARGER J.H., ADLER S.P., KOCH W.C., HARGER G.F.: Prospective evaluation of 618 pregnant women exposed to parvovirus B19: risks and symptoms. Obstet Gynecol, 91:413, 1998.
- MILLER E., FAIRLEY C.K., COHEN B.J., SENG C.: Immediate and long term outcome of human parvovirus B19 infection in pregnancy. Br J Obstet Gynaecol, 105: 174, 1998.
- SEARLE K., GUILLIARD C., ENDERS G.: Parvovirus B19 diagnosis in pregnant women-quantification of IgG antibody levels (IU/ml) with reference to the International Parvovirus B19 standard serum. Infection, 25:32, 1997.
- SKJÖLDERBRAND-SPARRE L., FRIDELL E., NYMAN N., WAHREN B.: A prospective study of antibodies against parvovirus B19 in pregnancy. Acta Obstet Gynaecol Scand, 75:336, 1995.
- Potter EL, 1943: Universal edema of fetus unassociated with erythroblastosis. Am J Obstet Gynecol 46:130-134.
- Jauniaux E., Maldergem L.V. et al.: “Nonimmune hydrops fetalis associated with genetic abnormalities”. Obstet. Gynecolol. 1990;75:568.
- Ashraf H Hamdan: “Pediatric Hydrops Fetalis” Medicine Pediatrics: Cardiac Disease and Critical Care Medicine
- De Vore GR, Mayden K, Tortora , et al, 1981: Dilatation of fetal umbilical vein in rhesus hemolytic anemia: a predictor of severe disease. Am J Obstet Gynecol 141:464-466.
- Sohan K, Carroll S, Byrne D, Ashworth M, Soothill P, 2000: Parvovirus as a differential diagnosis of hydrops fetalis in the first trimester. Fetal Diagn Ther 15(4):234-6.
- Ettore G, Guarnera S, Bianca S, 1998: Diagnosis and management of non-immune hydrops fetalis. Prenat Diagn 18(11):1213.
- Odibo AO, Campbell WA, Feldman D, Ling PY, Leo MV, Borgida AF, Rodis JF, 1998: Resolution of human parvovirus B19-induced nonimmune hydrops after intrauterine transfusion.J Ultrasound Med 17(9):547-50.
- Horibe S, Imai A, Kawabata I, Tamaya T, 1995: Fetal blood sampling in the assessment of acute nonimmune hydrops fetalis. J Med 26(3-4):183-8.
- Gudmundsson S, Huhta JC, Wood DC, Tulzer G, Cohen AW, Weiner S, 1991: Venous Doppler ultrasonography in the fetus with nonimmune hydrops. Am J Obstet Gynecol 164(1 Pt 1):33-7
- Takeuchi K, Moriyama T, Oomori S, Masuko K, Maruo T, 1999: Management of acute chylothorax with hydrops fetalis diagnosed in the third trimester of pregnancy.Fetal Diagn Ther 14(5):264-5.
-
Bolyard EA, Tablan OC, Williams WW, Pearson ML, Shapiro CN, Deitchman SD, et al. Guideline for infection control in healthcare personnel, 1998. Atlanta, GA: Centers for Disease Control and Prevention; 1998.
-
Cohen A, Moschopoulos P, Stiehm RE, Koren G. Congenital varicella syndrome: the evidence for secondary prevention with varicella-zoster immune globulin. CMAJ. 2011;183(2):204–8. Epub 2011 Jan 24. Erratum in: CMAJ 2011;183(3):349.
-
Enders G, Miller E. Varicella and herpes zoster in pregnancy and the newborn. In: Arvin AM, Gershon AA, editors. Varicella-zoster virus. Virology and clinical management. Cambridge, UK: Cambridge University Press; 2000. pp. 317–47.
-
Paryani SG, Arvin AM. Intrauterine infection with varicella-zoster virus after maternal varicella. N Engl J Med. 1986;314(24):1542–6.
-
Dworkin RH, Johnson RW, Breuer J, Gnann JW, Levin MJ, Backonja M, et al. Recommendations for the management of herpes zoster. Clin Infect Dis. 2007;44(Suppl 1):S1–26.
-
Higa K, Dan K, Manabe H. Varicella-zoster virus infections during pregnancy: hypothesis concerning the mechanisms of congenital malformations. Obstet Gynecol. 1987;69(2):214–22.
-
Miller E, Cradock-Watson JE, Ridehalgh MK. Outcome in newborn babies given anti-varicella-zoster immunoglobulin after perinatal maternal infection with varicellazoster virus. Lancet. 1989;2(8659):371–3.




74 commenti
Keep on working, great job!
I know this site gives quality based articles or reviews and extra information, is there any other web
site which provides such stuff in quality?
Hello, its good piece of writing about media print, we all be aware of media is a wonderful source
of data.
The answer for this question is of course YES!
We’re a group of volunteers and opening a brand new scheme
in our community. Your website provided us with
useful information to work on. You have done a formidable job and our whole community can be grateful to you.
Just to let you know that from today, you will be able
to get Coins, Elixirs, Dark Elixirs and Gems.
I blog quite often and I seriously thank you for your
content. The article has truly peaked my interest.
I am going to book mark your blog and keep checking for new information about once per week.
I opted in for your RSS feed as well.
Hello, Neat post. There’s an issue along with your site in internet explorer,
might test this? IE still is the marketplace chief and a good section of other folks will leave out your excellent writing because of this problem.
Heya i am for the primary time here. I found this board
and I to find It truly useful & it helped me
out much. I’m hoping to provide one thing back and help others such as you aided me.
I’ve been browsing online more than 4 hours today,
yet I never found any interesting article like yours.
It is pretty worth enough for me. In my opinion, if all site owners and bloggers made good content as you
did, the net will be much more useful than ever before.
Hi, i read your blog from time to time and i own a similar one
and i was just curious if you get a lot of spam comments?
If so how do you reduce it, any plugin or anything you
can recommend? I get so much lately it’s driving me
mad so any help is very much appreciated.
There are little openings called foramen in the head which result in the
sinuses.
Good blog post. I certainly love this website.
Continue the good work!
Because the admin of this site is working, no hesitation very shortly it will be well-known, due to its feature
contents.
I always used to read article in news papers but now as I am
a user of web so from now I am using net for articles or reviews, thanks to
web.
If you would like to take a good deal from this post then you have to apply these techniques to your won blog.
I am actually thankful to the owner of this site who has
shared this wonderful post at here.
It is in reality a great and useful piece of info.
I’m satisfied that you simply shared this useful info with us.
Please keep us up to date like this. Thanks for sharing.
Someone essentially help to make critically posts I would state.
That is the very first time I frequented your web page and up to now?
I amazed with the analysis you made to make this particular post incredible.
Great task!
Hello this is kind of of off topic but I was wondering if blogs use WYSIWYG
editors or if you have to manually code with HTML. I’m starting a blog soon but have
no coding experience so I wanted to get advice from someone with experience.
Any help would be enormously appreciated!
Thank you for the auspicious writeup. It in fact was a amusement account it.
Look advanced to more added agreeable from you! However,
how could we communicate?
What’s up everyone, it’s my first pay a quick visit at this web site,
and post is truly fruitful in favor of me, keep up posting these
types of content.
This is my first time pay a quick visit at here and i am truly
happy to read everthing at one place.
Thanks for finally writing about > Infezioni in gravidanza | FertilityCenter
< Liked it!
I was very pleased to discover this great site.
I need to to thank you for your time for this particularly fantastic read!!
I definitely enjoyed every bit of it and i also have you book marked to check
out new stuff in your blog.
fantastic issues altogether, you simply gained a logo new reader.
What would you recommend in regards to your put up that you made a few days ago?
Any certain?
I am sure this post has touched all the internet visitors,
its really really good piece of writing on building up new blog.
I am extremely impressed with your writing skills and also with the layout on your weblog.
Is this a paid theme or did you modify it yourself? Either way keep up the excellent quality writing, it
is rare to see a great blog like this one these days.
I’ve been browsing on-line more than 3 hours as of late, but I by no means discovered
any interesting article like yours. It is beautiful price enough for me.
In my view, if all website owners and bloggers made
excellent content material as you probably did, the web will likely be a
lot more useful than ever before.
If some one desires to be updated with most recent technologies then he
must be pay a quick visit this website and be up to date daily.
You actually make it seem really easy together
with your presentation but I in finding this topic to be really one thing that I feel I would by no means understand.
It sort of feels too complex and very huge for me.
I am taking a look forward to your next submit, I will try to get the
hold of it!
An intriguing discussion is definitely worth comment.
There’s no doubt that that you ought to publish more about this topic, it may not be a taboo subject but generally people do not discuss such topics.
To the next! Many thanks!!
Excellent post. Keep posting such kind of information on your blog.
Im really impressed by your site.
Hey there, You’ve performed a great job. I’ll definitely digg it and
personally suggest to my friends. I’m confident they’ll
be benefited from this site.
I just like the helpful information you supply on your articles.
I’ll bookmark your weblog and test once more here frequently.
I’m quite certain I will be told lots of new stuff proper right here!
Best of luck for the following!
Excellent article. Keep writing such kind of information on your site.
Im really impressed by your site.
Hi there, You’ve performed an excellent job. I will certainly digg it and in my opinion suggest to my friends.
I am sure they’ll be benefited from this site.
Hey There. I discovered your blog using msn. This is a very
neatly written article. I’ll make sure to bookmark it and return to learn extra of
your helpful information. Thanks for the post.
I will certainly comeback.
Thankfulness to my father who stated to me regarding this web site, this
web site is truly awesome.
wonderful points altogether, you simply won a new reader.
What may you recommend in regards to your publish that you made some days ago?
Any positive?
Hi there, just became alert to your blog through Google,
and found that it is really informative. I’m gonna watch
out for brussels. I will appreciate if you continue this in future.
Lots of people will be benefited from your writing. Cheers!
Great delivery. Great arguments. Keep up the great spirit.
I could not resist commenting. Perfectly written!
Very great post. I just stumbled upon your weblog and wanted to say that I’ve truly enjoyed browsing your weblog
posts. In any case I’ll be subscribing for your feed and
I hope you write once more soon!
Hello, Neat post. There is an issue together with your site
in internet explorer, may check this? IE still is the market chief and a good portion of other people will omit your
fantastic writing due to this problem.
Your way of explaining all in this post is truly good,
every one be capable of without difficulty understand
it, Thanks a lot.
At this time I am going away to do my breakfast, when having my breakfast
coming over again to read other news.
Thanks for finally writing about > Infezioni in gravidanza | FertilityCenter < Loved it!
Hmm is anyone else having problems with the images
on this blog loading? I’m trying to figure
out if its a problem on my end or if it’s the blog. Any feed-back would be greatly appreciated.
Fantastic beat ! I would like to apprentice whilst
you amend your web site, how could i subscribe for a weblog website?
The account aided me a acceptable deal. I were a little bit familiar of this your broadcast provided brilliant transparent idea
I truly love your website.. Great colors & theme.
Did you develop this site yourself? Please reply back
as I’m wanting to create my own site and want to find out where
you got this from or what the theme is named. Many thanks!
Thanks for some other informative website.
The place else could I am getting that type of info
written in such an ideal method? I’ve a undertaking
that I am simply now working on, and I have been at the look out for such
info.
I’ve learn several good stuff here. Certainly price bookmarking for revisiting.
I wonder how much attempt you set to make any such wonderful informative web site.
Does your blog have a contact page? I’m having a tough time
locating it but, I’d like to shoot you an email.
I’ve got some suggestions for your blog you might be interested in hearing.
Either way, great website and I look forward to seeing it improve over time.
Hello just wanted to give you a quick heads up. The words in your content seem to be running off the screen in Firefox.
I’m not sure if this is a format issue or something to do with web browser compatibility but I
thought I’d post to let you know. The design and style look great though!
Hope you get the problem solved soon. Cheers
Thanks for the auspicious writeup. It actually was a
enjoyment account it. Glance advanced to more introduced agreeable
from you! By the way, how could we keep up a correspondence?
Do you mind if I quote a few of your articles as long
as I provide credit and sources back to your blog? My website is
in the exact same area of interest as yours and my users would definitely benefit from a lot of the information you provide here.
Please let me know if this alright with you. Thanks!
Hellο еveryone, it’s myy first visit аt this site, and article іs truly fruitful designed
fօr mе, keep upp postong thеse types clash of clans hack
ϲontent.
whoah this blog is excellent i like reading your articles.
Keep up the good work! You already know, a lot of individuals are hunting around for this info,
you could help them greatly.
Thanks for sharing your thoughts about anatomia.
Regards
Pretty! This was an extremely wonderful article.
Many thanks for providing this info.
I read this paragraph completely on the topic of the resemblance of latest and preceding technologies, it’s remarkable article.
Thanks for sharing your thoughts about anatomia.
Regards
Spot on with this write-up, I really think this site needs a great deal more attention. I’ll probably be back again to see more, thanks
for the info!
Thank you for every other informative website. Where else may I
gget that kind of info written in such a perfect approach?
I’ve a mission that I am just now running on, and I have been at the glance out for such information.
I couldn’t refrain from commenting. Very well written!
Hello to every single one, it’s genuinely a
pleasant for me to pay a visit this web page, it contains important Information.
Wow, thiѕ paragraph iѕ goߋd, mƴ sister iis analyzing tɦese things, thus I
am gօing tօ inform her.
I am really delighted to read this weblog posts which consists of plenty of useful information, thanks for providing
such information.
I every time emailed this web site post page to all my contacts, as if like to read it after
that my friends will too.
There’s definately a lot to know about this
subject. I like all of the points you’ve made.
Appreciate the recommendation. Let me try it out.
Asking questions are genuinely pleasant thing if you are
not understanding anything fully, but this article provides good understanding yet.
What’s Taking place i am new to this, I stumbled upon this I have found
It absolutely useful and it has helped me out loads. I hope to contribute & aid different users like its aided me.
Good job.
My brother recommended I might like this website. He was entirely right.
This post truly made my day. You can not imagine simply how much time I
had spent for this info! Thanks!
I feel that is among the such a lot vital information for me.
And i am satisfied reading your article. But wanna commentary on some normal issues,
The web site style is great, the articles is in reality excellent : D.
Just right activity, cheers