Ultimo aggiornamento 04/08/2023
Tra la 20ae la 22asettimana di amenorrea si effettua l‘ecografia cosiddetta strutturale o morfologica classica, di II° livello. L’ecografia strutturale spesso è vissuta con molta gioia dai genitori e parenti, perché permette di osservare il profilo del viso, i movimenti e scoprire finalmente il sesso del feto. La madre, che ha già vissuto l’esperienza di precedenti ecografie appare più rilassata. E’ l’esame ecografico più importante della gravidanza; è fondamentale per valutare la crescita fetale e visualizzare con attenzione e nei particolari l’organismo fetale e gli annessi ovulari. In casi dubbi, l’esame va ripetuto alla 26a settimana.
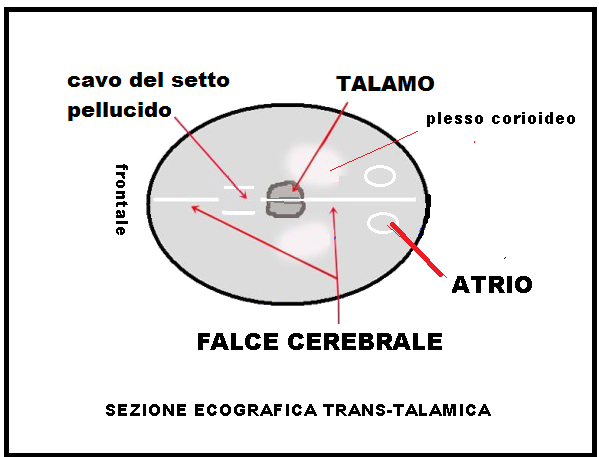
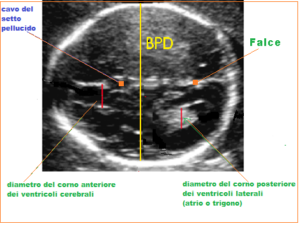 diametro fronto-occipitale (DOF) è disposto perpendicolarmente al diametro antero-posteriore del bacino materno. Per misurare correttamente il DBP, il diametro occipito-frontale e la circonferenza cranica, il piano di sezione deve comprendere 4 formazioni: la falce, il cavo del setto pellucido, i talami e l’atrio e l’asse deve essere perpendicolare alla middleline. Per il DBP i due caliper vanno posizionati uno sulla parete esterna e l’altro sulla parete interna (“out to in”) delle ossa temporali; per la circonferenza cranica i caliper vanno posizionati tutti sulla parete esterna. L’attendibilità della misurazione del DBP è massima fra la 16a e la 24a settimana di gestazione.
diametro fronto-occipitale (DOF) è disposto perpendicolarmente al diametro antero-posteriore del bacino materno. Per misurare correttamente il DBP, il diametro occipito-frontale e la circonferenza cranica, il piano di sezione deve comprendere 4 formazioni: la falce, il cavo del setto pellucido, i talami e l’atrio e l’asse deve essere perpendicolare alla middleline. Per il DBP i due caliper vanno posizionati uno sulla parete esterna e l’altro sulla parete interna (“out to in”) delle ossa temporali; per la circonferenza cranica i caliper vanno posizionati tutti sulla parete esterna. L’attendibilità della misurazione del DBP è massima fra la 16a e la 24a settimana di gestazione.
 Ventricoli cerebrali e plessi corioidei:
Ventricoli cerebrali e plessi corioidei:
I ventricoli cerebrali sono 4 canali interconnessi a spazi che si susseguono l’un l’altro contenuti all’interno dell’encefalo, tutti connessi tra loro e con gli spazi subaracnoidei mediante fori o canali in cui scorre il liquido cefalorachidiano. Due voluminosi ventricoli laterali, uno in ciascun emisfero, sono connessi al terzo ventricolo mediante i due forami interventricolari di Monro. Il terzo ventricolo, collocato in posizione mediana tra i due emisferi, comunica, tramite l’acquedotto di Silvio, con il quarto ventricolo e con la cisterna magna per mezzo dei fori di Luschka e di Magendie. Il 4° ventricolo infine, è collegato inferiormente, mediante il canale cerebrale con il canale ependimale del midollo spinale.
All’interno del sistema ventricolare cerebrale e degli spazi subaracnoidei scorre il liquido cefalorachidiano (o liquor), prodotto dai plessi corioidei.
I ventricoli laterali sono le due cavità più voluminose dell’encefalo; hanno un profilo simile a quello di una “C” allungata orizzontalmente, che nei margini superiori e anteriori ricalca quello del corpo calloso. Ciascun ventricolo laterale è costituito da un corpo, un corno anteriore interno al lobo frontale, da un corno posteriore interno al lobo occipitale e da un corno inferiore nel lobo temporale. Il corno anteriore è una cavità tondeggiante che si trova nel lobo frontale dell’encefalo, continua superiormente nel corpo del ventricolo laterale ed inferiormente presenta il foro di Monro (o foro interventricolare) che lo mette in comunicazione con il terzo ventricolo. La base e le pareti laterali sono costituite dalla testa del nucleo caudato, la parete mediale dal setto pellucido e dalle colonne del fornice mentre il tetto è costituito dal ginocchio del corpo calloso. Il corpo del ventricolo laterale è una cavità 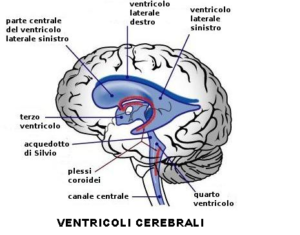 allungata e triangolare in sezione che forma una curva a concavità inferiore nei lobi frontale e parietale per proseguire posteriormente in un restringimento che forma il corno posteriore e prolungarsi antero-inferiormente nei due corni inferiori. La porzione più posteriore del corpo, che dà origine ai due corni è chiamata atrio. Il suo pavimento è costituito dal talamo, dal plesso corioideo (posto nella fessura corioidea, a sua volta collocata tra talamo e corpo del fornice) e più posteriormente dal corpo del fornice, il tetto dal corpo calloso, le pareti laterali dal nucleo caudato anteriormente e dal talamo posteriormente, la parete mediale dal corpo del fornice. I due corpi sono separati dal setto pellucido che si collega posteriormente allo splenio del corpo calloso. Il corno posteriore è una cavità allungata e quadrangolare che si porta posteriormente all’interno del lobo occipitale. Le sue pareti laterali e il tetto sono formate dal tapetum del corpo calloso, la parete mediale dallo splenio del corpo calloso. L’acquedotto di Silvio decorre medialmente a ciascuno dei due corni inferiori, da cui è separato dal talamo mediale.
allungata e triangolare in sezione che forma una curva a concavità inferiore nei lobi frontale e parietale per proseguire posteriormente in un restringimento che forma il corno posteriore e prolungarsi antero-inferiormente nei due corni inferiori. La porzione più posteriore del corpo, che dà origine ai due corni è chiamata atrio. Il suo pavimento è costituito dal talamo, dal plesso corioideo (posto nella fessura corioidea, a sua volta collocata tra talamo e corpo del fornice) e più posteriormente dal corpo del fornice, il tetto dal corpo calloso, le pareti laterali dal nucleo caudato anteriormente e dal talamo posteriormente, la parete mediale dal corpo del fornice. I due corpi sono separati dal setto pellucido che si collega posteriormente allo splenio del corpo calloso. Il corno posteriore è una cavità allungata e quadrangolare che si porta posteriormente all’interno del lobo occipitale. Le sue pareti laterali e il tetto sono formate dal tapetum del corpo calloso, la parete mediale dallo splenio del corpo calloso. L’acquedotto di Silvio decorre medialmente a ciascuno dei due corni inferiori, da cui è separato dal talamo mediale.
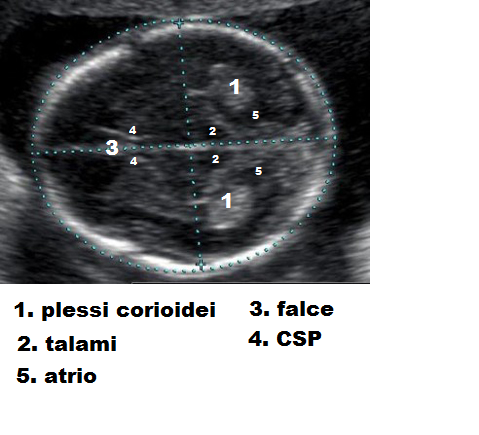
A 20 settimane i ventricoli laterali dovrebbero avere un diametro <10 mm (meglio misurarli a livello dei corni occipitali) ed il loro volume aumenta con il progredire dell’epoca gestazionale. Nei ventricoli laterali viene filtrato il liquido cefalo-rachidiano prodotto dai plessi corioidei. Zone di iperecogenicità peri- ed intra-ventricolare (leucomalacia, emorragie) sono di frequente osservazione in feti con insufficienza placentare, EGF, gestosi ipertensiva (16,17). Il diametro medio dell’atrio ventricolare, misurato con scansioni coronali ed assiali, è di 6.6 ±1.5 mm, range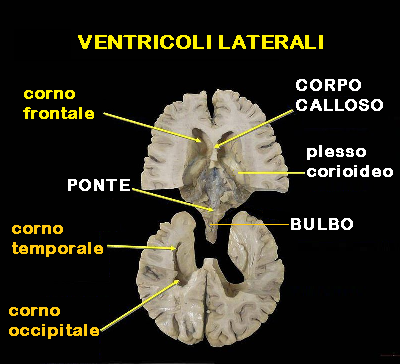 3-11 mm. Un diametro di 8-12 mm è considerato un parametro borderline di ventricolomegalia e obbliga ad effettuare ulteriori esami per escludere patologie genetiche (18). La sezione assiale è effettuata a livello dei talami e corrisponde più o meno alla sezione standard utilizzata per misurare il DBP. A causa delle distorsioni ultrasoniche per le strutture troppo vicine, si preferisce utilizzare l’atrio distale per la misurazione dei diametri. La misura va effettuata come per il DBP ponendo cioè i caliper uno all’esterno e l’altro all’interno della cavità ( 18-24).
3-11 mm. Un diametro di 8-12 mm è considerato un parametro borderline di ventricolomegalia e obbliga ad effettuare ulteriori esami per escludere patologie genetiche (18). La sezione assiale è effettuata a livello dei talami e corrisponde più o meno alla sezione standard utilizzata per misurare il DBP. A causa delle distorsioni ultrasoniche per le strutture troppo vicine, si preferisce utilizzare l’atrio distale per la misurazione dei diametri. La misura va effettuata come per il DBP ponendo cioè i caliper uno all’esterno e l’altro all’interno della cavità ( 18-24).
I plessi corioidei (o coroidei) – sono strutture intraventricolari costituite da cellule ependimali modificate. Ci sono 4 plessi corioidei, uno per
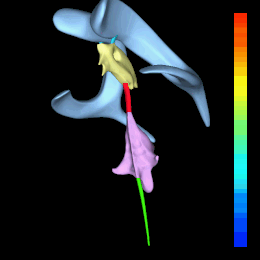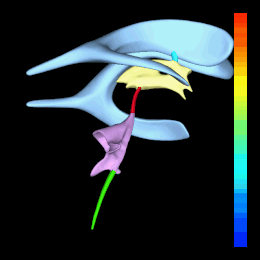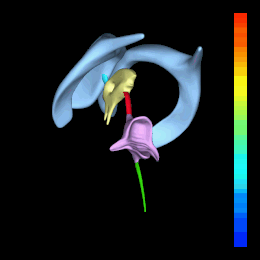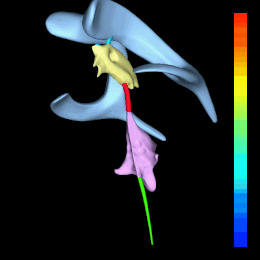
Sistema ventricolare: laterali (celeste), III° ventricolo (giallo) e IV° ventricolo (rosa). Acquedotto di Silvio (rosso)
ciascun ventricolo cerebrale; l’acquedotto di Silvio non ha plessi coroidei.
Nei ventricoli laterali i plessi coriodei si trovano nella porzione superiore del corno inferiore.
I villi, unitamente ai microvilli, aumentano notevolmente l’area superficiale del plesso coroideo. Il fluido cerebrospinale si forma quando il plasma viene filtrato dal sangue attraverso le cellule epiteliali. Le cellule epiteliali del plesso coroideo trasportano attivamente gli ioni sodio nei ventricoli e l’acqua segue sospinta dal risultante gradiente osmotico. Attraverso il plesso corioideo si svolge anche il trasporto attivo di molte sostanze, dentro e fuori dal fluido cerebrospinale.
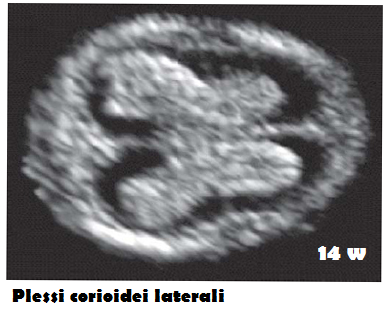
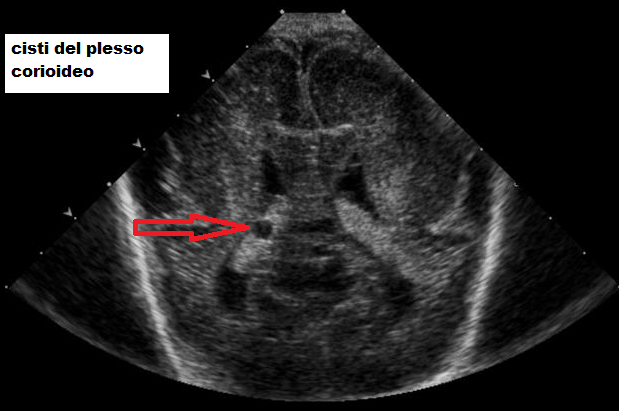
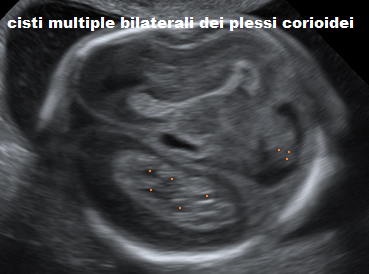 Ecograficamente, i plessi corioidei si presentano come strutture a trama granulare, ad ecogenicità omogenea, di forma elissoidale bifronte. Essi riempiono quasi completamente la cavità ventricolare ed una loro diminuzione nel II° trimestre è segno di ventricolomegalia (18).
Ecograficamente, i plessi corioidei si presentano come strutture a trama granulare, ad ecogenicità omogenea, di forma elissoidale bifronte. Essi riempiono quasi completamente la cavità ventricolare ed una loro diminuzione nel II° trimestre è segno di ventricolomegalia (18).
Il quarto ventricolo è una cavità contenuta tra tronco encefalico e cervelletto, superiormente è in comunicazione con il terzo ventricolo tramite l’acquedotto di Silvio, inferiormente con il canale ependimale del midollo spinale e possiede tre fori che lo mettono in comunicazione con le cisterne cerebrali contenenti liquido cefalorachidiano. In sezione sagittale è descritto come una cavità “a tenda”, la cui base è delimitata dal ponte e l’apice dal cervelletto. In realtà questa cavità a livello del solco bulbo-pontino presenta due recessi laterali alle cui estremità sono presenti i fori del Luschka che lo mettono in comunicazione con lo spazio subaracnoideo dell’angolo cerebellare, laterale ed inferiore al cervelletto, e con la cisterna pontina, anteriore al ponte e al bulbo.
Il pavimento del quarto ventricolo, costituito dalla fossa romboidale, è prevalentemente costituito da sostanza grigia, compresi alcuni nuclei dei nervi cranici. La fossa romboidale presenta superiormente quali pareti laterali i peduncoli cerebellari superiori, mentre l’estremità posteriore è l’obex, inferiormente i tubercoli gracile e cuneato e i peduncoli cerebellari inferiori. Ciascuna fossa romboidale è divisa da un solco longitudinale mediano in due metà speculari, ciascuna di queste è divisa in due parti, una mediale (l’eminenza mediale) e in una laterale (l’area vestibolare) dal solco limitante. L’eminenza mediale presenta un piccolo rilievo, detto collicolo faciale, superiormente al quale vi è una fossetta, la fovea superiore, che lo separa dall’area vestibolare. Nella porzione superiore del solco limitante e leggermente in profondità è collocato il locus coeruleus, così chiamato per la sua colorazione azzurrina. Se la porzione superiore dell’eminenza mediale è costituita prevalentemente dal collicolo faciale, l’inferiore presenta il trigono dell’ipoglosso, che copre il nucleo del nervo ipoglosso (XII).
Tra il trigono dell’ipoglosso e l’area vestibolare vi è il triangolo vagale che copre il nucleo motore dorsale del nervo vago (X). Inferiormente al trigono del vagale vi è il funiculus separans che lo separa dall’area postrema, un organo circumventricolare appena superiore al tubercolo gracile. Il tetto del quarto ventricolo è costituito dalla sottile membrana tettoria, costituita a sua volta dal velo midollare superiore, teso tra i peduncoli cerebellari superiori e dal velo midollare inferiore, teso tra i peduncoli cerebellari inferiori. La membrana tettoria è costituita da ependima e pia madre. Nel velo midollare inferiore si apre il foro di Magendie che mette in comunicazione il quarto ventricolo con la cisterna magna.
- il diametro cerebellare trasverso in mm approssimativamente corrisponde alle settimane di amenorrea e può essere utilizzato in alternativa al DBP in caso di presentazione podalica, oligoamnios e gravidanza multipla.
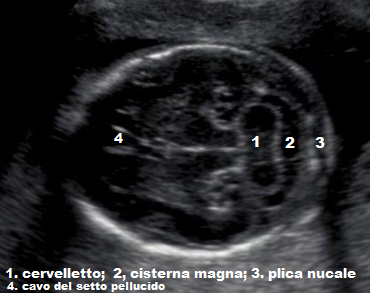
- il diametro normale della cisterna magna è <10 mm
Plica nucale: una plica nucale normale tra 16-20 w è <6mm. il piano corretto per misurare la plica nucale deve comprendere il cavo del setto pellucido (CSP), gli emisferi cerebellari e la cisterna magna.
PROFILO FACCIALE e FACCIA: si ottiene praticando una sezione sagittale mediana della testa fetale. Permette di valutare la presenza della mandibola,  l’osso nasale, le coane nasali, le labbra, il mento, la lingua, l’orbita con il cristallino, la mobilità oculare, le palpebre, le orecchie ed una normale forma del viso e della testa.
l’osso nasale, le coane nasali, le labbra, il mento, la lingua, l’orbita con il cristallino, la mobilità oculare, le palpebre, le orecchie ed una normale forma del viso e della testa.
FACCIA: l’esame dettagliato della faccia fetale va assumendo importanza crescente sia dal punto di vista del controllo morfologico, sia per il riconoscimento dei patterns motori, movimenti oculari e deglutazione, i quali offrono elementi utili alla valutazione del benessere fetale.
sia per il riconoscimento dei patterns motori, movimenti oculari e deglutazione, i quali offrono elementi utili alla valutazione del benessere fetale.
Le orecchie sono facilmente evidenziabili se il liquido amniotico è presente in quantità normale e l’estremo cefalico non è impegnato nello scavo pelvico. Occorre posizionare la sonda parallelamente alle orecchie. L’orecchio appare come una eco lineare, curva, situata posteriormente all’articolazione temporo-mandibolare e con un angolo di 20-30° rispetto alla circonferenza cranica. In presenza di polidramnios è possibile riconoscere le varie strutture dell’orecchio: conca, elice, trago, antitrago e il lobo.
Lo studio delle orbite, cavità conico-piramidali alla cui composizione concorrono lo sfenoide ad altre 6 ossa, offre un ulteriore parametro per valutare l’epoca gestazionale ed inoltre consente di
escludere patologie orbitarie come ipo- e ipertelorismo, anoftalmia, buftalmia (aumento patologico del volume globulare) e microftalmia. Larghezza, altezza e profondità delle orbite crescono linearmente con l’età gestazionale (25,26). L’esame non può essere effettuato in caso di posizione occipito-posteriore. La valutazione ecografica si avvale di una scansione coronale che permette la visualizzazione simmetrica di entrambe le orbite poste esattamente sullo stesso piano orizzontale.
Si prendono in considerazione i seguenti parametri:
- diametro inter-orbitario (DIO): ponendo i caliper sui due margini mediali delle orbite;
- diametro bis-orbitario: i caliper vanno posizionati sui margini laterali delle orbite;
- diametro orbitario: si misura l’area anecogena inter-orbitaria.
COLLO: Negli esami ecografici di routine il collo non viene descritto perchè la flessione del tratto cervicale del rachide ed i coni d’ombra degli arti spesso interferiscono con la visualizzazione particolareggiata di questa regione. Le strutture di maggiore importanza diagnostica di questa regione sono faringe, trachea e grossi vasi, Esse sono visualizzate ecograficamente con scansioni sagittali mediane della testa fetale. Le parti craniale e caudale generalmente non sono visualizzabili a causa del cono d’ombra della mascella e della mandibola; solo l’orofaringe è visualizzabile dietro la lingua.
L’orofaringe può essere visualizzata anche nelle scansioni trasversali attraverso la lingua, laddove il fascio di ultrasuoni sia diretto tra mascella e mandibola.
La trachea può essere visualizzata spostando caudalmente il trasduttore sul collo, purchè la testa del feto non sia flessa in avanti. La trachea appare come una caratteristica struttura nastriforme ipoecogena i cui bordi contrastano nettamente con l’iperecogenicità delle cartilagini. I diametri tracheali aumentano gradualmente da 2.4 mm a 17-25 w a 2.8 mm a 25-38 w. La trachea può essere visualizzata anche nelle scansioni trasversali attraverso la parte caudale del collo, specialmente se la scansione comprende una delle cartilagini cricoidi.
La laringo-faringe può essere riconosciuta nelle scansioni frontali craniali alla trachea, durante i movimenti di deglutizione e di respirazione. Il fluido contenuto in questa parte della faringe varia notevolmente in rapporto alle diverse fasi della deglutizione e respirazione. Parte dell’epiglottide può apparire nelle scansioni frontali al punto di giunzione della trachea con la laringo-faringe. In queste scansioni è visibile il recesso piriforme ai due lati dell’epiglottide. Dalla 17a w poi, si possono osservare variazioni ritmiche del diametro generalmente contemporanee ai movimenti della lingua.
L’esofago, si può osservare molto raramente e solo nelle fasi di transito del liquido amniotico. Questo fenomeno si accompagnava sempre ad un movimento retrattile della lingua e al collasso dell’orofaringe. A tutt’oggi non abbiamo dati sufficienti che permettano una valutazione dettagliata della deglutizione fetale.
Le carotidi comuni si visualizzano nella regione latero-cervicale, specialmente nelle scansioni frontali e sono facilmente riconoscibili per la loro pulsazione. Se vi sono dubbi, l’arteria pulsante può essere identificata e seguita fino alla sua origine dall’aorta.




2 commenti
Quality articles is the important to be a focus for the
viewers to visit the web site, that’s what this website is
providing.
In fact when someone doesn’t know after that its up to other viewers that they will
help, so here it occurs.