La rosolia è una malattia esantematica determinata da un RNA virus, il rubeovirus della famiglia dei Togavirus. Ha un’incubazione di 2-3 settimane prima della comparsa dell’esantema. Al 2018 l’unico ospite conosciuto per il virus Rubella rimane l’uomo.
Da un punto di vista clinico il virus appartiene al complesso TORCH, ovvero un insieme di agenti eziologici oggetto di screening nelle donne gravide.
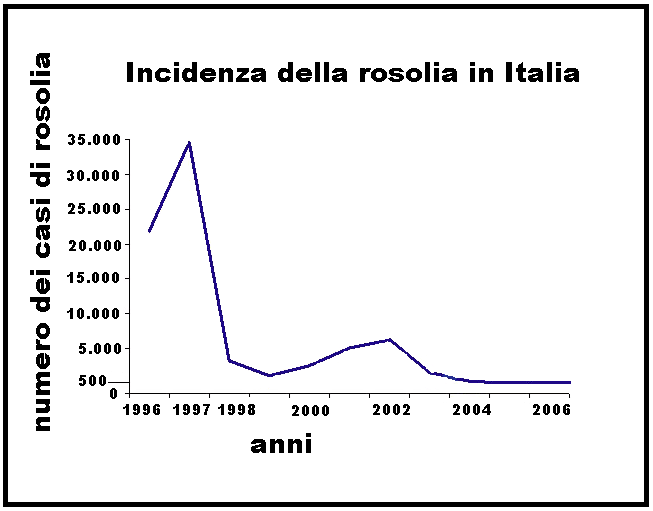
Epidemiologia – L‘infezione rubeolica è molto diffusa nei paesi a clima temperato e particolarmente frequente durante il periodo invernale e in primavera con picchi epidemici che si verificavano, prima dell’introduzione della vaccinazione di massa, ogni 4-5 anni circa. In Italia la rosolia è soggetta a notifica obbligatoria dal 1970.
Il 70% dei casi di rosolia si riferiscono a bambini non vaccinati e di età <15 anni. In Italia, nonostante la disponibilità del vaccino specifico dal 1960, è ancora oggi molto diffusa e costituisce una delle più frequenti complicazioni della gravidanza. Secondo il rapporto biennale 2017 dell’European Centre for Disease Prevention and Control, su 53 Paesi europei, 33 (tra i quali 19 dell’UE) hanno eliminato la rosolia, mentre in sette Paesi dell’UE risulta ancora endemica: Belgio, Danimarca, Francia, Germania, Italia, Polonia e Romania (25,26).
Per interrompere la circolazione della rosolia è essenziale che si raggiungano e si mantengano elevati livelli di copertura vaccinale nell’infanzia (>90%). Infatti, in presenza di coperture vaccinali sub-ottimali, la malattia continua a circolare con uno spostamento verso l’alto dell’età dei casi, aumentando il rischio di infezioni in gravidanza, e quindi di rosolia congenita (19-23).
La trasmissione della malattia generalmente avviene per  contagio diretto, tramite le goccioline salivari di Flϋgge, dalla persona malata alla gestante ma può avvenire anche per contatto con la persona ammalata o con i suoi indumenti o in modo verticale dalla gravida al feto.
contagio diretto, tramite le goccioline salivari di Flϋgge, dalla persona malata alla gestante ma può avvenire anche per contatto con la persona ammalata o con i suoi indumenti o in modo verticale dalla gravida al feto.
Le persone affette da rosolia possono trasmettere l’infezione nel periodo di viremia e cioè da 10 giorni prima della comparsa dell’esantema a 15 giorni dopo l’eruzione esantematica (1,2).
virus della rosolia può essere isolato da una settimana prima fino a 2 settimane dopo la comparsa dell’esantema.

20-25 Dubbio
25 – 30 Deb. Positivo
> 31 Positivo
5 – 10 UI/ml Dubbio
11 – 20 UI/ml Deb. Positivo
> 20 UI/ml Positivo
stesso di formare legami stabili con l’antigene
L’avidità delle IgG con test ELISA si ottiene confrontando, ad opportuna diluizione, le
densità ottiche ottenute con e senza lavaggio del campione con soluzioni dissocianti di
urea.
IgG giovani, poco avide, rimosse dal lavaggio
Bassa avidità < 20% coincide con una infezione acuta e recente, acquisita negli ultimi due-tre mesi
Media-alta avidità > 20 % coincide con una infezione risalente a > 4 mesi
L’infezione può trasmettersi al feto durante la fase viremica per via trasplacentare; essa può verificarsi in diversi periodi della gravidanza, e la gravità delle conseguenze che la stessa avrà sul feto dipendono proprio da questo.
- Fino alla 4ª settimana:
- Non c’è ancora placenta quindi il passaggio del virus all’embrione è abbastanza difficile ma se ciò si verifica probabilmente si andrà incontro all’aborto.
- 4ª-5ª settimana
- Si sono formati i villi coriali per cui il contagio comincia a divenire più probabile, se esso si verifica si può avere aborto o gravi malformazioni fetali.
- 5ª-16ª settimana
- Le cellule si trovano in uno stato di attiva replicazione e quindi recettive per la replicazione virale. in questo stadio si verificano: inibizione o rallentamento della mitosi e necrosi cellulare, tutto ciò causerà gravi embriopatie malformative che vengono raggruppate sotto il nome di Triade di Gregg: cataratta, malformazioni cardiache e sordità per malformazione dell’organo del Corti.
- Dalla 17ª settimana
- Si ha infezione senza malformazioni; si possono avere:
- Rubeola espansa: poliviscerite con epatosplenomegalia, trombocitopenia, polmonite interstiziale, flogosi diffusa.
- Rubeola in utero: neonato sano ma con le IgM antirosolia.
- Rubeola con interessamento di un solo organo.
- Si ha infezione senza malformazioni; si possono avere:
Si può verificare che il feto non riesca ad eliminare il virus contratto durante il periodo embrionale. In questo caso il neonato presenterà oltre alle malformazioni anche i segni dell’infezione fetale (epatosplenomegalia, ittero, IgM e IgG, piastrinopenia), ed inoltre continuerà ad eliminare il virus con le urine per ancora 18 mesi.
 l’espulsione di un
l’espulsione di un  feto morto e macerato.
feto morto e macerato. reinfezione.
reinfezione. A) ricercare, non oltre i 7 giorni dal presunto contatto, le immunoglobine specifiche IgG ed IgM. Le IgM in grado elevato si evidenziano solo in caso di primo contagio, durano qualche settimana e poi scompaiono, mentre la IgG si formano anch’esse al primo impatto con il virus ma restano per molti anni in circolo; le IgG conferiscono l’immunità ed impediscono la fase viremica della malattia responsabile delle malformazioni fetali. Quindi in caso di assenza di IgM il feto non corre rischi. Bassi livelli sierici di IgM possono comparire in caso di reinfezione. Per la possibilità di falsi positivi e falsi negativi è sempre opportuno un follow-up clinico e biochimico accurato a medio-lungo termine. La diagnosi prenatale è possibile dalla 20ª settimana con la ricerca del genoma virale su liquido amniotico mediante tecnica PCR. Dalla 20ª-22ª settimana è possibile inoltre effettuare il dosaggio di IgM ed IgG specifiche nel sangue fetale prelevato dal funicolo mediante cordocentesi. Nel caso di sospetta/accertata infezione primaria in gravidanza, è indicato un accurato monitoraggio ecografico della morfologia fetale ed una ecocardiografia fetale. Va ricordato che non tutte le anomalie correlate all’infezione fetale possono essere riscontrate mediante ecografia (13-16).
B) Immunoprofilassi aspecifica: somministrazione di γ-globuline aspecifiche, ad effetto protettivo incerto
• 1970: sorveglianza rosolia post-natale
• 1972: Vaccinazione monovalente raccomandata per le ragazze in età prepubere
• 1987-1991: sorveglianza SRC (Sindrome della Rosolia Congenita)
• Inizio anni ’90: disponibilità del vaccino trivalente morbillo-pertosse-rosolia MPR
• 1999: MPR inclusa nel calendario nazionale a 12-15 mesi
• 2005: sorveglianza della rosolia in gravidanza e su neonati
L’Advisory Committee on Immunization Practices (1994) raccomanda di somministrare di routine, dopo il parto, il vaccino antirosolia a tutte le donne recettive allo scopo di evitare, in una gravidanza successiva, le conseguenze di un’eventuale infezione rubeolica. Come per tutti vaccini vivi attenuati, la vaccinazione non viene praticata negli individui con deficit immunitario o sotto terapia immunosoppressiva (corticoidi, antineoplastici, antirigetto). Il vaccino è invece consigliato alle persone infette da HIV che non hanno sviluppato Aids.
Il Piano nazionale di eliminazione del morbillo e della rosolia (PNEMoRc) 2010-2015 include tra i suoi obiettivi la riduzione dell’incidenza della rosolia congenita a meno di 1 caso/100.000 nati vivi entro il 2015, in linea con le indicazioni della Regione europea dell’Organizzazione mondiale della sanità (OMS). In Italia è attivo un sistema nazionale di sorveglianza della rosolia congenita e delle infezioni rubeoliche in gravidanza, strumento indispensabile per monitorare l’efficacia dei programmi vaccinali  e i progressi verso l’eliminazione. Dal 2005 la sindrome/infezione da rosolia congenita e la rosolia in gravidanza sono incluse tra le malattie infettive soggette a notifica obbligatoria di classe III. Al fine di rafforzare questo sistema di sorveglianza, il 17 luglio 2013 il ministero della Salute ha pubblicato la circolare “Sorveglianza della rosolia congenita e dell’infezione da virus della rosolia in gravidanza alla luce del nuovo Piano Nazionale di eliminazione del morbillo e della rosolia congenita 2010-2015” (pdf 781 kb). Questa circolare, in accordo con le raccomandazioni del PNEMoRc, riporta le definizioni di caso 2012 della Commissione europea e aggiorna le procedure di ricerca, notifica, monitoraggio e isolamento dei casi di infezione da rosolia congenita e in gravidanza. A partire da settembre 2014, il reparto Epidemiologia, biostatistica e modelli matematici (Dmi-Iss) presenta su EpiCentro i dati nazionali della sorveglianza della rosolia congenita e della rosolia in gravidanza in un bollettino semestrale “Rosolia congenita & in gravidanza News”, che da marzo 2015 è disponibile anche nella versione inglese “Congenital rubella and rubella in pregnancy News”.
e i progressi verso l’eliminazione. Dal 2005 la sindrome/infezione da rosolia congenita e la rosolia in gravidanza sono incluse tra le malattie infettive soggette a notifica obbligatoria di classe III. Al fine di rafforzare questo sistema di sorveglianza, il 17 luglio 2013 il ministero della Salute ha pubblicato la circolare “Sorveglianza della rosolia congenita e dell’infezione da virus della rosolia in gravidanza alla luce del nuovo Piano Nazionale di eliminazione del morbillo e della rosolia congenita 2010-2015” (pdf 781 kb). Questa circolare, in accordo con le raccomandazioni del PNEMoRc, riporta le definizioni di caso 2012 della Commissione europea e aggiorna le procedure di ricerca, notifica, monitoraggio e isolamento dei casi di infezione da rosolia congenita e in gravidanza. A partire da settembre 2014, il reparto Epidemiologia, biostatistica e modelli matematici (Dmi-Iss) presenta su EpiCentro i dati nazionali della sorveglianza della rosolia congenita e della rosolia in gravidanza in un bollettino semestrale “Rosolia congenita & in gravidanza News”, che da marzo 2015 è disponibile anche nella versione inglese “Congenital rubella and rubella in pregnancy News”.
- Rubella: Lambert N, Strebel P, Orenstein W, Icenogle J, Polonia G. The Lancet . 2015; 385 (9984): 2297-307.
- Buffolano W, Lorenzo E, Lodato S, Parlato A, Pizzuti R. Sorveglianza della rosolia congenita: l’esperienza del Registro campano delle infezioni perinatali Ben Notiziario ISS, 2003 (16) 5. Disponibile su:http://www.epicentro.iss.it/ben/2003/maggio2003/4_en.htm
- G. Noia, L. Masini1, M. De Santis, M. Scavo, F. Pomini, R. Grillo, P. Cattani, O. Ranno, A. Caruso and S. Mancuso: “Fetal Infection from Rubeovirus or Cytomegalovirus: Correlation Among Maternal Serological Profiles, Invasive Diagnostic Procedures, and Long-Term Follow-up”. Journal of Maternal-Fetal and Neonatal Medicine; 1998, Vol. 7, n°1, Pages 36-42
- Morales-Suárez-Varela, Maria, Kaerlev Linda, Zhu Jin Liang, Llopis-González Agustín, Gimeno-Clemente Natalia, Nohr Ellen A, Bonde Jens P, Olsen Jorn: “Risk of infection and adverse outcomes among pregnant working women in selected occupational groups: A study in the Danish National Birth Cohort”. Environ Health. 2010; 9: 70.
- Resnik R. “Intrauterine growth restriction”. Obstet Gynecol. 2002;99:490–496.
- Mets MB. Eye manifestations of intrauterine infections. Ophthalmol Clin North Am. 2001;14:521–531. doi: 10.1016/S0896-1549(05)70250-9.
- itts SI, Wallace GS, Montana B, Handschur EF, Mieslich D, Sampson AC, Canuso S, Horner J, Barskey AE, Abernathy ES, Icenogle JP. Congenital Rubella Syndrome in child of woman without known risk factors, New Jersey, USA . EID . 2014; 20(2):307-9
- World Health Organization. 2007. Update of standard nomenclature for wild-type rubella viruses . Wkly Epidemiol Rec 24: 216-22.
- Icenogle JP, Frey TK, Abernathy E, Reef SE, Shnurr D, Stewart JA. Genetic Analysis of Rubella Viruses Found in the United States between 1966 and 2004: Evidence that Indigenous Rubella Viruses Have Been Eliminated . Clinical Infectious Diseases . 2006; 43, Suppl 3:S133-40.
- World Health Organization. 2005. Standardization of the nomenclature for genetic characteristics of wild- type rubella viruses . Wkly Epidemiol Rec 80: 126-32.
- Zheng DP, Zhu H, Gerna G, Frey TK. Phylogenetic analysis of rubella virus isolated during a period of epidemic transmission in Italy, 1991-1997 . J Infect Dis 2003;187:1587-97.
- Hofmann J, Renz M, Meyer S, von Haeseler A, Liebert UG. Phylogenetic analysis of rubella virus including new genotype I . Virus Res 2003;96:123-8.
- Donadio FF, Siqueira MM, Vyse A, Jin L, Oliveira SA. The genomic analysis of rubella virus detected from outbreak and sporadic cases in Rio de Janeiro state, Brazil . J Clin Virol 2002;27:205-9.
- Miller E, Cradock-Watson JE, Pollock TM. Consequences of confirmed maternal rubella at successive stages of pregnancy. Lancet. 1982 Oct 9. 2(8302):781-4.
- De Santis M, Cavaliere AF, Straface G, Caruso A. Rubella infection in pregnancy. Reprod Toxicol. 2006 May. 21(4):390-8.
- McIntosh ED, Menser MA. A fifty-year follow-up of congenital rubella. Lancet. 1992 Aug 15. 340(8816):414-5.
- Best JM. Rubella. Semin Fetal Neonatal Med. 2007 Jun. 12(3):182-92.
- Tang JW, Aarons E, Hesketh LM, Strobel S, Schalasta G, Jauniaux E. Prenatal diagnosis of congenital rubella infection in the second trimester of pregnancy. Prenat Diagn. 2003 Jun. 23(6):509-12.
- Ministero della Sanità. Circolare n°12 del 13 luglio 1999. Controllo ed eliminazione di morbillo, parotite e rosolia attraverso la vaccinazione.
- Ciofi degli Atti ML, Salmaso S, Bella A, et al. Sentinel surveillance of vaccine preventable diseases in Italy. Pediatr Infect Dis J, 2002; 21(8): 763-8.
- Gabutti G, Rota MC, Salmaso S, et al. Epidemiology of measles. mumps and rubella in Italy. Epidemiol Infect 2002; 129: 543-50.
- Edmunds WJ, van de Heijden OG, Eerols M, et al. Modelling rubella in Europe. Epidemiol Infect 2000; 125 (3): 617-34.
- The WHO Position Paper on Rubella vaccine WER 2000, Vol. 75, 20 (pp 161-169)
Italiano: http://www.levaccinazioni.it/Professionisti/FilesUploaded/2005~1~7~21~19~2~5179/231.asp - http://www.who.int/mediacentre/factsheets/fs367/en/
- European Centre for Disease Prevention and Control, Bi-annual measles and rubella monitoring report, October 2017 [1]
- ^ European Centre for Disease Prevention and Control. Bi-annual measles and rubella monitoring report, October 2017. Stockholm: ECDC; 2017 PDF, pag.17






4 commenti
Buonasera, mia moglie ha avuto un aborto interno all ottava settimana. Il 28 febbraio di quest anno ha effettuato le analisi del sangue subito dopo aver saputo di essere in gravidanza. I valori di igm anti rosolia era di 263 e quello di igm debolmente positivo. Il 27 marzo ripete l esame con valori igg 343 e igm debolmente positivi. Il 27 aprile ripete l esame con valori igg di 316 e igm debolmente positivi con indicazione di quadro siero logico non modificato rispetto al precedente. Potreste spiegarci come vanno interpretati questi valori e se ci potrebbe essere problemi per un altra gravidanza?
Distinti saluti.
Carmine
Carissimo Carmine,
L‘infezione rubeolica, nonostante la disponibilità del vaccino specifico dal 1960, è ancora oggi una delle più gravi complicazioni della gravidanza perchè, se contratta nel primo trimestre di gravidanza e specialmente nelle prime settimane, quasi sempre determina gravi malformazioni fetali, morte fetale endouterina con una percentuale del 7.7% ed aborto spontaneo.
Il rischio di malformazioni fetali progressivamente diminuisce fino ad azzerarsi dopo la 20ª settimana di gestazione perchè la placenta costituisce una valida barriera contro la trasmissione del virus dalla madre al feto. Nel III° trimestre, in caso di infezione materna da rubeovirus, si può avere un’infezione placentare ma non trasmissione al feto.
Le malformazioni fetali più frequenti sono: sordità (anomalie del dotto cocleare), i difetti oculari (cataratta, microftalmo, glaucoma), le anomalie cardiache (pervietà del dotto arterioso), la microcefalia. Viene infatti definita come Sindrome della rosolia la triade costituita da sordità, difetti oculari (cataratta, glaucoma, cecità completa) (4) ed anomalie cardiache congenite oltre a ritardo mentale, autismo, diabete giovanile.
La rosolia è una malattia esantematica determinata da un RNA virus, il rubeovirus della famiglia dei Togavirus. Ha un’incubazione di 2-3 settimane prima della comparsa dell’esantema. La trasmissione della malattia avviene esclusivamente per contagio diretto, tramite le goccioline salivari di Flϋgge, dalla persona malata alla gestante. Le persone affette da rosolia possono trasmettere l’infezione da 10 giorni prima della comparsa dell’esantema a 15 giorni dopo l’eruzione esantematica. Le manifestazioni cliniche della malattia in gravidanza sono simili a quelle presenti nelle donne non gravide: decorso benigno con comparsa di esantema fugace e febbre modesta dopo un periodo di incubazione di 10-12 giorni. Siccome la sintomatologia è aleatoria, scarsamente specifica e talvolta assente, la diagnosi di rosolia si ottiene solo con la determinazione delle IgG e IgM antirosolia.
Purtroppo nel tuo messaggio c’è un errore di trasmissione: “Il 28 febbraio di quest anno ha effettuato le analisi del sangue subito dopo aver saputo di essere in gravidanza. I valori di igm anti rosolia era di 263 e quello di igm debolmente positivo”. Ripeti due volte IgM! e non è possibile.
Ipotizzando, come penso, che il valore 263 si riferisca alle IgG devo dedurre che tua moglie era, ed è, immunizzata contro il virus della rosolia e abbia contratto una reinfezione da contatto con persone affette da rosolia. Le gravide che hanno già subito un’infezione da rosolia sviluppano anticorpi (IgG) che le proteggono in caso di reinfezione per quanto riguarda le gravi malformazioni fetali, anche se sono stati iportati casi di neonati con rosolia congenita.
Se invece i primi valori di 263 si riferiscono al dosaggio delle IgM dobbiamo concludere che la Signora non era immunizzata ed è stata colpita per la prima volta nella sua vita da infezione rubeolica nelle prime settimane di gravidanza.
Il palinsesto delle immunoglobuline anti-rosolia presenta un notevole innalzamento dei valori di IgM solo nella prima infezione da rosolia e modesti rialzi sierici nelle reinfezioni. Invece le IgG si evidenziano dopo alcuni giorni dall’infezione e si mantengono su valori alti costantemente per tutta la vita. I valori da te presentati (correggendo l’errore di digitazione) sono normali. Le IgG indicano un’infezione pregressa e non proteggono dalle reinfezioni ma proteggono dalle complicanze relative all’infezione rubeolica soprattutto a carico del feto.
Per un’altra gravidanza consiglio alla tua Signora di non frequentare nel 1° trimestre di gravidanza luoghi affollati come cinema e teatri e di limitare il contatto con bambini in età scolare soprattutto se febbricitanti o con rash cutanei. In caso di contatto con persone affette da rosolia è necessario effettuare il dosaggio sierico di IgG e IgM antirosolia; in caso di IgM negative non occorrono altri esami. Con IgM anche debolmente positive occorre effettuare un’ecografia “strutturale” alla quattordicesima e diciottesima settimana e stabilire con il ginecologo l’eventualità di villocentesi, amniocentesi e cordocentesi.
Sempre a disposizione
Cordialmente
Dr. Vincenzo Volpicelli
Buonasera dottore, non avevo ancora visto la sua risposta fino ad oggi è mi scuso per questo. Mia miglia ha effettuato nuovamente il test il 22/05/2014. L abbiamo ritirato oggi ed i valori igg sono maggiori a 350 mentre le igm ancora debolmente positive, con una nota: situazione sierologica immodificata rispetto al precedente controllo permanenza di igm da infezione recente. Questa volta è stato fatto in più il test di avidità con valore 89% con nota avidità alta. Cosa ne pensa?
sicuramente si è trattato di un’infezione rubeolica ad alta carica virale. Guardandola in positivo: non ci dovremo più preoccupare del rubeovirus per le future gravidanze!
Saluti
dr. Vincenzo Volpicelli