GRAVIDANZA GEMELLARE
Nei tempi antichi la nascita dei gemelli era considerata un evento soprannaturale. Recentemente il numero di gravidanze gemellari è raddoppiato a causa di un più frequente ricorso a tecniche di procreazione assistita (in cui si osserva una percentuale del 21‰di gravidanze gemellari) e all’innalzamento dell’età delle gravide. Le percentuali di gravidanze gemellari e multiple aumenta con l’età della gravida, con un picco intorno ai 37 anni.
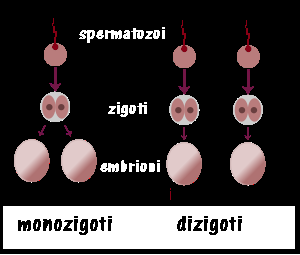 Le gravidanze gemellari spontanee possono essere dovute sia alla contemporanea fertilizzazione di due ovociti (gemelli dizigoti) quanto alla precoce suddivisione (entro la prima settimana) di un unico uovo fecondato (gemelli monozigoti). Che le gravidanze di zigotiche derivino da una doppia ovulazione non è completamente dimostrato. I dizigoti sono sempre bicoriali mentre i monozigoti possono essere sia sia mono- che bicoriali. I monocoriali sono i più esposti all’insorgenza di patologie legate alla condizione di gemellarità perché la vascolarizzazione comune (una sola placenta) è all’origine della S. da trasfusione (Twin transfusion Sindrome) e della S. da perfusione arteriosa invertita, morte fetale.
Le gravidanze gemellari spontanee possono essere dovute sia alla contemporanea fertilizzazione di due ovociti (gemelli dizigoti) quanto alla precoce suddivisione (entro la prima settimana) di un unico uovo fecondato (gemelli monozigoti). Che le gravidanze di zigotiche derivino da una doppia ovulazione non è completamente dimostrato. I dizigoti sono sempre bicoriali mentre i monozigoti possono essere sia sia mono- che bicoriali. I monocoriali sono i più esposti all’insorgenza di patologie legate alla condizione di gemellarità perché la vascolarizzazione comune (una sola placenta) è all’origine della S. da trasfusione (Twin transfusion Sindrome) e della S. da perfusione arteriosa invertita, morte fetale.
Classificazione: le gravidanze gemellari si classificano anzitutto in monozigoti e dizigoti derivati rispettivamente dalla suddivisione di un solo zigote in due e dalla fecondazione di due distinti ovociti da parte di due differenti spermatozoi. I dizigoti sono sempre bicoriali e biamniotici, mentre i monozigoti presentano diverse combinazioni di placentazione (corionicità) e membrane coriali uniche o duplici. I monozigoti sono i gemelli più esposti a patologie.
- dizigoti: bicoriale e biamniotica.
- monozigoti:
- monocoriale biamniotica se la duplicazione avviene prima del 3° giorno
- monocoriale e monoamniotica se la duplicazione avviene tra il 5° e l’8° giorno
- gemelli congiunti: la duplicazione avviene dopo l’8° giorno dalla fecondazione.
Frequenza delle gravidanze gemellari (v. tabella 0-1): il rapporto mono/dizigoti è 30/70%.
| Tabella 0-1 GRAVIDANZE GEMELLARI/SINGOLE NEL MONDO | ||
| gemelli dizigoti | gemelli monozigoti | |
| ASIA | 5/1.000 | 5/1.000 |
| EUROPA | 10/1.000 | 5/1.000 |
| AFRICA | 30/1.000 | 5/1.000 |
Fattori favorenti la gemellarità: diversi fattori favoriscono la gemellarità. Il ritardo nell’impianto sembra favorire le gravidanze gemellari monozigoti per carenza di ossigenazione.
COMPLICANZE: (aumentata frequenza (4-10 volte) di) IUGR e mortalità fetale
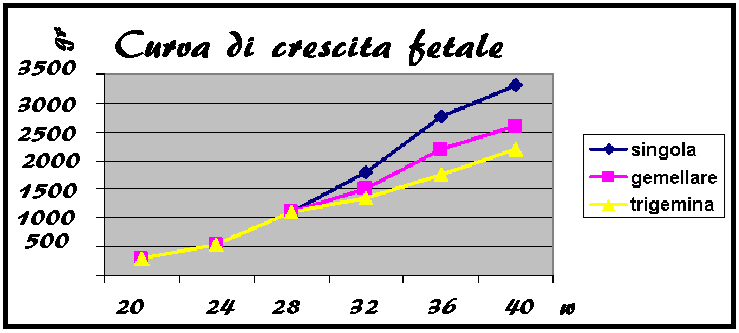
- IUGR → basso peso alla nascita (<2.500 gr) e aumentata incidenza di mortalità fetale e morbilità neonatale. Circa il 70% dei feti di gravidanze multiple ha significativi ritardi di crescita che si evidenzia soprattutto a termine. Tendenza alla persistenza di bassi valori percentili (35% circa) di peso e statura del 10° percentile, basso rendimento scolastico, disfunzioni cerebrali minime, anormalità EEG, disturbi del linguaggio. Nella gravidanza gemellare si considera normale un incremento biometrico di circa 150 grammi a settimana dopo la 26a settimana di gestazione e comunque a termine di gravidanza i feti gemellari, al momento del parto, presentano una differenza di peso in negativo del 10-15% rispetto ai feti singoli normosviluppati.
2. Mortalità fetale: 25% monocoriali soprattutto a causa della trasfusione feto-fetale; 9% di mortalità nei gemelli dicoriali. La morte di un gemello nelle fasi precoci della gravidanza non produce in genere alcun problema a madre e gemelli residui. Se invece la morte di un feto avviene nelle fasi avanzate della gravidanza vi possono essere complicazioni per i gemelli residui viventi ed anche per la madre (trombosi, CID, Varicocele pelvico, Ipotensione, Ipossia, etc).
3. Feto papiraceo: uno dei feti muore mentre l’altro continua a vivere e crescere normalmente. Il feto morto non produce più liquido amniotico, viene compresso e coperto dalle membrane, da cui il nome di feto papiraceo o membranoso.
4. Anomalie placentari:
- a. ombelicale singola
- inserzione velamentosa del funicolo: non sono protetti dalla gelatina di Wharton e per tale motivo possono trombizzarsi o essere compressi durante il parto.
- inserzione marginale del funicolo
- placenta previa (o, più esattamente, vasi previ): l’emorragia colpisce non solo il primo ma anche il secondo gemello, a causa delle molte anastomosi vascolari esistenti fra le varie zone placentari. Il secondo feto può morire nel giro di 3 minuti. Di fronte ad un sanguinamento vaginale anomalo, occorre effettuare l’elettroforesi dell’emoglobina per stabilire se si tratta di sangue fetale o meglio il test di Kleihauer-Bethke che è più rapoido.
5. Accentuazione dei fenomeni vegetativi
6. anomalie congenite: spesso conseguenti a trombosi dei vasi interfetali. Fra i gemelli vi è un’aumentata frequenza di malformazioni congenite, specialmente in quelli monozigoti; complessivamente la frequenza è dell’ordine del 5-7%. Nei gemelli monozigoti quasi sempre anche le malformazioni sono identiche. Le principali malformazioni nelle gravidanze gemellari sono:
- anencefalia
- difetti del tubo neurale
- schisi labiopalatine
- difetti cardiaci; l’acardia si verifica solo nei gemelli monozigoti.
- anomalie cromosomiche
- chimere: chimerismo solo ematico dovuto alla migrazione nel midollo osseo di precursori delle cellule ematiche circolanti dall’uno all’altro embrione.
6. anastomosi vascolari:
- artero-arteriose,
- veno-venose,
- artero-venose
le prime due danno gravi malformazioni fetali tipo acardio-acefalie per sbilanciamento degli shunt artero-venosi; le anastomosi artero-venose si verificano nel circolo profondo a livello dei cotiledoni. Un feto è nutrito da un cotiledone alimentato da un ramo arterioso e drena attraverso un vaso venoso che alimenta un cotiledone collegato ad un altro feto; in questo caso il primo feto (alimentato da vaso arterioso) è donatore mentre il secondo (alimentato da una vena) è ricevente; si provoca la Twin transfusion Syndrome (TTS) con asimmetria fetale; più frequente nei monozigoti. La crescita é normale fino alla 24ª w come per gravidanza singola; dopo tale periodo si può verificare una flessione della crescita di uno o entrambi i gemelli (1). Questo perché la crescita fetale fino a 28 w risulta determinata soprattutto da fattori genetici che regolano la moltiplicazione del numero delle cellule, mentre a fine gravidanza si assiste all’aumento delle dimensioni delle cellule stesse che richiede deposizione di materiale proteico su larga scala.
richiede deposizione di materiale proteico su larga scala.
7. minaccia di aborto
8. minaccia di parto prematuro: (>5-10 volte) con conseguente maggiore incidenza della malattia delle membrane ialine. E’ indicato il riposo assoluto a letto come profilassi della minaccia di parto prematuro. E’ stato calcolato che la durata media di una gravidanza bigemina è di 37 settimane. La minaccia di parto prematuro è direttamente proporzionale al numero dei feti ed è dovuta a ipercontrattilità uterina a sua volta dovuta a:
- maggiore contenuto fetale; la durata media della gravidanza è inversamente proporzionale al numero di feti.
- frequente polidramnios.
- rottura prematura delle membrane
8. ipertensione indotta dalla gravidanza-gestosi: le gestanti gemellari primigravide presentano un rischio cinque volte maggiore di sviluppare preeclampsia, mentre le gestanti multigravide hanno un rischio dieci volte superiore a quello delle gravidanze singole. Il rischio di ipertensione gestazionale sembra essere più elevato in caso di gemellarità monozigotica.
9. alterazioni del metabolismo lipidico
10. polidramnios: nelle gravidanze gemellare l’utero raggiunge e supera il volume di 10 litri e 10 Kg; 1/3 del volume è occupata da liquido amniotico
11. alterazioni del metabolismo glicidico (diabete gestazionale)
- acuto: insorge rapidamente a partire anche dalla 20ª w; si associa alla TTS e per tale motivo sembra avere la stessa patogenesi (shunt artero-venosi patologici); si accompagna frequentemente a malformazioni fetali.
- cronico: si instaura gradualmente dopo la 30ª w; si accompagna frequentemente a mortalità fetale per parto prematuro.
12. distacco di placenta: a causa della maggiore estensione del letto placentare; aumentata incidenza di circa tre volte.
13. presentazioni anomali
14. emorragie del 3º trimestre da distacchi placentari e placenta previa
15. Atonia uterina ed emorragia post-partum: l’emorragia del postpartum è più frequente nella gravidanza gemellare e sembra essere dovuta sia alla maggiore superficie di inserzione placentare che alla sovradistensione uterina con aumentata tendenza all’atonia.
16. CID (Coagulazione intravascolare disseminata): Il rischio più grave per la madre, ma anche per il feto, soprattutto in caso di morte di un gemello nelle fasi avanzate della gravidanza. .
17. Epatosi gestazionale
18. Aumentata incidenza dell’anemia (per due fattori):
a) maggiore incremento del volume plasmatico (controllare HCT che è il rapporto percentuale dei GR nel sangue e MCHC -mean corpuscolar hemoglobin concentration- che è il rapporto percentuale fra emoglobina e GR).
b) maggiore perdita ematica (x 2) durante il parto e il puerperio per difficoltà dell’utero sovradisteso a contrarsi.
16. Disturbi da ingombro:
- dispnea
- compressione sullo stomaco e sull’intestino
- difficoltà per la deambulazione
- sindrome ipotensivo-supina o da compressione aorto-cavale
Patologia ecografica del 1º trimestre:
Blighted twin: presenza di due sacchi gestazionali di cui uno normalmente embrionato ed uno anembrionico.
In realtà la maggior parte dei casi erroneamente interpretati come “blighted twin” sono invece gravidanze singole complicate da ematoma sottocoriale. Ecograficamente l’ematoma si differenzia dal sacco anembrionico per il suo aspetto generalmente falciforme, per il suo contorno poco netto e la presenza eventuale di echi riferibili a coaguli.
Il sacco gestazionale anembrionico del “blighted twin” invece ha un contorno spesso ed iperecogeno, espressione della parete trofoblastica. L’evoluzione del “blighted twin” é quella di un graduale collassamento e riassorbimento del sacco anembrionico senza lasciare tracce di sé; ma non va però esclusa la possibilità di una degenerazione molare con esito in mola vescicolare associata a feto vivo.
Vanishing sac: fenomeno ecografico di graduale collassamento e riduzione di volume di un sacco gestazionale in una gravidanza precedentemente gemellare in normale evoluzione.
Patologia ecografica del 2º trimestre:
Sindrome da trasfusione feto-fetale (TTS):
é la conseguenza della presenza di shunt vascolari fra i distretti circolatori dei due gemelli.
L’entità degli shunt determina la severità della sindrome:
- Ritardo di crescita ed oligoidramnios per il feto donatore;
- Idrope, visceromegalia e policitemia per il feto ricevente nel caso in cui questi riceva sangue ossigenato;
- Malformazioni multiple se invece il ricevente riceve sangue ipossigenato.
- Mortalità perinatale molto elevata (70% circa) per entrambi i feti.
E’ più comune ma non esclusivo per i monozigoti.
CONDUZIONE CLINICA DELLA GRAVIDANZA GEMELLARE:
- Esame ecografico del 1º trimestre dalla 6ª w: consente di datare la gravidanza in modo da avere dati di partenza per la costruzione di una adeguata curva di crescita e poter riconoscere precocemente eventuali difetti di crescita.
- Riposo a letto: anche se non riesce a prevenire con certezza il parto pretermine, é utile certamente a promuovere la crescita fetale attraverso un miglioramento del flusso utero-placentare.
- Valutazione dei parametri biometrici, in particolare le circonferenze addominali.
- Amniocentesi diagnostica (3% aborti versus 1% aborti nelle gravidanze singole)
- Amniocentesi decompressiva ripetuta.
- Cerchiaggio sistematico alla 12ª-14ª settimana: allo scopo di ridurre l’incidenza del parto pretermine. Sembra eccessivo in donne primigravide o anche pluripare che sono anamnesticamente negative per parto pretermine; anche perché lo stesso cerchiaggio può essere insufficiente e talora esso stesso può provocare il parto pretermine. Molto utile una valutazione ecografica dell’orificio uterino interno e del canale cervicale.
- Misure preventive per la gestosi:
a) riposo a letto
b) dieta: evitare cibi fritti, insaccati, cibi troppo salati, grassi.
c) controllo metabolico ed idroelettrolitico: azotemia, proteine totali, elettroliti, PDF, esame urine, emocromo.
d) controllo della funzione intestinale
- Misure preventive del parto pretermine:
a) riposo pressoché assoluto a partire dalla 24ª settimana;
b) proibizione dei rapporti sessuali dalla 30ª settimana;
c) farmaci ß-mimetici
d) occorre giungere ad almeno 32 settimane di gestazione
e) ricovero ospedaliero dalla 26a settimana, se opportuno
- Misure preventive per l’anemia materna: quantità aggiuntive di ferro e folati, dieta iperproteica
References:
- Wolfgang Moroder et al.,Diagnosi precoce della gravidanza multipla e ruolo dell’ecografia, in La gravidanza gemellare, a cura di Tiziana Frusca et al., Brescia, Grafo, 2003. ISBN 88-7385-588-1
- Weinberg W, 1909: Die Anlage zur Mehrlingsgeburt beim Menshen und ihre Vererbung.Arch Ross Ges Biol 6:322-339, 470-482, 609-630.
- Dudenhausen JW, 1995: Management of twin pregnancy. Eur J Obstet Gynecol Reprod Biol 59(2):123.
- Powers WF, Kiely JL, 1994: The risk confronting twins: a national perspective.Am J Obstet Gynecol 170(2):456-61.
- Benirschke K, Kaufmann P, 1995: Pathology of the human placenta. New York: Springer Verlag.
- Machin GA, Still K, Lalani T, 1996: Correlation of placental vascular anatomy and clinical outcomes in 69 monochorionic twin pregnancies. Am J Med Genet 61:229-36.
- Denbow ML, Cox P, Taylor M, Hammal DM, Fisk NM, 2000: Placental angioarchitecture in monochorionic twin pregnancies: relationship to fetal growth, fetofetal transfusion syndrome and pregnancy outcome. Am J Obstet Gynecol 182:417-26.
- Manzur A, Goldsman MP, Stone SC, Frederick JL, Balmaceda JP, Asch RH,1995: Outcome of triplet pregnancies after assisted reproductive techniques: how frequent are the vanishing embryos? Fertil Steril 63(2):252-7.
- Pharoah PO, Cooke RW, 1997: A hypothesis for the aetiology of spastic cerebral palsy–the vanishing twin.Dev Med Child Neurol 39(5):292-6.
- Nerlich A, Wisser J, Krone S, 1992: Placental findings in “vanishing twins”. Geburtshilfe Frauenheilkd 52(4):230-4.
- Reddy KS, Petersen MB, Antonarakis SE, Blakemore KJ, 1991: The vanishing twin: an explanation for discordance between chorionic villus karyotype and fetal phenotype. Prenat Diagn 11(9):679-84.
- Rudnicki M, Vejerslev LO, Junge J, 1991: The vanishing twin: morphologic and cytogenetic evaluation of an ultrasonographic phenomenon. Gynecol Obstet Invest 31(3):141-5.
- Huter O, Brezinka C, Busch G, Pfaller C, 1990: The “vanishing twin”. Geburtshilfe Frauenheilkd 50(12):989-92.
- Jauniaux E, Elkazen N, Leroy F, Wilkin P, Rodesch F, Hustin J, 1988: Clinical and morphologic aspects of the vanishing twin phenomenon. Obstet Gynecol 72(4):577-81.
- Landy HJ, Weiner S, Corson SL, Batzer FR, Bolognese RJ, 1986: The “vanishing twin”: ultrasonographic assessment of fetal disappearance in the first trimester. Am J Obstet Gynecol 155(1):14-9.
- Van Allen M, Smith D, Shepard T, 1983: Twin reversed arterial perfusion sequence (TRAP): A study of 14 twin pregnancies with acardius. Semin Perinatol 7:285-293.
- Kurmanavicius J, Hedisch G, Huch R, Huch A, 1992: Umbilical artery blood flow velocity waveforms in twin pregnancies. J Perinat Med 20:307-312.
- Yamada A, Kasugai M, Ohno Y, et al, 1991: Antenatal diagnosis of twin-to-twin transfusion syndrome by Doppler ultrasound. Obstet Gynecol 78:1058-1061.
- Machin GA, Feldstein VA, Van Gemert MJC, Keith LG, HEcher K, 2000: Doppler sonographic demonstration of arterio-venous anastomosis in monochorionic twin gestation. Ultrasound Obstet Gynecol 16:214-217.
- Mari G, Wasserstrum N, Kirshon B, 1992: Reduction of the middle cerebral artery pulsatility index after decompression of polyhydramnios in twin gestation. Am J Perinatol 9:381-384.
- Rizzo G, Arduini D, Romanini C, 1994: Cardiac and extracardiac flows in discordant twins. AmJ Obstet Gynecol 170:1321-1327.
- Mari G, Detti L, Oz U, Abuhamad A, 2000: Long-term outcome in twin-twin transfusion syndrome treated with serial aggressive amnioreduction. Am J Obstet Gynecol 183:211-217.
- Sebire NJ, Souka A, Skentou H, Geerts L, Nicolaides KH, 2000: Early prediction of severe twin-to-twin transfusion syndrome. Hum Reprod 15(9):2008-10.
- Hecher K, Bregenzer T, Hansmann M, Hackeloer BJ, 1999: Endoscopic laser surgery versus serial amniocenteses in the treatment of severe twin-twin transfusion syndrome.
- Am J Obstet Gynecol 180-717-24.
- Quintero RA, Morales WJ, Allen MH, Bornick PW, Johnson PK, Kruger M, 1999: Staging of twin-twin transfusion syndrome. J Perinatol 19:550-5.
- Fesslova V, Villa L, Nava S, Mosca F, Nicolini U, 1998: Fetal and neonatal echocardiographic findings in twin-twin transfusion syndrome. Am J Obstet Gynecol 179(4):1056-62.
- Pistorius LR, Howarth GR, 1999: Failure of amniotic septostomy in the management of 3 subsequent cases of severe previable twin-twin transfusion syndrome. Fetal Diagn Ther 14(6):337-40.
- Hartung J, Chaoui R, Bollmann R, 2000: Amniotic fluid pressure in both cavities of twin-to-twin transfusion syndrome: a vote against septostomy. Fetal Diagn Ther 15(2):79-82.
- Main DM, 1988: Epidemiology of preterm birth. In: “Preterm labor”.Clin Obst Gyn 31, 3:521 – 532.
- Paul RH, Koh KS, et al, 1979: Obstetric factors influencing outcome in infants weighting from 1,001 to 1,500 grams. Am J Obstet Gynecol 133:503 – 508.
- Lumley J, 1993: The epidemiology of preterm birth.In: Bailliere’s Clinical Obstetrics and Gynaecology. Vol.7 – 3:477 – 498.
- TambyRaja RL, 1991: Preterm birth. In: “The future of gynaecology and Obstetrics. A preview for the 21st Century”. The Parthenon Publishing Group, p.87 – 99.
- The American Fertility Society, 1992: In vitro fertilization – embryo transfer (IVF – ET) in the United States: 1990 results from the IVF – ET Registry. Fertil Steril 57:15 – 24.
- The American Fertility Society, 1993: Assisted reproductive technology in the United States and Canada: 1991 results from the Society for Assisted Reproductive Technology generated from the American Fertility Society Registry. Fertil Steril 59:956 – 62.
- Copper RL, Goldemberg RL, et al, 1993: A multicenter study of preterm birth weight and gestational age specific neonatal mortality. Am J Obstet Gynecol 168(1):78 – 84.
- Knuppel RA, Lake MF, et al, 1990: Preventing preterm birth in twin gestation: home uterine activity monitoring and perinatal nursing support. Obstet Gynecol 76(S):24 – 27.
- Jeffrey RL, Bowes WA, et al, 1974: Role of bed rest in twin gestation. Obstet Gynecol 43:822 – 826.
- Komoromy B, Lampe’ L, 1977: The value of bed rest in twin pregnancies. Int J Gynecol Obstet 15:262 – 266.
- O’Leary JA, 1986: Prophylactic tocolysis of twins. Am J Obstet Gynecol 154:904 – 905.
- Nageotte MP, 1990: Prevention and treatment of preterm labor in twin gestation. Clin Obstet Gynecol 33:61 – 68.
- Claris O, Salle B, 1991: Neonatal management of extremely low birth weight (ELBW) infants. How to improve it ? J Perinat Med 19(S), 1:321 – 325.
- Lipitz S, Reichman B, et al, 1989: The improving outcome of triplet pregnancies. Am J Obstet Gynecol 161:1279-84.
- Evans MI, Fletcher JC, et al, 1988: Selective first trimester termination in octuplet and quadruplet pregnancies: clinical and ethical issues. Obstet Gynecol 71:289 – 296.
- Antsaklis A, Politis J, et al, 1984: Selective survival of only the health fetus following prenatal diagnosis of thalassemia major in binovular twin gestation. Prenat.Diagn. 4:289.
- Petres R, Redwine F, 1981: Selective birth in twin pregnancy. N Engl J Med 305:1218 – 19.
- Berkowitz RL, Lynch L, et al, 1988: Selective reduction of multifetal pregnancies in the first trimester. N.Engl.J.Med. 318:1043 – 46.
- Newman R, Hamer C, et al, 1989: Outpatient triplet management: a contemporary review. Am J Obstet Gynecol 161:547 – 555.