Ultimo aggiornamento 2021-04-03 12:56:23 PM
Il forcipe fu inventato nel 1680 da alcuni componenti della famiglia Chamberlen, chirurghi originari di Francia emigrati in Inghilterra a causa della persecuzione
contro gli Ugonotti. I Chamberlen custodirono gelosamente il segreto del forcipe per anni.
Molti anni più tardi vennero ritrovati casualmente alcuni forcipi nell’armadio di una
casa a suo tempo abitata dai Chamberlen e da quel momento il forcipe si diffuse velocemente in tutti i paesi occidentali.
André Levret (Francia) e William Smellie (Inghilterra) nel 1750 introdussero alcune variazioni dello strumento rendendolo più efficace e maneggevole.
Il forcipe è costituito da due branche simili a cucchiai che presentano alla loro estremità una concavità più o meno accentuata. I due componenti del forcipe sono complementari, uno cioè si adatta e viene montato incastrandolo sull’altro (1-3).
I forcipi ad una prima osservazione possono essere classificati in forcipi classici e forcipi rotazionali. I primi hanno una curvatura cefalica, una curvatura pelvica ed un’articolazione fissa. Ad essi appartengono i forcipi di Simpson, Tucker-McLane, Naegele, Tarnier ed Elliot. I forcipi rotazionali hanno una buona curvatura cefalica mentre quella pelvica è appena accennata o addirittura assente per limitare i traumi del canale del parto durante la manovra di rotazione; inoltre l’articolazione possiede un fermo scorrevole che permette l’applicazione ottimale alla testa fetale in caso di asinclitismo. A questi ultimi appartengono i forcipi di Kielland e Burton.
Il forcipe Levret è molto lungo, un perno chiude le due branche e i manici terminano ad uncino per una miglior trazione, quello di Smellie è invece molto corto e tozzo con una chiusura ad incastro.
Un’evoluzione semplice ed efficace dell’articolazione ad incastro fu progettata da Naegele. Non vi è nulla da stringere e le due branche si innestano con facilità. E’ molto usata nei forcipi tedeschi.
Kielland apportò un’ulteriore modifica all’articolazione rendendola scorrevole così da facilitare l’apposizione del forcipe nei casi di asinclitismo.
TECNICA DI APPLICAZIONE:
La paziente è posta in posizione litotomica e sedata; la vescica è svuotata con catetere di Foley e viene praticata un’ampia episiotomia medio-laterale o mediana.
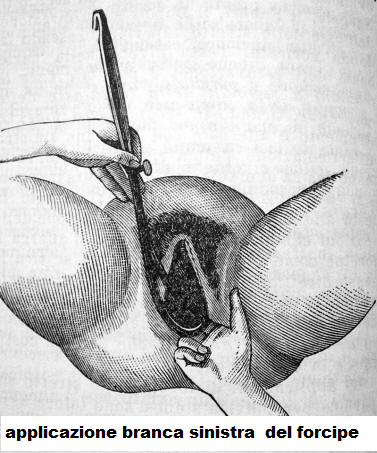
La mano sinistra impugna la branca sinistra che viene applicata al lato sinistro della pelvi  materna. La cucchiaia, mantenuta parallela al legamento inguinale destro, viene inserita tra l’estremo cefalico fetale e le dita della mano destra dell’operatore, posizionate sul lato postero-laterale sinistro della vagina a proteggere i tessuti materni dal movimento circolare che la cucchiaia compie per situarsi nel canale vaginale in posizione corretta. Viene quindi analogamente applicata la branca destra. A questo punto colletto e manici devono trovarsi su un piano orizzontale. Se una delle due branche risulta angolata o giace superiormente all’altra è possibile sospettare la presenza di asinclitismo o malposizione. Piccoli movimenti dei manici possono far scivolare le cucchiaie nella posizione corretta (4-11). L’appropriatezza dell’applicazione (bimalare o biparietale) va a questo punto controllata. I “check point” da verificare sono i seguenti:
materna. La cucchiaia, mantenuta parallela al legamento inguinale destro, viene inserita tra l’estremo cefalico fetale e le dita della mano destra dell’operatore, posizionate sul lato postero-laterale sinistro della vagina a proteggere i tessuti materni dal movimento circolare che la cucchiaia compie per situarsi nel canale vaginale in posizione corretta. Viene quindi analogamente applicata la branca destra. A questo punto colletto e manici devono trovarsi su un piano orizzontale. Se una delle due branche risulta angolata o giace superiormente all’altra è possibile sospettare la presenza di asinclitismo o malposizione. Piccoli movimenti dei manici possono far scivolare le cucchiaie nella posizione corretta (4-11). L’appropriatezza dell’applicazione (bimalare o biparietale) va a questo punto controllata. I “check point” da verificare sono i seguenti:
- Il piano del colletto e dei manici deve passare attraverso il punto di flessione dell’estremo cefalico.
- La sutura sagittale deve trovarsi sulla linea mediana delle cucchiaie.
- Le cucchiaie devono essere simmetricamente applicate al cranio fetale.
La trazione verso l’esterno ed in asse con il bacino della partoriente è esercitata dalla mano dominante e viene integrata da una pressione continua verso il basso da parte dell’altra mano (manovra di Pajot). Il vettore risultante sarà diretto lungo il piano adeguato (12-16).
La discesa deve essere continua e cominciare con la prima trazione, a meno che questa non sia impedita da difficoltà tecniche con lo strumento o da problemi nel dirigere correttamente la trazione. Se ciò non si verifica, la situazione andrà prontamente rivalutata ed esclusa la presenza di una sproporzione feto-pelvica.
Quando la testa discende a livello del pavimento pelvico ed inizia a rendersi visibile all’introito, la direzione della trazione piega verso l’alto per consentire la fuoriuscita della testa e della faccia fetale (17-25).
Indicazioni:
- Eccessivo prolungamento della seconda fase del parto
- Arresto delle contrazioni uterine in prossimità dell’espulsione del feto
- Ipercontrattilità uterina,
- Discinesia
- Sofferenza fetale acuta e Impossibilità di ricorrere a taglio cesareo di urgenza
- estrazione della testa fetale nella presentazione podalica (After-coming head in breech delivery)
Condizioni permittenti:
- dilatazione completa,
- rottura del sacco amniotico,
- rotazione occipito-anteriore completa o <45°
- testa fetale a +3-4: “midforceps”: solo in casi eccezionalmente gravi ed impossibilità di ricorrere al taglio cesareo di urgenza
- testa fetale a +2: “forcipe basso”
- testa fetale al piano perineale: forcipe “outlet”
- il forcipe “alto” non è più accettato nella moderna ostetricia
Forcipe vs. ventosa e taglio cesareo:
Il parto assistito da forcipe ha un tasso di fallimento inferiore rispetto al parto assistito da V.E., ma è associato a una maggiore incidenza di traumi del pavimento pelvico materno. Il taglio cesareo di urgenza è associato a un minor trauma fetale e neonatale rispetto all’applicazopne di forcipe, ma riduce notevolmente la possibilità di un successivo parto vaginale.
Complicanze:
- Emorragie intraventricolari: se le branche del forcipe non sono applicate in modo uniforme potrebbero causare compressione cranica con conseguente possibilità di: emorragie intraventricolari, cecità corticale, tetraparesi spastica, distonia (se interessati i nuclei della base), epilessia, ritardo mentale
- distorsioni delle ossa facciali
- lesioni vaginali di 1°, 2° e 3° grado
- lesione della membrana oculare di Descemet
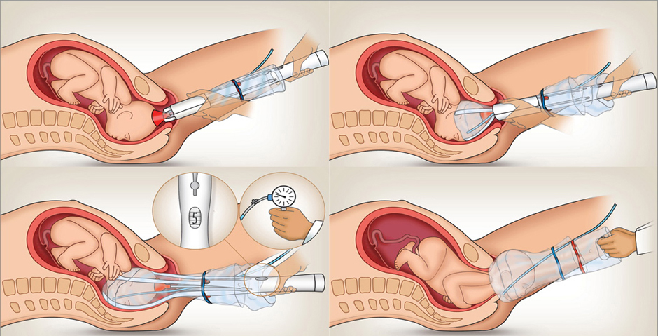
Odon device:
Deve il nome al suo inventore, Jorge Odon, un meccanico argentino che ne ebbe l’intuizione studiando un metodo per estrarre i tappi dalle bottiglie vuote. L’Odon Device, approvato dalla WHO, è costituito da una sorta di sacchetto di plastica con doppia intercapedine, collegato ad un applicatore del medesimo materiale, avvolge in maniera molto delicata la testa del feto che si presenta nel canale del parto aiutandola a scivolare più agevolmente lungo le pareti vaginali sfruttando l’effetto scorrimento delle due superfici del manicotto. La lubrificazione delle superfici facilita ulteriormente il processo di estrazione. Se necessario, una trazione può essere applicata fino a 19 kg, equivalente della forza applicata con la ventosa ostetrica (40-42).
Enjoy this exciting new issue and stay tuned for more!
We value your opinion and are receptive to comments and suggestions.
Yours faithfully,
dr. Enzo Volpicelli
References list:
- Operative vaginal delivery. ACOG practice bullettin 2000: No 17. Int J Gynecol Obstet 2001; 74: 69-76.
- Royal College of Obstetricians and Gynaecologists. Instrumental vaginal delivery. London: RCOG 2000 (Clinical Green Top Guidelines n°26).
- Parazzini F, Cortinovis I, Restelli S, Bortolus R,Tozzi L.Vaginal operative deliveries in Italy. Acta Obstet Gynecol Scand 1994; 73: 698-700.
- O’Grady JP, Pope CS, Hoffman DE. Forceps delivery. Best Pract Res Clin Obstet Gynaecol 2002; 16: 1-16.
- Baskett TF, Arulkumaran S. Assisted vaginal delivery in: Intrapartum care for the MRCOG and beyond. RCOG press 2002. London.
- Gei AF, Belfort MA. Forceps-assisted vaginal delivery. Obstet Gynecol Clin North Am 1999; 26: 345-70 Atti 216-313 7-11-2004 16:20 Pagina 312-313.
- American College of Obstetricians and Gynecologists. Committe on Obstetrics: maternal and fetal medicine. Obstetric forceps. Commette opinion no. 59.Washington, DC: ACOG, 1988.
- Chamberlain G, Steer P.Turnbull’s Obstetrics.Third edition. Churchill Livingstone 2002 London.
- Park JS, Robinson JN, Norwitz ER. Rotational forceps: should these procedures be abandoned? Seminars in Perinatology 2003; 27 (1): 112-120.
- Albers LL, Schiff M, Gorwoda JD. The lenght of active labour in normal pregnancies. Obstetrics and Gynecology 1996; 87: 355-359.
- Meticoglou SM, Manning F, Harman C, Morrison I. perinatal outcome in relation to second stage duration. AJOG 1995; 173: 906-912.
- Castro MA, Hoey SD,Towner D. Controversies in the use of vacuum extractor. Seminars in perinatology 2003; 27 (1): 46- 53.
- Cunningham F, MacDonald P, Grant N, Leveno KG, Gilstrap LI, Hankins G, et al. William’s Obstetrics, 21 ed. New York, NY: McGraw-Hill, 2001.
- Demissie K, Rhoads GG, Smulian JC, Balasubramanian BA, Gandhi K, Joseph KS, Kramer M. Operative vaginal delivery and neonatal and infant adverse outcome: population based retrospective analysis. BMJ 2004; 329: 1-6.
- Towner D, Castro MA, Eby-Wilkens E, Gilbert WM. Effect of mode of delivery in nulliparous women on neonatal intracranial injury. NEJM 1999; 341: 1709- 1714.
- Vacca A.Vacuum-assisted delivery. Best Pract Res Clin Obstet Gynaecol 2002; 16: 17-30.
- Putta LV, Spencer JP. Assisted vaginal delivery using the vacuum extractor. Am Fam Physician 2000; 62: 1316-20.
- Vacca A. Handbook of vacuum delivery in obstetric practice. 2003 Vacca research. Brisbane.
- Johanson R, Menon V. soft versus rigid vacuum extractor cups for assisted vaginal delivery. The Cochrane library, Issue 2. Oxford 200.
- Johanson RB, Menon V.Vacuum extraction versus forceps for assisted vaginal delivery. Cochrane Database Syst Rev 2000.
- Johanson RB, Heycock E, Carter J, Sultan AH. Maternal and child healt after assisted vagianl delivery: five-year follow-up of a randomised controlled study comparing forceps and ventouse. BJOG 1999; 106: 544-549.
- Wesley BD, van der Berg BJ, Reece EA.The effect of forceps delivery on cognitive development. Am J Obstet Gynecol 1993; 169: 1091-95.
- Ngan HY, Miu P, Ko L, Ma HK. Long term neurological sequelae following vacuum extractor delivery. Aust N Z J Obstet Gynaecol 1990; 30: 111-14.
- Carmody F, Grant A, Mutch L,Vacca A, Chalmers I. Follow up of babies delivered in a randomized controlled comparison of vacuum extraction and forceps delivery. Acta Obstet Gynecol Scand 1986; 65: 763-766.
- Center for devices and radiological healt. FDA Public Healt Advisory: need for caution when using vacuum assisted delivery devices. May 21, 1998. Available at http//:www.fda.gov/cdrh/fetal598html. Retrieved december 21, 1999.
- Chiswick ML, James DK. Kielland’s forceps: association with neonatal morbidity and mortality. BMJ 1979; 1: 7-9.
- Bashore RA, Phillips WH, Brinkman CR. A comparison of the morbidity of midforceps and cesarean delivery. AJOG 1990; 162: 1428-1434.
- Traub AI, Morrow RJ, Ritchie JW, Dornan KJ. A continuing use for Kielland’s forceps? BJOG 1984; 91: 894-898.
- Hinton L, Ong S, Danielian PJ. Kielland’s forceps delivery – quantification of neonatal and maternal morbidity. Int J Gynecol Obstet 2001; 74: 289-291.
- Murphy DJ, Liebling RE,Verity L. Early maternal and neonatal morbidity associated with operative delivery in second stage of labour: a cohort study. Lancet 2001; 358: 1203-1207.
- Hankins GDV, Leicht T,Van Hook J.The role of forceps rotation in maternal and neonatal injury. AJOG 1999; 180: 231-234.
- Dierker LJ, Rosen MG,Thompson K, Lynn P. Midforceps deliveries: long term oucome of infants. AJOG 1986; 154: 764-768.
- Nilsen ST. Boys born by forceps and vacuum extraction examined at 18 years of age. Acta Obstet Gynecol Scand 1984; 63: 549-554.
- Forceps delivery for non-rotational and rotational operative vaginal delivery. Best Pract Res Clin Obstet Gynaecol. 2019 Apr;56:55-68. doi: 10.1016/j.bpobgyn.2019.02.002. Epub 2019 Feb 11.PMID: 30827815 Review.
-
Instrumental delivery: clinical practice guidelines from the French College of Gynaecologists and Obstetricians. Eur J Obstet Gynecol Reprod Biol. 2011 Nov;159(1):43-8. doi: 10.1016/j.ejogrb.2011.06.043. Epub 2011 Jul 28.PMID: 21802193 Review.
-
Kielland’s forceps. From controversy to consensus? Acta Obstet Gynecol Scand. 2015 Jan;94(1):8-12. doi: 10.1111/aogs.12511. Epub 2014 Oct 20.PMID: 25233861
-
A simple model to predict the complicated operative vaginal deliveries using vacuum or forceps. Am J Obstet Gynecol. 2019 Feb;220(2):193.e1-193.e12. doi: 10.1016/j.ajog.2018.10.035. Epub 2018 Nov 1.PMID: 30391443
-
Trends in operative vaginal delivery, 2005-2013: a population-based study. BJOG. 2017 Aug;124(9):1365-1372.
- Walsh J, Murphy DJ. Operative vaginal delivery- a dying art? Recent advances in Obstetrics and Gynecology, 24. 1 Wimpole street, London W1G 0AE, UK. Royal society of medicine press Ltd.2008. P.75
- Yang, Jennifer. “Meccanico di automobile in soccorso: Inventa dispositivo per aiutare le donne a partorire” . Toronto Star . Estratto 20 nov 2013 .
- nuovo strumento a basso costo per la consegna vaginale assistita , Organizzazione Mondiale della Sanità . ACCEDE 14 Novembre 2013.
- Dispositivo , Odón dispositivo. ACCEDE 14 Novembre 2013.











1 commento
Abnormal bone growth in babies at the level of tibia can also lead to bowed legs.