Uretere: organo tubulare muscolo-membranoso a forma di “S”, pari e simmetrico, retroperitoneale, lungo 30 cm circa, del diametro interno di 3-4 cm, appiattito in senso antero-posteriore, che collega il rene con la vescica procedendo dall’alto in basso lungo la faccia mediale inferiore del rene, del muscolo grande psoas, lateralmente alle apofisi trasverse delle vertebre lombari. Penetra nel bacino a livello dell’articolazione sacro-iliaca, scavalca i vasi iliaci, passa dietro l’ovaio e si dirige lateralmente ed obliquamente in basso attraversando il cingolo pelvico per penetrare nella base del ligamento largo dove attraversa i plessi venosi uterini anteriore e posteriore, passa sotto l’arteria uterina, accanto al legamento cardinale e penetra in vescica a livello dell’angolo del trigono, in corrispondenza della spina ischiatica.
Embriologia dell’uretere: L’abbozzo dell’uretere ha origine intorno alla 4-5a settimana di gestazione dall’estremità posteriore del dotto mesonefrico di Wolf come una gemma che successivamente si allunga. Dal dotto di Wolff, oltre all’uretere, originano il rene, le gonadi, il seno uro-genitale e la cloaca.
La bozza ureterale, crescendo, si dirige cranialmente sino ad incontrare e successivamente congiungersi col mesenchima del blastema metanefrico separandosi dai dotti mesonefrici di Wolff. In questa fase l’abbozzo, divenuto uretere, procede di pari passo con  l’allungamento del corpo e con l’ascesa del rene verso la regione lombare. L’estremità superiore, allungandosi, forma una prima dilatazione ampollare che costituisce la pelvi renale primitiva. In seguito l’abbozzo si suddivide in due rami principali, che formeranno i calici maggiori. Questi, a loro volta, suddividendosi in diramazioni secondarie e terziarie costituiranno il sistema dei calici renali definitivi. È in questa fase, corrispondente allo sviluppo delle papille, che il parenchima renale inizia il processo di collegamento con la via escretrice intaccando l’estremità di ciascuna diramazione; ed è alla fine di questo processo che residuano da cinque a sette diramazioni, le quali daranno luogo ai dotti collettori. La prima secrezione e il conseguente drenaggio d’urina avvengono intorno alla 9-10a settimana e precedono la comparsa della muscolatura nell’uretere superiore intorno alla 12a settimana. L’uretere fetale cresce in lunghezza più velocementeell’ascesa del rene e assorbe questo eccesso divenendo tortuoso o assumendo delle pieghe della sua parete; queste, tuttavia, non sono ostruttive e scompaiono durante la crescita fetale che procura lo stiramento dell’uretere. Se una piega della parete diventa fissa, a seguito di aderenze dell’avventizia, può trasformarsi in una valvola congenita ostruente; come pure le aderenze esterne possono creare una stenosi congenita (1).
l’allungamento del corpo e con l’ascesa del rene verso la regione lombare. L’estremità superiore, allungandosi, forma una prima dilatazione ampollare che costituisce la pelvi renale primitiva. In seguito l’abbozzo si suddivide in due rami principali, che formeranno i calici maggiori. Questi, a loro volta, suddividendosi in diramazioni secondarie e terziarie costituiranno il sistema dei calici renali definitivi. È in questa fase, corrispondente allo sviluppo delle papille, che il parenchima renale inizia il processo di collegamento con la via escretrice intaccando l’estremità di ciascuna diramazione; ed è alla fine di questo processo che residuano da cinque a sette diramazioni, le quali daranno luogo ai dotti collettori. La prima secrezione e il conseguente drenaggio d’urina avvengono intorno alla 9-10a settimana e precedono la comparsa della muscolatura nell’uretere superiore intorno alla 12a settimana. L’uretere fetale cresce in lunghezza più velocementeell’ascesa del rene e assorbe questo eccesso divenendo tortuoso o assumendo delle pieghe della sua parete; queste, tuttavia, non sono ostruttive e scompaiono durante la crescita fetale che procura lo stiramento dell’uretere. Se una piega della parete diventa fissa, a seguito di aderenze dell’avventizia, può trasformarsi in una valvola congenita ostruente; come pure le aderenze esterne possono creare una stenosi congenita (1).
Anatomia dell’uretere: : l’uretere è un organo tubulare, appiattito in senso antero-posteriore a causa della pressione dei visceri addominali, muscolo-membranoso, contrattile, retroperitoneale, a forma di “S” per la presenza di due curvature, l’una juxtarenale convessa medialmente ed una pelvica convessa lateralmente. L’u.  collega il rene alla vescica iniziando dalla pelvi renale corrispondentemente alla IIa vertebra lombare e margine inferiore della XIIa costola, 4 cm dalla linea mediana. Ha un calibro medio di 3-4 mm che aumenta in gravidanza. Presenta restringimenti (istmi) a livello renale (colletto dell’uretere che segna la delimitazione fra bacinetto renale e uretere), al punto di ingresso pelvico (istmo iliaco) e in zona iuxta-lvescicale. Presenta due dilatazioni (fusi): La principale si presenta subito dopo il colletto ureterale ed è detta fuso lombare di Schwalbe lungo 8-9 cm con diametro interno di 9-15 mm, mentre una seconda dilatazione (fuso accessorio di Schwalbe) si ritrova dopo l’istmo iliaco. L’organo viene convenzionalmente suddiviso in tre segmenti anatomici che prendono nome dalla regione anatomica attraversata: lombare, iliaco e pelvico.
collega il rene alla vescica iniziando dalla pelvi renale corrispondentemente alla IIa vertebra lombare e margine inferiore della XIIa costola, 4 cm dalla linea mediana. Ha un calibro medio di 3-4 mm che aumenta in gravidanza. Presenta restringimenti (istmi) a livello renale (colletto dell’uretere che segna la delimitazione fra bacinetto renale e uretere), al punto di ingresso pelvico (istmo iliaco) e in zona iuxta-lvescicale. Presenta due dilatazioni (fusi): La principale si presenta subito dopo il colletto ureterale ed è detta fuso lombare di Schwalbe lungo 8-9 cm con diametro interno di 9-15 mm, mentre una seconda dilatazione (fuso accessorio di Schwalbe) si ritrova dopo l’istmo iliaco. L’organo viene convenzionalmente suddiviso in tre segmenti anatomici che prendono nome dalla regione anatomica attraversata: lombare, iliaco e pelvico.
Decorso ureterale: L’uretere è adeso alla parete posteriore del peritoneo immerso in una guaina propria. Lo spazio retroperitoneale è occupato da tessuto connettivo lasso posto tra la parete osteomuscolare e il peritoneo posteriore. Questo tessuto connettivo viene distinto in tre strati:
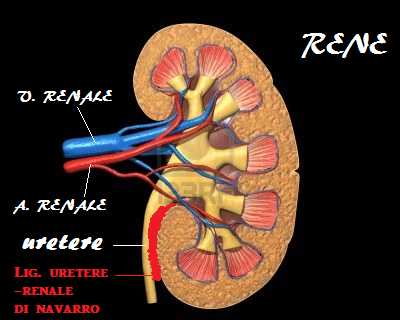 esterno, intermedio e interno; l’uretere è contenuto all’interno dello strato intermedio. Discende lungo la faccia mediale inferiore del rene al quale è unito da tralci fibrosi resistenti (lig. uretero-renale di Navarro, v. disegno). Quindi discende lungo la faccia mediale del muscolo grande psoas, con l’interposizione della fascia iliaca e di un sottile strato adiposo, ed assai vicino alle inserzioni di questo muscolo ai corpi vertebrali. L’uretere sinistro decorre lateralmente all’aorta mentre l’uretere destro decorre lateralmente alla vena cava ad una minore distanza rispetto a quella fra u. sx e aorta perchè la vena cava ha un diametro maggiore ed è più lateralizzata rispetto all’aorta. L’ingresso dell’u. nel bacino avviene a livello dell’articolazione sacro-iliaca dove l’u. Incrocia, superiormente i vasi
esterno, intermedio e interno; l’uretere è contenuto all’interno dello strato intermedio. Discende lungo la faccia mediale inferiore del rene al quale è unito da tralci fibrosi resistenti (lig. uretero-renale di Navarro, v. disegno). Quindi discende lungo la faccia mediale del muscolo grande psoas, con l’interposizione della fascia iliaca e di un sottile strato adiposo, ed assai vicino alle inserzioni di questo muscolo ai corpi vertebrali. L’uretere sinistro decorre lateralmente all’aorta mentre l’uretere destro decorre lateralmente alla vena cava ad una minore distanza rispetto a quella fra u. sx e aorta perchè la vena cava ha un diametro maggiore ed è più lateralizzata rispetto all’aorta. L’ingresso dell’u. nel bacino avviene a livello dell’articolazione sacro-iliaca dove l’u. Incrocia, superiormente i vasi  iliaci (“Luschka’s law”). In particolare l’u. dx incrocia l’iliaca esterna mentre il sinistro incrocia l’a.iliaca comune 15 mm sopra la biforcazione iliaca, a circa 3 cm dalla linea mediana; ma spesso ci sono variazioni individuali. L’uretere sollevato dai vasi iliaci è facilmente esplorabile. Proseguono paralleli lungo l’ala del sacro e sono accompagnati dai lig. sospensore dell’ovaio (infundiboli pelvici) che avvolge l’arteria e le vene ovariche e sovrastano l’uretere. Davanti all’uretere destro si trovano l’ansa terminale dell’ileo ed il suo mesentere; davanti all’u.sx troviamo il colon sigmoideo e il suo meso che forma la fossetta intersigmoidea. in questa zona gli u. sono distanti 5 cm l’uno dall’altro quindi, in corrispondenza alla spina iliaca antero-superiore divergono lateralmente (flessura marginale) per portarsi, insieme con i vasi ovarici, dietro l’ovaio dove ne delimitano posteriormente la fossa (fossetta del Waldeyer). Attraversano quindi il cingolo pelvico obliquamente portandosi lateralmente e scendendo lungo la parete dell’osso iliaco. L’uretere destro prende rapporti con il colon ascendente, il suo meso e l’appendice. All’altezza della spina ischiatica, gli ureteri sono distanti 10 cm l’uno dall’altro, penetrano nella base del legamento largo e si dirigono medialmente verso la vescica attraversando i plessi venosi uterini, che si addossano alla parete ureterale anteriore e posteriore e quindi incrociano inferiormente l’arteria uterina, che a questo punto fornisce l’a. ureterale inferiore, a 2 cm dalla parete uterina omolaterale, attraversano il ligamento cardinale di Mackenrodt a 2 cm dal collo dell’utero, sfiorano il fornice vaginale laterale, risalgono in alto e penetrano obliquamente in vescica esattamente a livello dell’angolo laterale del trigono vescicale in corrispondenza della spina ischiatica (2). L’inserzione obliqua dell’uretere all’interno della parete vescicale impedisce il reflusso urinario vescico-ureterale. La zona iuxta-vescicale dell’uretere è di importanza capitale nell’intervento di isterectomia totale, con alta incidenza di lacerazioni, stenosi, fistole ureterali e fistole vescico-vaginali.
iliaci (“Luschka’s law”). In particolare l’u. dx incrocia l’iliaca esterna mentre il sinistro incrocia l’a.iliaca comune 15 mm sopra la biforcazione iliaca, a circa 3 cm dalla linea mediana; ma spesso ci sono variazioni individuali. L’uretere sollevato dai vasi iliaci è facilmente esplorabile. Proseguono paralleli lungo l’ala del sacro e sono accompagnati dai lig. sospensore dell’ovaio (infundiboli pelvici) che avvolge l’arteria e le vene ovariche e sovrastano l’uretere. Davanti all’uretere destro si trovano l’ansa terminale dell’ileo ed il suo mesentere; davanti all’u.sx troviamo il colon sigmoideo e il suo meso che forma la fossetta intersigmoidea. in questa zona gli u. sono distanti 5 cm l’uno dall’altro quindi, in corrispondenza alla spina iliaca antero-superiore divergono lateralmente (flessura marginale) per portarsi, insieme con i vasi ovarici, dietro l’ovaio dove ne delimitano posteriormente la fossa (fossetta del Waldeyer). Attraversano quindi il cingolo pelvico obliquamente portandosi lateralmente e scendendo lungo la parete dell’osso iliaco. L’uretere destro prende rapporti con il colon ascendente, il suo meso e l’appendice. All’altezza della spina ischiatica, gli ureteri sono distanti 10 cm l’uno dall’altro, penetrano nella base del legamento largo e si dirigono medialmente verso la vescica attraversando i plessi venosi uterini, che si addossano alla parete ureterale anteriore e posteriore e quindi incrociano inferiormente l’arteria uterina, che a questo punto fornisce l’a. ureterale inferiore, a 2 cm dalla parete uterina omolaterale, attraversano il ligamento cardinale di Mackenrodt a 2 cm dal collo dell’utero, sfiorano il fornice vaginale laterale, risalgono in alto e penetrano obliquamente in vescica esattamente a livello dell’angolo laterale del trigono vescicale in corrispondenza della spina ischiatica (2). L’inserzione obliqua dell’uretere all’interno della parete vescicale impedisce il reflusso urinario vescico-ureterale. La zona iuxta-vescicale dell’uretere è di importanza capitale nell’intervento di isterectomia totale, con alta incidenza di lacerazioni, stenosi, fistole ureterali e fistole vescico-vaginali.
Il tratto intramurale dell’uretere misura 1-1.5 cm e decorre mediamente e verso il basso fino a sboccare in vescica dove determina un rilievo detto plica ureterica su cui si trova il meato ureterale. Il meato ha la forma d’una fessura lunga tra i 3 ed i 5 mm e lateralmente ad esso si trova una ripiegatura della mucosa vescicale nota coma valvola dell’uretere. Le pieghe formate dai due ureteri si congiungono tra loro medialmente formando la piega interureterica che costituisce la base del trigono vescicale (lo spazio tra le aperture dei due ureteri e l’apertura interna dell’uretra). La lunghezza totale dell’uretere è di 25-30 cm e varia in rapporto a quella del corp. Un uretere proporzionalmente più corto si riscontra nei casi di ectopia pelvica del rene. L’u. ha un lume appiattito in senso antero-posteriore a causa della pressione dei visceri addominali, un calibro di 5-6 mm, non uniforme con presenza di punti ristretti (istmi), nei quali il diametro è di 3-4 mm, alternati a tratti dilatati (fusi) del diametro anche di 8 mm. I restringimenti sono in prossimità della sua origine pielica (istmo superiore o colletto ureterale), del suo ingresso nel piccolo bacino (flessura marginale) a livello dell’incrocio con i vasi iliaci (istmo inferiore o restringimento iliaco) e nel tratto compreso nella parete vescicale (restringimento intramurale). Le pareti dell’u. si compongono di tre tuniche: mucosa, muscolare e avventizia.
- La tonaca mucosa è formata da epitelio di transizione poggiante su una lamina propria formata da tessuto connettivo denso, ricco di fibre elastiche e molto vascolarizzato. Nella sua parte più esterna, confinante con la tonaca muscolare, il connettivo diventa più lasso permettendo, così, la distensione. Talvolta sono rilevabili dei noduli linfatici
- La tonaca muscolare è composta da fibrocellule muscolari inserite in abbondante tessuto connettivo. I fascetti muscolari sono orientati in modo tale da formare due strati: uno longitudinale interno ed uno esterno circolare. Nell’ultimo terzo dell’uretere si aggiungono anche fascetti muscolari orientati longitudinalmente. La tonaca muscolare, contraendosi, dà origine a movimenti peristaltici che permettono di sospingere l’urina verso la vescica.
- La tonaca avventizia è costituita da tessuto connettivo lasso ricco di fibre elastiche. Nella sezione intramurale dell’uretere questo connettivo, che in questo caso prende il nome di guaina dell’uretere, si arricchisce di fibre muscolari longitudinali.
Irrorazione: l’uretere è ben irrorato da numerose piccole arterie che si anastomizzano tra loro per tutta la sua lung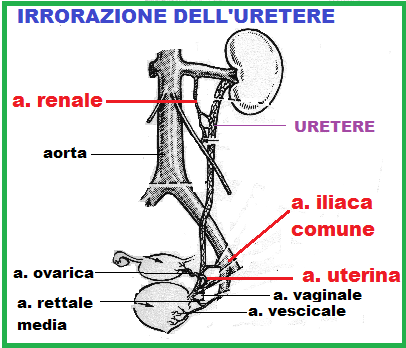 hezza a livello dell’avventizia. L’e aa. ureterali superiori derivano dalla a. renale, l’a. ureterale media deriva dall’iliaca comune mentre l’a. ureterale inferiore deriva dall’a. uterina. Altri rami secondari provengono, dall’aorta, dalle aa. ovariche, dalle aa. ipogastriche e dalle aa. vescicali. Le arterie ureterali si collocano all’esterno della guaina connettivale lassa che riveste l’organo e sono ampiamente anastomizzate fra di loro. Penetrando nella guaina, le arterie ureterali si dividono in branche ascendenti e discendenti che si anastomizzano con gli identici rami
hezza a livello dell’avventizia. L’e aa. ureterali superiori derivano dalla a. renale, l’a. ureterale media deriva dall’iliaca comune mentre l’a. ureterale inferiore deriva dall’a. uterina. Altri rami secondari provengono, dall’aorta, dalle aa. ovariche, dalle aa. ipogastriche e dalle aa. vescicali. Le arterie ureterali si collocano all’esterno della guaina connettivale lassa che riveste l’organo e sono ampiamente anastomizzate fra di loro. Penetrando nella guaina, le arterie ureterali si dividono in branche ascendenti e discendenti che si anastomizzano con gli identici rami  dei tratti superiori e inferiori; da queste branche partono rami secondari che attraversano l’avventizia e formano un plesso arterioso da cui si dipartono vasi penetranti più piccoli, che irrorano la parete. Un corrispondente sistema di venule forma le vene ureterali che drenano nella vena renale, nelle vene ovariche, nelle vene iliache, e nelle vene del plesso pelvico e del plesso venoso vescicale. Questo complesso sistema di anastomosi vascolari longitudinali consente la mobilizzazione di tratti ureterali significativi senza procurare fenomeni ischemici; a condizione, naturalmente, che venga rispettata l’avventizia.
dei tratti superiori e inferiori; da queste branche partono rami secondari che attraversano l’avventizia e formano un plesso arterioso da cui si dipartono vasi penetranti più piccoli, che irrorano la parete. Un corrispondente sistema di venule forma le vene ureterali che drenano nella vena renale, nelle vene ovariche, nelle vene iliache, e nelle vene del plesso pelvico e del plesso venoso vescicale. Questo complesso sistema di anastomosi vascolari longitudinali consente la mobilizzazione di tratti ureterali significativi senza procurare fenomeni ischemici; a condizione, naturalmente, che venga rispettata l’avventizia.
Il drenaggio linfatico è assicurato da vasi linfatici presenti nella sottomucosa e nella parete muscolare, che si riuniscono in collettori situati nell’avventizia da dove originano linfatici efferenti i quali drenano a sinistra nei linfonodi paraortici, a destra nei linfonodi paracavali e aorto-cavali; i linfatici del tratto inferiore drenano nei plessi linfonodali iliaci e otturatori.
Innervazione: i nervi formano un plesso situato nell’avventizia; esso è costituito da fibre sia effettrici che sensitive simpatiche e parasimpatiche che derivano dal plesso renale, ovarico, ipogastrico ed uterino a seconda del livello (3,4). La peristalsi ureterale è totalmente indipendente dal Sistema nervoso centrale. E’ modulata da stimoli prodotti da nodi cellulari pace-makers situati nella pelvi renale; a loro volta i pacemakers sono stimolati dalla caduta dell’urina nei calici pielici (5). Gli stimoli contrattili pervengono alle fibre muscolari ureterali attraverso le fibre nervose parasimpatiche. I fenomeni peristaltici hanno una frequenza di 1-5/minuto a seconda del flusso urinario, procedono dall’alto in basso e favoriscono il deflusso urinario. Le fibre simpatiche invece favoriscono il tono vascolare dell’uretere. Gli stimoli dolorosi producono un tipico dolore viscerale con irradiazioni ai fianchi (Manovra di Giordano positiva) e in regione inguinale; sono trasmessi attraverso le le fibre del sistema simpatico.
La peristalsi ureterale è totalmente indipendente dal Sistema nervoso centrale. E’ modulata da stimoli prodotti da nodi cellulari pace-makers situati nella pelvi renale; a loro volta i pacemakers sono stimolati dalla caduta dell’urina nei calici pielici (5). Gli stimoli contrattili pervengono alle fibre muscolari ureterali attraverso le fibre nervose parasimpatiche. I fenomeni peristaltici hanno una frequenza di 1-5/minuto a seconda del flusso urinario, procedono dall’alto in basso e favoriscono il deflusso urinario. Le fibre simpatiche invece favoriscono il tono vascolare dell’uretere. Gli stimoli dolorosi producono un tipico dolore viscerale con irradiazioni ai fianchi (Manovra di Giordano positiva) e in regione inguinale; sono trasmessi attraverso le le fibre del sistema simpatico.
References:
- Zanoschi Ch,; “Ureterelui pelvin la femeie”. Jurnalul de Chirurgie, lasi,2005,1,1 (ISSN 1584-9341)
- L. Testut e A. Latarjet: Trattato di Anatomia Umana”. 1966;VI:83-108. UTET Ediz.
- Kahle, Leonhardt, Platzer. Anatomia Umana. Atlante Tascabile; Casa Editrice Ambrosiana
- Balboni, Motta. Anatomia Umana; Edi-Ermes
- S Boyarsky, and P Labay: “Ureteral Motility”. Annual Review of Medicine; 1969; 20: 383-394.
Queste pagine fanno parte del sito fertilitycenter.it in internet da marzo 2011. I testi, le tabelle, i disegni e le immagini pubblicati in queste pagine sono coperte da copyright ma a disposizione di tutti per copia e riproduzione purchè venga citata la fonte con Link al sito www.fertilitycenter.it, Ringrazio i lettori per la loro cortese attenzione e li prego di voler comunicare le loro osservazioni e consigli su eventuali errori o esposizioni incomplete.
Enzo Volpicelli.




2 commenti
It’s really a cool and helpful piece of information. I am satisfied that you simply shared this helpful info with
us. Please stay us up too date like this. Thanks for sharing.
Wonderful beat ! I wish to aoprentice even aas you amend ylur
web site, how can i subscribe for a blog site? Thhe account helped me a applicable deal.
I have been a little bit familiar of this your broadcast offered brilliant
transparent idea