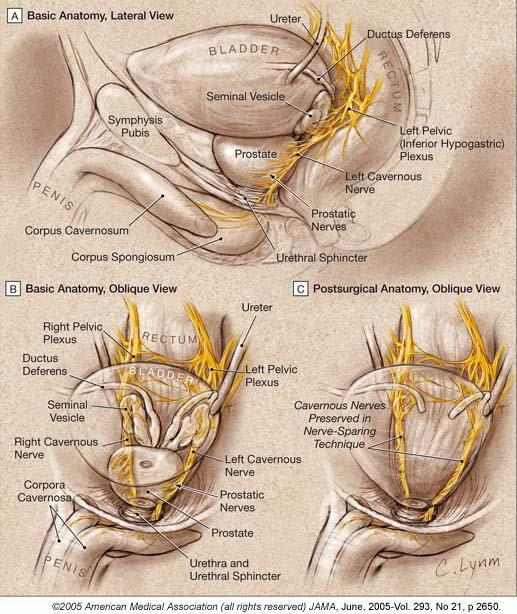
La prostata è un organo ghiandolare, impari e mediano, situato nella piccola pelvi fra la base vescicale ed il diaframma urogenitale, dietro la sinfisi pubica e davanti all’ampolla rettale. È attraversata a pieno spessore dalla prima porzione dell’uretra (uretra prostatica) dove riversa il proprio secreto durante l’eiaculazione. Ha forma a castagna con base superiore e apice inferiore. Dal punto di vista istologico è formata da ghiandole tubulo-alveolari (otricolari) ramificate che per la loro posizione rispetto all’uretra e ai dotti eiaculatori, possono essere raggruppate in un lobo anteriore, lobo medio e due lobi laterali. 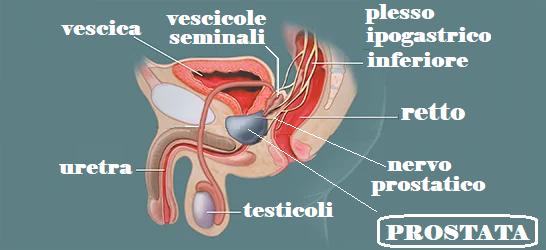
Irrorazione prostatica: La prostata riceve il flusso sanguigno arterioso dall’arteria vescicale inferiore che, dopo aver fornito piccoli rami alla porzione inferiore e posteriore delle vescicole seminali, alla base della vescica e alla prostata, termina con due voluminosi gruppi di vasi prostatici: gli uretrali e i capsulari. I vasi uretrali entrano nella prostata a livello della giunzione vescico-prostatica posterolaterale, assicurando l’apporto arterioso al collo vescicale e alla porzione periuretrale della ghiandola. I rami capsulari decorrono lungo la parete pelvica, nella fascia pelvica laterale, in posizione posterolaterale rispetto alla prostata, danno rami che decorrono centralmente e dorsalmente per irrorare la porzione periferica della ghiandola. I vasi capsulari terminano con un piccolo plesso che irrora il pavimento pelvico. I vasi capsulari, sia arteriosi che venosi rappresentano un repere macroscopico per l’identificazione dei microscopici rami del plesso pelvico che innervano i corpi cavernosi. Le vene prostatiche di deflusso costituiscono il plesso di Santorini. La vena dorsale profonda fuoriesce dal pene sotto la fascia di Buck tra i corpi cavernosi e penetra nel diaframma urogenitale, dividendosi in tre rami principali: il ramo superficiale e i due rami, destro e sinistro, che formano i plessi laterali. Il ramo superficiale, che decorre tra i legamenti puboprostatici, è situato in posizione mediana al di sopra del collo vescicale e della prostata; precocemente visibile negli interventi per via retropubica, possiede rami comunicanti sia con la parte superiore della vescica che con la fascia endopelvica. Questo ramo superficiale si trova al di fuori della fascia pelvica. Il tronco comune e i plessi venosi laterali sono coperti e avvolti dalle fasce prostatica ed endopelvica. I plessi venosi laterali decorrono posterolateralmente e sono in libera comunicazione con il plesso pudendo, otturatorio e vescicale. Piccoli rami a lato dei legamenti puboprostatici penetrano frequentemente nella parete della muscolatura pelvica. Questi plessi sono in collegamento con altri sistemi venosi così da formare la vena vescicale inferiore, affluente della vena iliaca interna. La maggior parte dell’irrorazione dei corpi cavernosi deriva dall’arteria pudenda interna. Bisogna ricordare che le arterie pudende possono originare dall’arteria otturatoria, vescicale inferiore e vescicale superiore e, dato che questi rami aberranti decorrono lungo la porzione inferiore della vescica e sulla superficie antero-laterale della prostata, possono essere sezionati durante una prostatectomia radicale. L’interruzione di questi vasi può compromettere il flusso arterioso al pene, specialmente nei pazienti anziani con flusso ematico penieno ai limiti inferiori della norma.
I nervi per la prostata decorrono al di fuori della capsula prostatica e della fascia del Denonvilliers, fino al punto d’ingresso nella prostata, ove perforano la capsula. I rami per l’uretra membranosa e per i corpi cavernosi decorrono anch’essi al di fuori della capsula prostatica dorso-lateralmente, nella fascia pelvica laterale, tra prostata e retto. I fasci neurovascolari sono localizzati nella fascia pelvica laterale tra la fascia prostatica e la fascia dell’elevatore. A livello dell’uretra membranosa decorrono alle ore 3 e 9. Dopo aver perforato il diaframma urogenitale, passano dietro l’arteria ed il nervo dorsale del pene prima di entrare nei corpi cavernosi. Sebbene le dimensioni di questi nervi siano microscopiche, la loro localizzazione può essere individuata durante l’intervento utilizzando come reperi i vasi capsulari. Per questo motivo queste strutture vengono indicate con il nome di banderelle neurovascolari (BNV).
Dotti eiaculatori
I dotti eiaculatori si trovano all’interno della prostata e sono formati dall’unione dei dotti deferenti con le vescichette seminali; essi confluiscono poi nell’uretra prostatica e peniena.
Ghiandole di Cowper
Queste ghiandole si trovano sotto la prostata, ai lati dell’uretra, durante la fase di eccitazione sessuale, secernono una piccola quantità di liquido che partecipa a neutralizzare l’ambiente acido uretrale, permettendo agli spermatozoi eiaculati di vivere più a lungo.