Ultimo aggiornamento 2022-03-16 20:15:05
L’insulino-resistenza è un difetto metabolico per cui si verifica una diminuita sensibilità dei tessuti ed organi target all’azione dell’insulina a causa della mancata fosforilazione recettoriale.
Eziologia – Le cause dell’insulino-resistenza sono diverse, generalmente derivano da una combinazione di diversi fattori: predisposizione familiare, depressa funzionalità delle cellule ß del pancreas, HCV, alcoolismo, cirrosi epatica, iperglicemia-iperinsulinemia, alimentazione scorretta e sedentarietà.
Fisiopatologia – I meccanismi di insulino-resistenza consistono in alterazione del binding tra insulina e il suo recettore e/o alterazioni nella trasmissione del messaggio all’interno della cellula target a causa della mancata fosforilazione recettoriale.
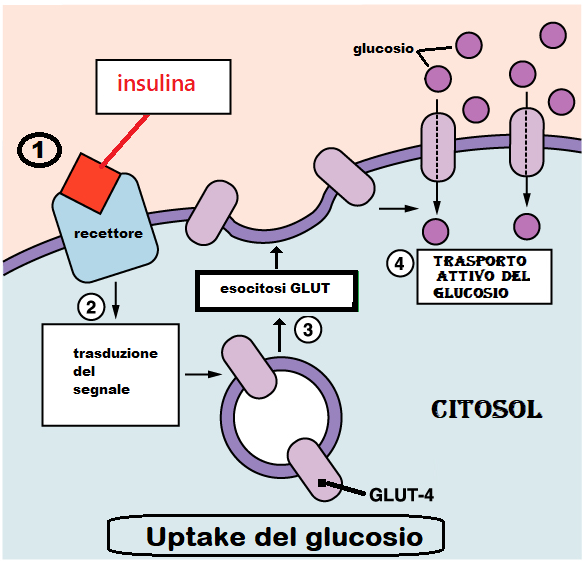
La funzione principale dell’insulina è quella di consentire il passaggio del glucosio dal sangue alle cellule bersaglio. Per esplicare tale azione l’insulina deve legarsi ai propri specifici recettori. Il legame recettori-insulina crea un messaggio che induce l’esocitosi dei trasportatori di glucosio (GLUT) che dal citosol si affacciano sulla membrana cellulare, inglobano le molecole di glucosio e lo trasportano all’interno del citoplasma (“trasporto attivo”). l’insulino-resistenza è determinata dalle alterazioni di uno o più di questi 4 meccanismi di uptake del glucosio.
Non tutte le cellule corporee necessitano di insulina e GLUT per assorbire il glucosio; per esempio cuore e cervello sono provviste di “diffusione facilitata”. Per molti altri tessuti invece l’ormone è essenziale per l’uptake del glucosio e vengono definiti “insulino-dipendenti”. Tra questi ultimi ricordiamo il tessuto muscolare, il tessuto adiposo e il fegato, che da soli rappresentano circa il 60% della massa corporea.
Il tessuto muscolare rappresenta la sede più importante dell’insulino-resistenza periferica; tuttavia durante l’attività fisica questo tessuto perde la sua dipendenza dall’insulina ed il glucosio riesce ad entrare nelle cellule muscolari anche in presenza di attività insulinica particolarmente bassa acquisendo la cosiddetta “diffusione facilitata” .
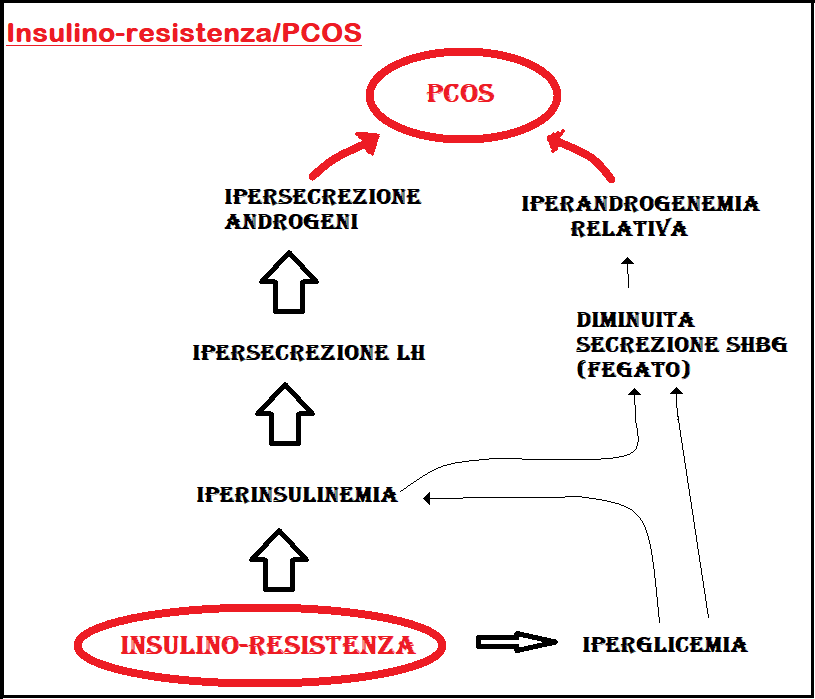
In risposta all’insulino-resistenza, l’organismo mette in atto un meccanismo compensatorio basato sull’aumentata secrezione di insulina (iperinsulinemia compensatoria). Quest’ultima, nelle fasi iniziali è in grado di mantenere la glicemia a livelli normali ma perdurando lo stato di resistenza, le cellule ß pancreatiche non riescono più a sintetizzare ulteriori quantità di insulina e vanno incontro ad esaurimento funzionale con ipoinsulinemia finale e diabete mellito tipo II.
Inoltre lo stato di insulino-resistenza produce notevoli alterazioni metaboliche ed endocrine a livello sistemico.
- aumento dell’idrolisi dei trigliceridi a livello del tessuto adiposo, con aumento degli acidi grassi liberi (NEFA, Not Esterified Fatty Acids ) nel plasma (v.n. 11-23 mg/dl);
- una diminuzione dell’uptake di glucosio a livello muscolare, con conseguente diminuzione dei depositi di glicogeno; alterazioni del metabolismo aerobico e anaerobico del glucosio a livello muscolare (intolleranza al glucosio).
- neoglucogenesi epatica aumentata anche in risposta all’aumentata concentrazione degli acidi grassi (NEFA) nel sangue
- iperinsulinemia compensatoria iniziale: che deprime l’espressione dei recettori insulinici e nel lungo periodo conduce le ß-cellule ad esaurimento funzionale come già detto.
- Diabete mellito di tipo II: è il risultato finale dell’IR.
- Ipertono e ipersecrezione di LH e conseguente iperandrogenemia e PCOS
DIAGNOSTICA
Sintomatologia: L’insulino-resistenza si può manifestare con sintomi anche piuttosto comuni, come: sonnolenza e stanchezza non giustificate, difficoltà di concentrazione, maggiore appetito e aumento di peso (soprattutto a livello addominale). Alla base di queste manifestazioni vi è un’alterazione della funzionalità metabolica delle cellule, con:
- Liberazione di acidi grassi liberi (NEFA) dal tessuto adiposo e aumento dei loro livelli nel circolo sanguigno
- Diminuzione della captazione di glucosio a livello muscolare, con conseguente riduzione delle riserve di glicogeno
- Maggiore cessione di glucosio da parte del fegato, con aumento della glicemia a digiuno.
Diagnostica di laboratorio:
- incremento delle concentrazioni sieriche di insulina e/o di glucosio
- incremento dei livelli ematici di acidi grassi liberi (NEFA)
- conseguente incremento della secrezione epatica di trigliceridi, del colesterolo LDL e la riduzione del colesterolo HDL.
TERAPIA:
- Dieta normo-ipocalorica, esercizio fisico aerobico quotidiano. L’esercizio fisico permette al tessuto muscolare di acquisire un uptake facilitato del glucosio come avviene per il tessuto cerebrale e cardiaco. In tal modo viene bipassato l’eventuale disfunzione dovuta all’insulino-resistenza. E tutto ciò indipendentemente dalla perdita di peso.
- Metformina: induce un aumento della sensibilizzazione recettoriale all’insulina.