La chirurgia laparoscopica richiede piccole incisioni nell’addome (solitamente tre) attraverso le quali è possibile eseguire gli interventi. La prima di queste incisioni è effettuata nell’ombelico oppure lateralmente all’ombelico a circa 2 cm di distanza.. Un trocar da 10 mm e quindi un laparoscopio è introdotto attraverso questa incisione e collegato a una piccola videocamera. L’immagine viene così visualizzata su uno schermo televisivo situato in sala operatoria. Muovendo il laparoscopia all’interno della cavità pelvica, è possibile ottenere un ingrandimento di 6x.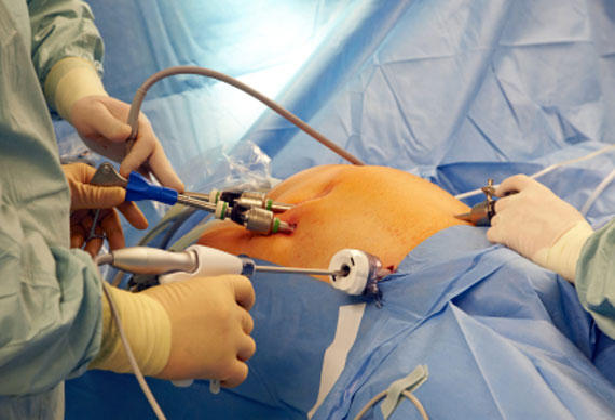
Dopo l’inserimento del laparoscopio vengono eseguite altre due piccole incisioni sull’addome in zona annessiale bilateralmente e, se necessario, una terza incisione in zona sovrapubica lungo la linea mediana. Attraverso queste ultime incisioni possono essere trocar da 5 mm e quindi gli strumenti ancillari come (manipolatore, elettrodi, laser e suture).
LPS con una sola porta (laparoendoscopic single-site surgery, LESS).: si utilizza una sola porta di accesso sia per l’introduzione del laparoscopio che degli strumenti ancillari: Questo aiuta a ridurre il trauma chirurgico che gioca un ruolo importante nel dolore e nelle aderenze postoperatorie ed elimina anche la necessità di un assistente però induce la perdita del sistema di triangolazione e minore manovrabilità con aumento delle difficoltà tecniche (28,29).
Controindicazioni alla LPS: Una possibile controindicazione alla via percelioscopica può essere rappresentata dalla presenza di cicatrici laparotomiche che potrebbero rappresentare un rischio di perforazione intestinale al momento della penetrazione con il trocar. Per rimediare a tale rischio è stata proposta la tecnica della “open laparoscopy” o “celioscopia a cielo aperto” che consiste nell’effettuare una piccola incisione laparotomica sovra-pubica (proposta nel 1978 da Nahmanovici, Racinet e Salvat) o sotto-ombelicale (Hasson), e successivamente introdurre il trocar e le ottiche.
Complicazioni LPS:
- mortalità 0,1- 0,02‰ (dovuta alle complicanze, soprattutto anestesiologiche);
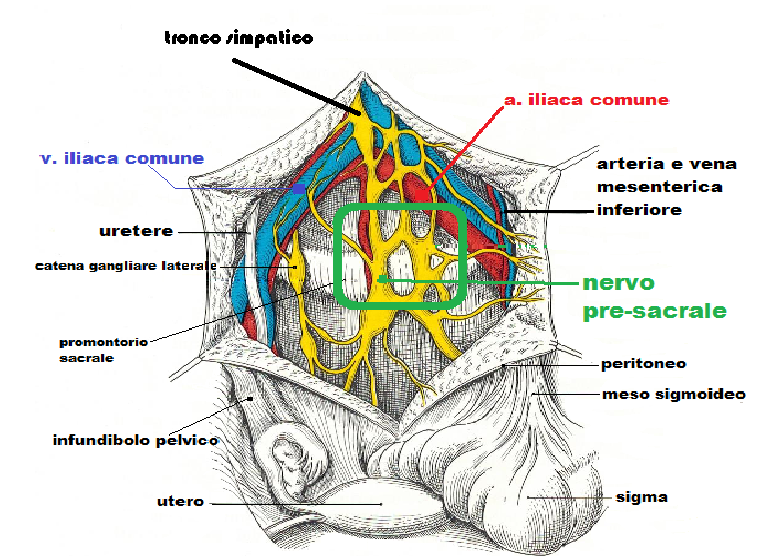
- emorragie per lacerazioni di aorta, vena cava, arterie e vene iliache comuni, aa. e vv. mesenteriche superiori ed epigastriche inferiori ad opera dell’ago di Verres o del trocar.
- perforazioni intestinali: la perforazione gastrica provocata dall’ago di Verres è stimata intorno al 2/‰. Le perforazioni intestinali si verificano con una percentuale del 3-6/‰. La diagnosi può essere misconosciuta con gravi conseguenze (53).
- ustioni: 1,8‰ da attribuire al’uso della corrente monopolare. Con la conversione alla corrente bipolare le ustioni non sono completamente scomparse ma drasticamente ridotte (51)
- lesioni ureterali e vescicali (51-53).
Vantaggi: la tecnica è semplice, rapida, di buona riuscita estetica e non richiede una lunga degenza. I vantaggi della chirurgia laparoscopica rispetto alla laparotomica sono indiscutibili: minor dolore post operatorio, ricovero più breve e confortevole, decorso tanto ridotto quanto migliore, e anche minor costo per la sanità pubblica. La maggior parte delle pazienti sottoposte a intervento laparoscopica sono dimesse lo stesso giorno, solo una piccola parte rimane una notte in ospedale. Il ritorno alle normali attività in seguito a laparoscopia avviene dalle 3 alle 5 settimane prima rispetto allo stesso intervento eseguito per via laparotomica.
La LPS, se effettuata entro la 8–9a settimana di gravidanza, permette di risparmiare la tuba interessata con un ripristino della funzionalità in una gran parte dei casi (1-4).
Tecnica chirurgica lps per la gravidanza tubarica:
- Si incide per 1-2 cm la tuba nel punto di inserzione della GEU;
- si aspira il contenuto gravidico, si lava abbondantemente.
- La breccia tubarica viene lasciata aperta.
- Un microtubulo di drenaggio viene introdotto dall’estremità fimbrica e la punta è spinta fino ad 1 cm oltre la sede di incisione mentre l’estremità distale del cateterino viene tirato all’esterno con una pinza da 3 cm e fissata con un punto di sutura esternamente sulla cute; verrà rimosso dopo 3 giorni.
Nei casi in cui la tuba sede della gravidanza risulti marcatamente danneggiata dalla gravidanza stessa è opportuno effettuare la salpingectomia.
Gravidanza ovarica: La gravidanza ovarica (OP) comprende lo 0,15% di tutte le gravidanze e l’1% al 3% delle gestazioni ectopiche. Anche in questo caso si aspira il contenuto gravidico, si lava abbondantemente e si cauterizzano gli eventuali focolai emorragici.

- Melis G.B. et al.: Laparotomia e laparoscopia nel trattamento chirurgico della gravidanza ectopica: confronto della efficacia, tollerabilità e ripercussioni sulla fertilità futura. Atti SIGO Congresso di Grado Giugno 1997, pagg. 93-100.
- Bulfoni G, Marconi AM, Berlanda N, Faina S, Tuberi LE, Pardi G: “La gravidanza ectopica: incidenza e terapia”. Gynecoaogoi 2002;3:21-25.
- Polizzari G, Losa G, Ferdico M, Gaiani F, Barbato M: “Interstitial pregnancy: medical and endoscopic treatment. A case report”. It J Gynaecol Obstet; 2002;14,4:129-130.
- Letchworth AT, Kane JL, Noble AD. Laparoscopy or laparotomy for sterilization of women. Obstet Gynecol 1980;56(1):119–121.
- Meyer JH, King TM. Advances in Female Sterilisation Techniques.Hagerstown, Maryland, 1976. journal 1976;1:Advances in Female Sterilisation Techniques. Hagerstown, Maryland, 1976. Harper & Row, publishers.
- Sitompul H, Lun KC, Lumbanraja M, Kaban RM, Albar E, Siman-juntak P, Hanafiah MJ. Comparison of three types of tubal sterilisation: the Medan experience. Contraception 1984;29(1):55–63.
- Bauman H., Jaeger P. and Huch A.: “Ureteral injury after laparoscopic tubal sterilization by bipolar elettrocoagulation”. Obstet, Gynecol., 1988;71:483-485.
- Siedhoff MT, Wheeler SB, Rutstein SE, et al: “Laparoscopic Hysterectomy With Morcellation vs Abdominal Hysterectomy for Presumed Fibroid Tumors in Premenopausal Women: A Decision Analysis”. Am J Obstet Gynecol. 2015;212:591.e1-8
- Wu JM, Wechter ME, Geller EJ, Nguyen TV, Visco AG. Hysterectomy rates in the United States, 2003. Obstet Gynecol. 2007;110:1091-1095.
- Updated Laparoscopic Uterine Power Morcellation in Hysterectomy and Myomectomy: FDA Safety Communication. November 24, 2014.
- Nieboer TE, Johnson N, Lethaby A, et al. Surgical approach to hysterectomy for benign gynaecological disease. Cochrane Database Syst Rev 2009; :CD003677.
- Yuan Ch-Ch. Laparoscopic uterosacral nerve ablation and chronic pelvic pain. J Chin Med Assoc. 2006;69(3):101–103. doi: 10.1016/S1726-4901(09)70185-6.
- Juang CM, Yen MS, Horng HC, Cheng CY, Yu HC, Chang CM. Treatment of primary deep dyspareunia with laparoscopic uterosacral nerve ablation procedure: a pilot study. J Chin Med Assoc. 2006;69:110–114. doi: 10.1016/S1726-4901(09)70187-X.
- National institute for health and clinical excellence: interventional procedure overview of laparoscopic uterine nerve ablation (LUNA) for chronic pelvic pain. February 2007.
- Proctor ML, Latthe PM, Farquhar CM, Khan KS, and Johnson NP: Surgical interruption of pelvic nerve pathways for primary and secondary dysmenorrhea Cochrane Database of Systematic Reviews 2007 Issue 3 Copyright © 2007 The Cochrane Collaboration. Published by Wiley
- Davis GD. Uterine prolapse after laparoscopic uterosacral transection in nulliparous airborne trainees. J Reprod Med. 1996;41:279–282.
- Daniels J, Gray R, Hills RK, Latthe P, Buckley L, Gupta J, Selman T, Adey E, Xiong T, Champaneria R, Lilford R, Khan KS, LUNA Trial Collaboration Laparoscopic uterosacral nerve ablation for alleviating chronic pelvic pain: a randomized controlled trial. JAMA. 2009;302(9):955–961.
- Xiong T, Daniels J, Middleton L, Champaneria R, Khan KS, Gray R, Johnson N, Lichten EM, Sutton C, Jones KD, Chen FP, Vercellini P, Aimi G, Lui WM (2007) International LUNA IPD Meta-analysis Collaborative Group: meta-analysis using individual patient data from randomised trials to assess the effectiveness of laparoscopic uterosacral nerve ablation in the treatment of chronic pelvic pain: a proposed protocol. BJOG. Dec;114(12):1580,
- Palomba S, Russo T, Falbo A. Laparoscopic uterine nerve ablation versus vaginal uterosacral ligament resection in postmenopausal women with intractable midline chronic pelvic pain: a randomized study. Eur J Obstet Gynaecol. 2006;129:84–91. doi: 10.1016/j.ejogrb.2005.12.007.
- Wilson ML, Farquhar CM, Sinclair OJ, Johnson NP (2000) Surgical interruption of pelvic nerve pathways for primary and secondary dysmenorrhea. [Review] [6 refs]. Cochrane Database Syst Rev.: (2000) CD001896
- Stones, RW, Mountfield, J (2000) Interventions for treating chronic pelvic pain in women. [update of Cochrane Database Syst Rev. ;(2): CD000387 ; 10796713.]. [Review] [15 refs]. Cochrane Database Syst Rev. p. CD000387
- Proctor ML, Latthe PM, Farquhar CM (2005) Surgical interruption of pelvic nerve pathways for primary and secondary dysmenorrhea. Cochrane Database of Systematic Reviews Issue 4: CD001896
- Vercellini P, Aimi G, Busacca M, Apolone G, Uglietti A, Crosignani PG. Laparoscopic uterosacral ligament resection for dysmenorrhea associated with endometriosis: results of a randomized, controlled trial. Fertil Steril. 2003;80:310–319. doi: 10.1016/S0015-0282(03)00613-7.
- Hammoud A, Gago LA, Diamond MP. Adhesions in patients with chronic pelvic pain: a role for adhesiolysis? Fertil Steril. 2004;82:1483–1491. doi: 10.1016/j.fertnstert.2004.07.948.
- Johnson NP, Farquhar CM, Crossley S, Yu Y, Peperstraten AM, Sprecher M, Suckling J. A double-blind randomized controlled trial of laparoscopic uterine nerve ablation for women with chronic pelvic pain. BJOG. 2004;111:950–959. doi: 10.1111/j.1471-0528.2004.00233.x.
- The LUNA Trial Collaboration: a randomized controlled trial to assess the efficacy of laparoscopic uterosacral nerve ablation (LUNA) in the treatment of chronic pelvic pain: the trial protocol. BMC Womens Health. 2003 3:6. Published online 2003 December 8. doi:10.1186/1472-6874-3-6
- Hebbar S, Chawla C. Role of laparoscopy in evaluation of chronic pelvic pain. J Min Access Surg. 2005;1(issue 3):116–120. doi: 10.4103/0972-9941.18995.
- Laparoendoscopic single-site surgery (LESS) in gynecology: a multi-institutional evaluation. Amanda NicklesFader LuisRojas-Espaillat OkechukwuIbeanu Francis C.Grumbine Pedro F.Escobar. Am J Obst Gynecol 2010;203,5:501e1-ee6
- Laparoendoscopic single-site surgery (LESS) in gynecologic oncology: Technique and initial report. Amanda NicklesFade rPedro F.Escobar- Gynecologic Oncology. Volume 114, Issue 2, August 2009, Pages 157-161