Ultimo aggiornamento 2020-05-20 23:35:34
La colpoperineoplastica è un Intervento di chirurgia ginecologica che ha lo scopo di ripristinare le condizioni anatomiche normali a livello del retto e del perineo e ciò viene ottenuto da affondamento dell’ernia rettale, riparazione della fascia retto-vaginale interrotta, rimessa in tensione della fionda dei muscoli elevatori dell’ano e riparazione del centro tendineo del perineo. Spesso occorre procedere anche a colporrafia anteriore ed eventuale apposizione di sling uretrale per la presenza di cistocele.
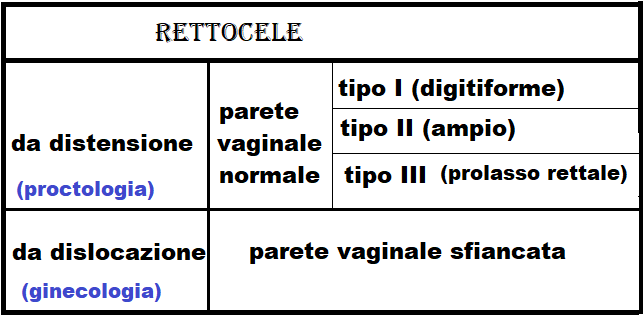
Rettocele: erniazione della parete anteriore rettale sulla parete posteriore della vagina. Si differenzia in rettocele da distensione e rettocele da dislocazione. Il rettocele da distensione è classificato in tre gradi: tipo I digitiforme, tipo II ampio (Douglas profondo) e tipo III con intussescezione o prolasso e/o prolasso rettale mentre la parete vaginale è in posizione normale. Il rettocele da dislocazione si ha quando la parete posteriore vaginale sfiancata trascina con sè la parete anteriore del retto.
Il rettocele da dislocazione è una patologia di frequente riscontro nelle multipare, nell’80% dei casi è asintomatico, ma talora la tasca rettocelica può creare disturbi nei rapporti sessuali con dispareunia o più spesso vaginismo. Talora può alterare la dinamica della defecazione poiché sequestra in fase espulsiva il bolo fecale creando una Sindrome da defecazione ostruita con una sintomatologia che comprende prolungato ponzamento in fase espulsiva, sensazione di incompleta evacuazione e necessità di clisterizzazione, tenesmo, incontinenza ai gas e/o alle feci, dolore, fastidio, prurito anale; no stipsi cronica.
A seconda della sede rispetto alla parete vaginale posteriore si distinguono rettoceli alti, medi e bassi. Il rettocele alto è associato a prolasso genitale, quello medio è dovuto a diastasi dei mm. elevatori dell’ano mentre il rettocele basso si osserva in caso di sfiancamento perineale e spesso è conseguenza di una episiotomia non ben riparata (1).
Il rettocele da dislocazione è di interesse ginecologico mentre il rettocele da distensione e il prolasso della mucosa rettale interessa il chirurgo proctologo e prevede la rimozione della mucosa rettale ridondante mediante intervento di STARR (Stapled Trans Anal Rectal Resection) o PROLASSECTOMIA CON STAPLER (Tecnica di Longo). L’intervento di STARR consiste in una resezione del retto a tutto spessore eseguita per via transanale mediante l’utilizzo di un apposite cucitrice meccanica (Stapler) circolare che contemporaneamente taglia e cuce un anello di tessuto mucoso rettale.
TERAPIA MEDICA: in caso di sintomatologia modesta o assente è doveroso tentare una terapia medica per 2-3 mesi per cercare di evitare l’intervento chirurgico. La terapia medica prevede l’assunzione di cibi ad alto contenuto di fibre (30-50 gr/die), acqua (>2 litri/die) e attività fisica.
COLPOPERINEOPLASTICA – TECNICA CHIRURGICA
(in caso di rettocele da dislocazione per sfiancamento della parete vaginale/diastasi degli elevatori/sfiancamento perineale)
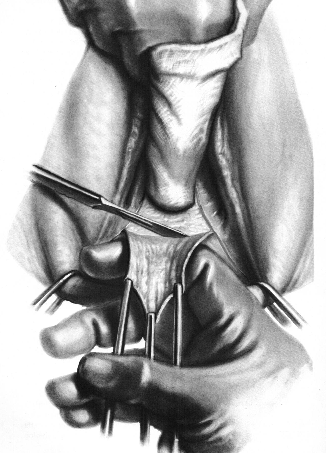
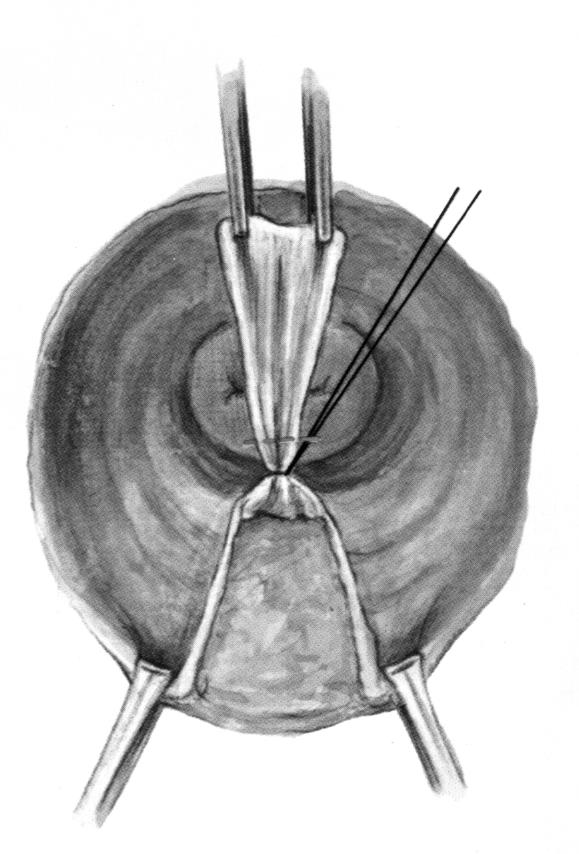
1. Triangolo di cruentazione di Hegar
In corrispondenza della parete vaginale posteriore si pratica una incisione triangolare con apice in alto (triangolo di cruentazione di Hegar) le cui dimensioni dipendono dall’entità del prolasso, tenendo conto anche dell’escissione eventualmente già praticata per correggere il cistocele. Quanto più grande è il prolasso, tanto più alto deve arrivare il vertice del triangolo di cruentazione che in ogni caso deve superare il margine superiore del rettocele; a volte addirittura occorre arrivare fino al fornice posteriore. I bordi laterali dell’incisione devono riunirsi senza tensioni, per evitare una stenosi dell’aditus vulvare.
 La parete vaginale anteriore e la portio sono respinte in alto con una valva vaginale di Breisky ricoperta da garza umida. Sulla commessura posteriore si applicano due pinze di Allis, situate alle ore 5 e alle ore 7. Un’altra pinza (o un punto di riferimento) va collocata sulla linea mediana della parete vaginale posteriore come limite superiore del triangolo di cruentazione.
La parete vaginale anteriore e la portio sono respinte in alto con una valva vaginale di Breisky ricoperta da garza umida. Sulla commessura posteriore si applicano due pinze di Allis, situate alle ore 5 e alle ore 7. Un’altra pinza (o un punto di riferimento) va collocata sulla linea mediana della parete vaginale posteriore come limite superiore del triangolo di cruentazione.
Tirando in basso e all’esterno le Allis laterali e in alto la pinza superiore nella parete vaginale posteriore si mette in tensione un campo triangolare (Triangolo di Hegar) ai limiti del quale si incide la mucosa vaginale.
Scollamento della mucosa vaginale – Si incide in primo momento solo la mucosa vaginale; la fascia vagino-rettale va lasciata a protezione del retto sulla faccia anteriore di quest’ultimo. Il distacco della parete vaginale va fatto sempre in via acuta con il bisturi o forbici. Lo scollamento per via smussa col dito può condurre in un piano sbagliato per cui si può sfondare la fascia vaginale e il retto.
Si può iniziare dall’alto in basso, dal basso in alto o in direzione latero-mediale.
Nel primo caso, l’operatore afferra la pinza mediana e l’attira in basso mentre un assistente tende in alto la parete vaginale facendo pressione con un dito ricoperto di garza. In tal modo è facile incidere con il bisturi la mucosa e lo strato muscolare sottostante fino alla commessura posteriore.
L’attacco laterale prevede che l’assistente di destra tira in basso e a destra la pinza di destra mentre l’assistente di sinistra tira in alto e a sinistra la pinza superiore; l’incisione va condotta tra la pinza mediana, cioè quella posta posta in alto, e l’Allis posta alle ore 7. Per incidere in modo analogo dal lato sinistro l’assistente di sinistra tira in basso e a sinistra la pinza sinistra e l’assistente di destra tira in alto e a destra quella mediana: si tende così la parte sinistra della parete vaginale posteriore, che viene incisa da pinza a pinza.
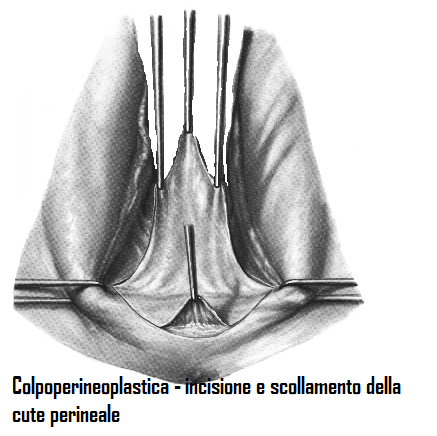 Dopo lo scollamento della mucosa vaginale, si deve escindere ad arco la cute del perineo. A questo scopo il lembo di mucosa vaginale scollato é tirato in alto dall’assistente di destra con la mano sinistra; facendo presa sulle pinze mentre sulle due pinze laterali, poste ai limiti della commessura posteriore, si esercita una trazione esattamente orizzontale, che mette in tensione la cute del perineo.
Dopo lo scollamento della mucosa vaginale, si deve escindere ad arco la cute del perineo. A questo scopo il lembo di mucosa vaginale scollato é tirato in alto dall’assistente di destra con la mano sinistra; facendo presa sulle pinze mentre sulle due pinze laterali, poste ai limiti della commessura posteriore, si esercita una trazione esattamente orizzontale, che mette in tensione la cute del perineo.
L’incisione della cute perineale si comincia dalla pinza di destra, passa ad arco davanti all’ano e termina alla pinza di sinistra (viceversa se l’operatore è mancino). Quindi il lembo cutaneo è preso dall’operatore nel suo punto centrale, più basso, con una pinza chirurgica e scollato con il bisturi.
************************************************************************************
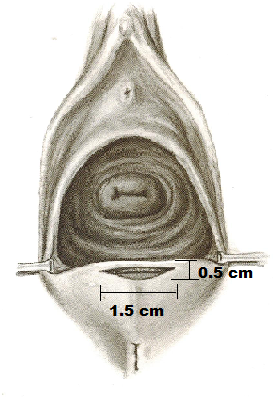
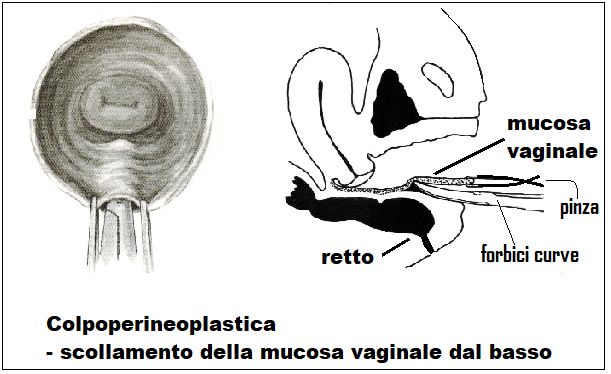
Scollamento della mucosa vaginale dal basso: con il bisturi si scolpisce una area semilunare larga 1.5 cm e alta 0.5 cm nella zona di transizione fra mucosa vaginale e cute perineale.
Con 2 pinze di Pean o Allis afferriamo il margine libero della parete vaginale e la tendiamo in alto. Utilizzando forbici di McIndoe (o Mayo) e mediante divaricazione delle stesse scaviamo un tunnel fra la parete vaginale e la fascia sottostante per una profondità di 4-5 cm e larghezza alla base di 2-3 cm, a seconda dell’ampiezza del prolasso vaginale.
Le forbici vanno introdotte con la punta rivolta in alto, per evitare di ledere il retto, soprattutto nel tratto iniziale. Si crea così una tasca triangolare con l’estremo in alto delimitato preventivamente con una pinza di Collins o con un punto.
Con forbici dritte si taglia la mucosa vaginale lungo i due lati del triangolo dal basso in alto e sezione dell’apice in alto.
********************************************
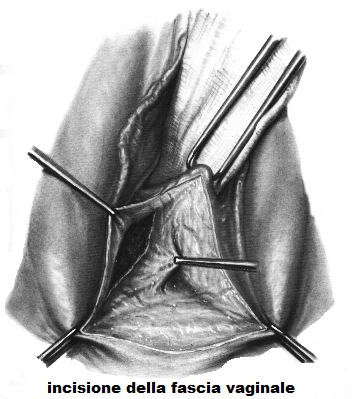
Incisione della fascia retto-vaginale e apertura dello spazio pararettale
Per aprire lo spazio pararettale si deve incidere la fascia vaginale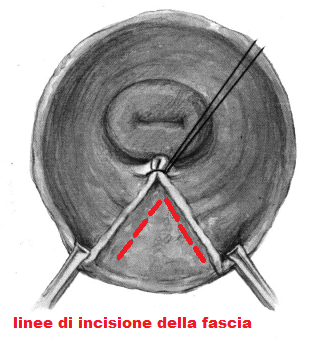
parallelamente ai bordi laterali della breccia vaginale.
Si prende prima il bordo della breccia vaginale destra con una pinza chirurgica che è tirata delicatamente in alto e a destra dall’assistente di destra. L’operatore con la sua pinza tira delicatamente la fascia vaginale verso sinistra e la incide col bisturi o con le forbici parallelamente alla breccia vaginale; Stessa procedura a sinistra. Con ciò lo spazio pararettale è aperto. Il retto si può in genere scollare facilmente in via smussa dalla fascia retto-vaginale. La parete rettale anteriore messa allo scoperto può essere increspata con una serie sagittale di punti staccati o con una borsa di tabacco. Questo tempo può essere effettuato subito oppure prima di chiudere i nodi degli elevatori.
***********************************************************
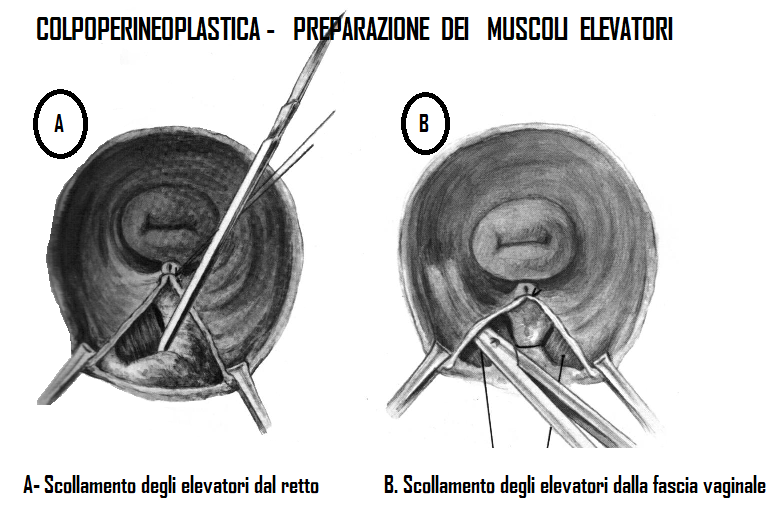
Preparazione dei mm. elevatori:
Scolliamo il m. elevatore dalla parete mediale del retto mediante il manico del bisturi (fig. A). Ripetiamo l’operazione a sinistra.
Seguendo la direzione dei muscoli elevatori introduciamo, tra il corpo di
essi e la fascia vaginale, le forbici di McIndoe e con movimenti di divaricazione scolliamo la fascia dai muscoli a destra e a sinistra. In tal modo avremo ampia visione dei margini mediale dei due fasci muscolari (fig. B).
Riduzione della sacca rettale: con una borsa di tabacco ed eventualmente dei punti staccati ad X con vycril n. 1.
Riunione sulla linea mediana dei margini degli elevatori:
Le fibre muscolari pubo-rettali degli elevatori dell’ano, disposti a imbuto, hanno normalmente un decorso a U; i loro fasci si addossano alle pareti laterali della vagina e del retto, e sono saldati in basso allo sfintere anale. Essi si tendono traendo sullo sfintere anale e possono allora essere chiaramente palpati. I margini scoperti dei mm. elevatori sono 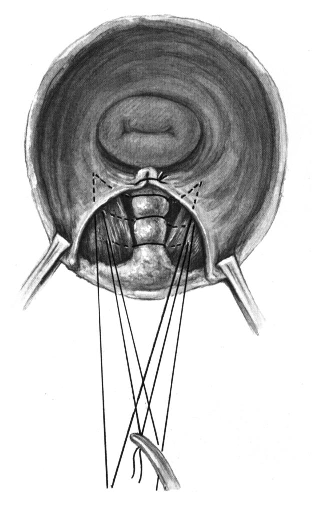 suturati dal basso in alto con punti staccati in vycril 1. Per comodità si può anche applicare prima il punto superiore in modo da rendere più facilmente evidenziabile la porzione inferiore degli elevatori, ma occorre sempre iniziare ad annodare dal basso in alto.
suturati dal basso in alto con punti staccati in vycril 1. Per comodità si può anche applicare prima il punto superiore in modo da rendere più facilmente evidenziabile la porzione inferiore degli elevatori, ma occorre sempre iniziare ad annodare dal basso in alto.
Per prima si carica sull’ago la branca dell’elevatore sinistro. Nel caricare la branca sinistra dell’elevatore sull’ago é necessaria una particolare cautela, poiché l’ago che attraversa il muscolo rasente al retto é infisso dall’esterno e passato verso l’interno in direzione del retto stesso: perciò durante questo tempo operatorio si deve proteggere l’intestino, respingendolo medialmente con una valva. Dal lato destro si prende l’elevatore infiggendo l’ago a ridosso del retto e spingendo poi lateralmente; anche qui per evitare di bucare la parete rettale si deve respingere medialmente l’intestino con una placca vaginale di Breisky rivestita con garza umida. Il punto posto all’estremo superiore è repertato con una pinza di Klemmer, fissato in alto ai teli di delimitazione ma non annodato, Esso serve a sollevare le branche degli elevatori e a facilitare la loro sutura. In genere bastano tre punti.
**********************************************
Costruzione di un perineo alto:
Prima di chiudere la breccia vaginale si deve riunire a piani la muscolatura perineale e costruire un centro tendineo alto. A tal fine si riunisce sulla linea mediana, il più possibile a piatto, il tessuto bulbo-cavernoso dei due lati e il tessuto perineale, evitando però la formazione di spazi vuoti: ciò spesso si può ottenere solo con una sutura in più piani del tessuto perineale.
Mentre si sutura il tessuto bulbo-cavernoso si deve controllare ripetutamente l’accostamento dei lembi dell’incisione vaginale che deve essere facile così da permettere la comoda pervietà a due dita. Una troppo estesa sovrapposizione del tessuto perineale sottofasciale potrebbe dar luogo a una stenosi della vagina. Per contro una sovrapposizione troppo scarna del perineo avrebbe come risultato un perineo unicamente cutaneo, la cui resistenza al carico sarebbe insufficiente.
Nel caso non si riesca ad ottenere una soddisfacente plicatura del tessuto perineale ed in caso di elevatori troppo esili si deve ricorrere all’apposizione di rete protesica, una mesh polipropilenica di 2×5 cm fissata con qualche punto alla fascia vaginale prima di chiudere la breccia vaginale. L’apposizione della mesh può permetterci di evitare l’accostamento del tessuto bulbo-cavernoso.
 Chiusura della breccia vaginale
Chiusura della breccia vaginale
Dopo la riunione dei margini degli elevatori sulla linea mediana si comincia a chiudere la breccia vaginale riunendone i margini con punti in 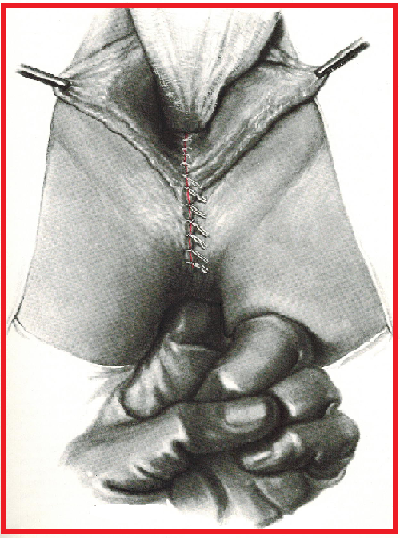 Vicryl n. 1. Si parte dalla pinza posta in alto che viene rimossa dopo l’annodamento del primo punto, e procedendo verso il basso si chiude la breccia vaginale fin quasi a livello del perineo.
Vicryl n. 1. Si parte dalla pinza posta in alto che viene rimossa dopo l’annodamento del primo punto, e procedendo verso il basso si chiude la breccia vaginale fin quasi a livello del perineo.
La cute del perineo è suturata in vycril 2 dal basso in alto, poiché l’esatto affrontamento dei margini della cute perineale è più importante di quello della mucosa vaginale. Solo in secondo tempo si passano i punti in vycril destinati a riunire i bordi della parete vaginale.
Alla fine dell’operazione la vagina è tamponata per 48 ore con una striscia di garza per comprimere il tessuto posto sotto la parete stessa e arrestare la modesta emorragia, spesso ancora persistente, dai margini della ferita della vagina. Il tamponamento non deve essere molto forzato per evitare il rischio di spezzare i punti. All’esplorazione rettale di controllo il perineo ricostruito alto si percepisce come uno spesso strato carnoso.
Errori di tecnica:
1. Le pinze laterali sono applicate troppo all’esterno sulla commessura posteriore per cui il triangolo di cruentazione di Hegar è troppo largo e con la riunione dei margini della breccia l’aditus vaginale risulta troppo fortemente ristretto.
2. La pinza applicata alla parete posteriore della vagina sulla linea mediana non è collocata sufficientemente in alto in caso di rettocele cospicuo per cui il triangolo di cruentazione non arriva sufficientemente in alto sulla parete vaginale posteriore: ne segue una rapida recidiva del rettocele.
3. I contorni laterali del triangolo di cruentazione della parete vaginale posteriore sono tracciati troppo all’esterno nella loro parte superiore, per cui dalla loro sutura può derivare una stenosi della vagina.
4. Nello scollare la mucosa vaginale le fibre connettivali da sezionare dello spazio retto-vaginale non sono tese per insufficienza della contropressione da parete dell’assistente di destra: di conseguenza l’operatore nel distaccare la parete vaginale dalla sua fascia può lacerare la parete anteriore del retto.
5. Durante l’incisione arcuata della cute del perineo le pinze laterali non sono tirate esattamente in senso orizzontale: il triangolo di cruentazione é allora sbilenco sul perineo e la sutura della cute perineale risulta obliqua.
6. All’angolo superiore della ferita la fascia vaginale non é incisa, per modo che lo spazio retto-vaginale non é aperto; di conseguenza il retto non può essere sufficientemente distaccato dalla parete posteriore della vagina e a volte neppure increspato coi punti staccati o a borsa di tabacco.
7. Lo spazio retto-vaginale non è inciso parallelamente ai bordi dell’incisione della vagina per cui le fibre pubo-rettali della rima degli elevatori slabbrata lateralmente non si rendono visibili.
8. L’indice dell’operatore nella preparazione dei margini degli elevatori dopo l’incisione della fascia vaginale si spinge troppo profondamente verso l’esterno, sfonda la lamina degli elevatori e apre la fossa ischio-rettale.
9. La preparazione dei margini degli elevatori è spinta troppo in alto: da ciò possono derivare delle emorragie arrestabili solo con difficoltà. Se l’emostasi non è sufficiente, dopo 24 ore dall’operazione si vede la cute del perineo posteriore ricostruito di colorito bluastro. Per un ematoma modesto non è necessario un ulteriore trattamento chirurgico: l’ematoma si riassorbirà poco a poco con provvedimenti conservativi e la plastica del perineo terrà. Ma per un’emorragia piuttosto forte la sutura della plastica vaginoperineale cederà dopo pochi giorni dall’operazione per il progredire dell’ematoma e la ferita guarirà per seconda.
10. La riunione sulla linea mediana dei margini degli elevatori é spinta troppo in alto: ne deriva un restringimento eccessivo della rima tra gli elevatori. La conseguenza é una stenosi anulare della vagina e una stenosi del retto, il che dà luogo a dolori, specialmente nel coito e nella defecazione.
11. Non si preparano e non si riuniscono i margini degli elevatori, ma si increspano solamente con punti perduti la fascia vaginale e il tessuto bulbocavernoso. Viene così meno il restringimento della rima degli elevatori sfiancata, e il prolasso della parete posteriore della vagina recidiverà dopo un certo tempo: é questa la causa più frequente di una recidiva del prolasso.
12. In caso di rettocele cospicuo il triangolo di cruentazione sulla parete vaginale posteriore é tracciato fino al disopra della sporgenza sacciforme e con un’area piuttosto grande; in più il retto é scollato dai bordi laterali dell’incisione vaginale e l’erniazione a pallone del retto é increspata con più punti o con borsa di tabacco. Dopo di ciò i bordi dell’incisione vaginale sono sollevati rispetto ai piani sottostanti e liberamente mobili nel campo operatorio: si ha l’impressione che malgrado l’estesa escissione triangolare della parete vaginale si abbia ancora una notevole eccedenza della parete stessa. Ci si guardi però dal praticare ora una resezione dei lati esterni del triangolo di cruentazione, perché così dopo la riunione dei margini della breccia vaginale si produrrebbe una stenosi circolare della vagina: l’eccesso di parete vaginale è mentito dalla mobilizzazione verso l’esterno dei bordi della breccia vaginale.
13. Nella parete superiore della breccia vaginale i tessuti profondi sono troppo fortemente increspati con punti perduti, risultandone poi una stenosi vaginale di alto grado. Per evitare ciò in questa regione si debbono riunire con punti staccati soltanto i bordi della breccia vaginale; solo più in basso si deve increspare e riunire con punti sulla linea mediana il tessuto perineale. Per alleviare la stenosi, dopo tre mesi dalla prima operazione, si sezionano gli sbarramenti cicatrizzali dell’aditus o della vagina con due piccole incisioni longitudinali laterali, suturandone poi i bordi allontanati trasversalmente con punti staccati sottili ipassati sagittalmente
14. Nella ricostruzione a piani del perineo si lasciano spazi morti, entro i quali possono aversi raccolte ematiche,
15.Nel suturare i margini della cute del perineo i punti sono annodati troppo strettamente, e perciò tagliano dopo pochi giorni.
16. Nel riunire i bordi della cute del perineo i punti sono sottoposti a tensione per un’abduzione troppo forte delle gambe: ciò può essere evitato facendo modificare la posizione della paziente (adduzione delle gambe ed estensione delle anche).
17. Il lume vaginale ristretto dopo la colporrafia anteriore e la colpoperineoplastica posteriore è tamponato troppo stipatamente con garza, per cui si può avere deiscenza dei bordi appena suturati della ferita.
Tecnica in caso di enterocele:
In caso di enterocele il triangolo di cruentazione della parete posteriore della vagina deve arrivare fino al fornice vaginale posteriore.
Lo scollamento della parete vaginale dall’enterocele va iniziato dall’angolo superiore.
Il peritoneo erniato nel Douglas non va aperto ma solo increspato con una sottile borsa di tabacco perché anche una cauta apertura del peritoneo comporta il rischio di flogosi, peritoniti e lesioni di anse intestinali adese al peritoneo erniato.
References:
- Renzo Dionigi, Chirurgia basi teoriche e Chirurgia generale, Milano, Elsevier-Masson, 2006. ISBN 978-88-214-2912-5
- Reiffenstuhl G, Platzer W:: “Die Vaginalen Operationen”. Urban & Schwarzenberg – Mϋnchen. 1975.
- Massi G. & Brizzi E.: “Anatomia chirurgica ginecologica”. Cocepta Angelini1991.
- AA. vari: “Ostetricia e Ginecologia”. Idelson-Gnocchi srl, Napoli, 2004
- KäserO., Iklè F.A., Hirsch H.A.: “Atlante delle operazioni ginecologiche”. SEU Roma, 1976.
- Kirschner M.: “Chirurgische Operationslehre”. Springer-Verlag edit. Berlin,1968.
- Mattingly R.F.: The Linde’s operative gynecology”. J.B. Lippincot Company – Philadelphia, 1981.
- Novak F.: “Tecniche chirurgiche ginecologiche”. Piccin editore, Padova, 1973.
- Hardy J.D.. “Critical Surgical Illness”. W.B. Saunders Company – Philadelphia, 1978.





8 commenti
Your method of describing the whole thing in this paragraph is in fact good, every one be capable of easily know it, Thanks a lot.
I’m amazed, I have to admit. Seldom do I encounter a blog
that’s equally educative and amusing, and without a doubt, you have hit the
nail on the head. The problem is something which not enough people are
speaking intelligently about. Now i’m very happy I came across this in my hunt for something concerning this.
You can definitely see your enthusiasm in the article you
write. The world hopes for more passionate writers such as you who aren’t afraid to say how they believe.
All the time follow your heart.
Wow, marvelous blog layout! How long have you been blogging for?
you make blogging look easy. The overall look of your
website is great, as well as the content!
Hi there i am kavin, its my first time to commenting anyplace, when i read this article i thought
i could also make comment due to this sensible paragraph.
Quality content is the main to interest the visitors to
pay a quick visit the web site, that’s what this website is providing.
This is my first time pay a visit at here and i
am genuinely impressed to read everthing at single place.
I have read some excellent stuff here. Certainly price bookmarking for revisiting.
I surprise how so much effort you place to create any such great
informative site.