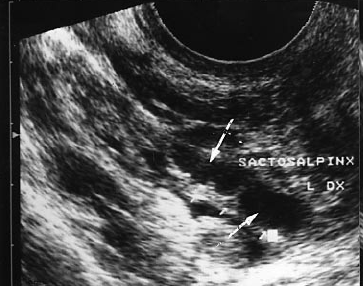
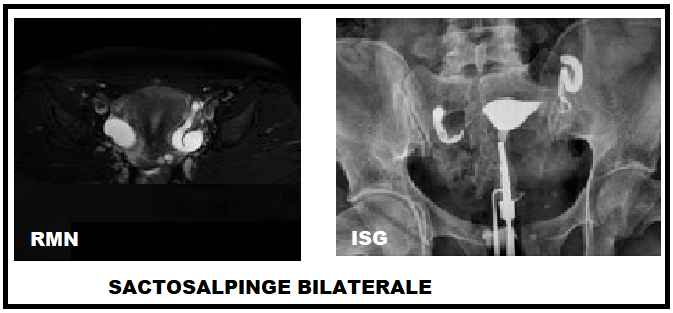
La sactosalpinge (dal greco σακτός, pieno e σάλπιγξ, salpinge, tromba) è una dilatazione delle salpingi per ritenzione di secrezioni (idrosalpinge), di pus (piosalpinge) o di sangue (emosalpinge).
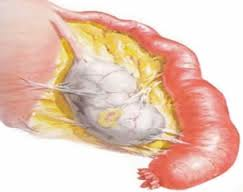 Può essere mono- o bilaterale e, anche nei casi di sactosalpinge unilaterale, l’altra tuba sul lato opposto è spesso anormale. Le tube interessate possono raggiungere diversi centimetri di diametro.
Può essere mono- o bilaterale e, anche nei casi di sactosalpinge unilaterale, l’altra tuba sul lato opposto è spesso anormale. Le tube interessate possono raggiungere diversi centimetri di diametro.
- Eziologia: La malattia infiammatoria pelvica (PID) ma anche l’endometriosi, l’appendicite perforata, processi neoplastici addomino-pelvici e pregressi interventi chirurgici addomino-pelvici, gravidanza tubarica e sterilizzazione tubarica rappresentano fattori trigger di flogosi annessiale. La patologia infiammatoria acuta, se non adeguatamente contrastata, vira verso la cronicizzazione che nel caso specifico comprende l’accumulo di secrezioni liquide nel lume tubarico, l’agglutinazione delle fimbrie, fimosi o occlusione dell’ostio tubarico, calcificazioni delle pareti tubariche. Quando viene rilevato, il liquido tubarico di solito è sterile. L’emosalpinge è causata quasi sempre da gravidanza tubarica o endometriosi.
- Sintomatologia: in genere è rappresentata da dolore addomino-pelvico cronico con riacutizzazione alla fine del flusso mestruale e senso di gonfiore, raramente febbre. Frequentemente si tratta di pazienti con infertilità >2 anni.
- Esame obiettivo: la palpazione pelvi-addominale suscita dolore e reazione peritoneale.
- Esplorazione ginecologica: l’annesso interessato risulta ingrossato, palpabile e dolente. L’utero può presentarsi scarsamente mobile e dolente ai tentativi di lateralizzazione. Frequentemente si osserva leuco-xantorrea vaginale.
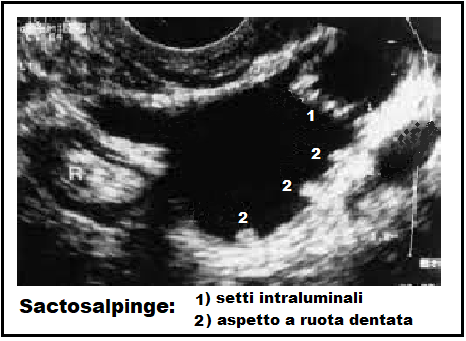
- USG: le sactosalpingi esprimono diversi quadri ecografici tipici:
- tube piegate a “C” o ad “S” con pareti assottigliate o ispessite
- dilatazione sacciforme o tubulare del lume tubarico singola o multiloculare se sono presenti setti intraluminali sottili e incompleti che alcune volte assumono l’aspetto di fili con perline adese.
- aspetto “a ruota dentata” o “cogwheel sign” (a volte simili a noduli) del lume tubarico nelle sezioni trasverse; rappresenta proiezioni ripiegate nel lume delle tube di Falloppio (8-11);
- intensa vascolarizzazione evidenziata dal power doppler,
- in caso di ascesso tubo-ovarico salpinge ed ovaio formano un unicum in cui le due formazioni risultano indistinguibili
- ISG: vedi file Isterosalpingografia si presenta come una dilatazione del segmento ampollare con ristagno del m.d.c. La sactosalpinge terminale bilaterale tende a confluire in sede retrouterina creando, alcune volte, un’immagine “a granchio”. L’esplorazione isterosalpingografica è controindicata in caso di flogosi acuta.
- TAC: alla scansione tomografica la sactosalpinge si evidenzia come una struttura annessiale tubolare o sacciforme con attenuazione dei fluidi, separata dall’ovaio
- RMN: è praticata in caso di mancata o scarsa caratterizzazione all’esame ecografico; la tuba si presenta ingrossata e al suo interno si possono evidenziare setti incompleti. Il segnale è tipicamente ipotenso (T1) in caso di idrosalpinge; è invece ipertenso (T2) se presente materiale purulento o ematico (piosalpinge e emosalpinge). Le pliche della mucose sono ridotte o annullate completamente.
- TERAPIA: enzimi proteolitici: se somministrati in fase precoce sono capaci di impedire fenomeni cicatriziali. I farmaci più comunemente utilizzati sono: Seaprose (Flaminase® 2 cpr/die per 20 gg) ha un’attività proteolitica, antiinfiammatoria, mucolitica ed anti–edemigena;
 bromelina (Bromelina cpr 100 mg, Keratose cpr 100 mg), Temex cpr (Bromelina + Resveratrolo), Liquipef cpr (Ananas + betulla + meliloto + vite rossa) invece, agisce inattivando la lipossigenasi e la trombossano-sintetasi a differenza dei FANS che inattivano la ciclossigenasi. In tal modo incrementano la produzione di prostaglandine ad attività antinfiammatoria a discapito di quelle ad attività pro-infiammatoria. Inoltre la bromelina agisce mediante un’azione immunomodulatrice inibendo il segnale di trasduzione del linfocita T e inducendo un aumento della produzione di citochine quali TNF-α, IL-1β, IL-6 e IL-1β. La bromelina quindi risulta particolarmente efficace nella terapia della flogosi dei tessuti molli come l’apparato riproduttivo femminile. Esercita inoltre un’attività fibrinolitica mediante inibizione dell’aggregazione piastrinica, inibizione nella sintesi del fibrinogeno e depolimerizzazione della fibrina e la degradazione del fibrinogeno. Queste ultime azioni, ripristinando la permeabilità delle pareti arteriolari sinusoidali, favoriscono il rientro nel circolo ematico dell’essudato interstiziale e quindi la risoluzione dell’edema, della flogosi ed esercita anche un’attività anti-cellulite (1-5). Per queste sue proprietà, la bromelina è controindicata in presenza di ulcera gastrica o duodenale ed in pazienti in terapia con
bromelina (Bromelina cpr 100 mg, Keratose cpr 100 mg), Temex cpr (Bromelina + Resveratrolo), Liquipef cpr (Ananas + betulla + meliloto + vite rossa) invece, agisce inattivando la lipossigenasi e la trombossano-sintetasi a differenza dei FANS che inattivano la ciclossigenasi. In tal modo incrementano la produzione di prostaglandine ad attività antinfiammatoria a discapito di quelle ad attività pro-infiammatoria. Inoltre la bromelina agisce mediante un’azione immunomodulatrice inibendo il segnale di trasduzione del linfocita T e inducendo un aumento della produzione di citochine quali TNF-α, IL-1β, IL-6 e IL-1β. La bromelina quindi risulta particolarmente efficace nella terapia della flogosi dei tessuti molli come l’apparato riproduttivo femminile. Esercita inoltre un’attività fibrinolitica mediante inibizione dell’aggregazione piastrinica, inibizione nella sintesi del fibrinogeno e depolimerizzazione della fibrina e la degradazione del fibrinogeno. Queste ultime azioni, ripristinando la permeabilità delle pareti arteriolari sinusoidali, favoriscono il rientro nel circolo ematico dell’essudato interstiziale e quindi la risoluzione dell’edema, della flogosi ed esercita anche un’attività anti-cellulite (1-5). Per queste sue proprietà, la bromelina è controindicata in presenza di ulcera gastrica o duodenale ed in pazienti in terapia con  anticoagulanti o eparina. Potenzia l’azione dei FANS e di altri antinfiammatori e l’azione di altri estratti naturali ad azione anticoagulante (come ginkgo biloba e aglio). Potenzia l’assorbimento intestinale di tetracicline ed amoxicillina. La bromelina, infine, è controindicata in presenza di allergia all’ananas. Inoltre, a differenza dei FANS, non esercita alcuna azione lesiva sulla mucosa gastrointestinale.
anticoagulanti o eparina. Potenzia l’azione dei FANS e di altri antinfiammatori e l’azione di altri estratti naturali ad azione anticoagulante (come ginkgo biloba e aglio). Potenzia l’assorbimento intestinale di tetracicline ed amoxicillina. La bromelina, infine, è controindicata in presenza di allergia all’ananas. Inoltre, a differenza dei FANS, non esercita alcuna azione lesiva sulla mucosa gastrointestinale. - La bromelina è commercializzata anche in associazione con altri enzimi proteolitici di estrazione vegetale della classe delle idrolasi come Papaina (17,18), Tripsina e Chimotripsina (Wobenzym plus® cpr) oppure bromelina con estratto di betulla, meliloto e vite rossa (Liquipef® cpr) oppure con Quercetina, Resveratrolo, Esperidina, Acido Folico, Vitamina C, Vitamina E (Deflanil Plus® cpr); Flogan day cpr (Bromelina + Escina).
- Pelvilen dual act® cpr o bustine sublinguali (Palmitoiletanolamide, PEA ad attività antinfiammatoria e antidolorifica antimastocita)
- Terapia chirurgica: è rappresentata dalla salpingectomia, intervento le cui indicazioni sono aumentate nell’era PMA per migliorare la percentuale di impianto embrionale.
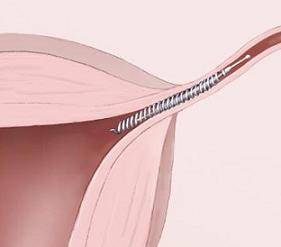
- Per ridurre il rischio di gravidanze extra-uterine (tubariche), in molti centri PMA,inalternativaallasalpingectomia, ricorrono all’inserimento di un
piccolo dispositivo in rame chiamato Essure. Quest’ultimo si inserisce nel corno uterino tramite isteroscopia e senza necessità di anestesia. E’ da notare però che lo stesso dispositivo agisce mediante un passaggio flogistico locale che dopo 90 giorni circa dall’applicazione produce occlusione dell’ostio tubarico prossimale. Occorre quindi informare adeguatamente la paziente e valutare con attenzione i costi/benefici di tale tecnica e selezionare le pazienti escludendo quelle affette da patologie flogistiche acute e croniche addomino-pelviche (2-7).
References:
- J Masata, [Sactosalpinx, one of the factors affecting the results of in vitro fertilization]. Ceska Gynekol 1997;62(6):338-340
- Goje O, Markwei M, Kollikonda S, et al: Outcomes of minimally invasive management of tubo-ovarian abscess: A systematic review. J Minim Invasive Gynecol 28 (3):556–564, 2021
- Dhruva SS, Ross JS, Gariepy AM. (Oct 8, 2015). “Revisiting Essure–Toward Safe and Effective Sterilization.”. N Engl J Med. 373 (15): e17.
- Ritva Hurskainen, Sirpa-Liisa Hovi, Mika Gissler, Riitta Grahn, Katriina Kukkonen-Harjula, Merja Nord-Saari e Marjukka Mäkelä, Hysteroscopic tubal sterilization: a systematic review of the Essure system. Fertil Steril 2009; 94,1:16–19
- Essure – Safe Birth Control or Dangerous Medical Device?, su medsnews.com, 31 maggio 2016
- Roger D. Smith, Contemporary hysteroscopic methods for female sterilization. International J Gynecol Obstet 2009;108,1:79–84
- Mao, Jialin; Pfeifer, Samantha; Schlegel, Peter; Sedrakyan: “Safety and efficacy of hysteroscopic sterilization compared with laparoscopic sterilization: an observational cohort study”. BMJ 2015; 351: h5162.
- Michelle Stalnaker Ozcan, Andrew M. Kaunitz: “Cogwheel” and other signs of hydrosalpinx and pelvic inclusion cysts. OBG Manag. 2015 August;27(8)
- Bates J. Practical Gynaecological Ultrasound. Cambridge University Press. (2006) ISBN:0521674506.
- 2. Rezvani M, Shaaban AM. Fallopian tube disease in the nonpregnant patient. Radiographics. 2011;31 (2): 527-48. Radiographics (full text) –
- 3. Molander P, SjöBerg J, Paavonen J et-al. Transvaginal power Doppler findings in laparoscopically proven acute pelvic inflammatory disease. Ultrasound Obstet Gynecol. 2001;17 (3): 233-8. Ultrasound Obstet Gynecol (abstract) –