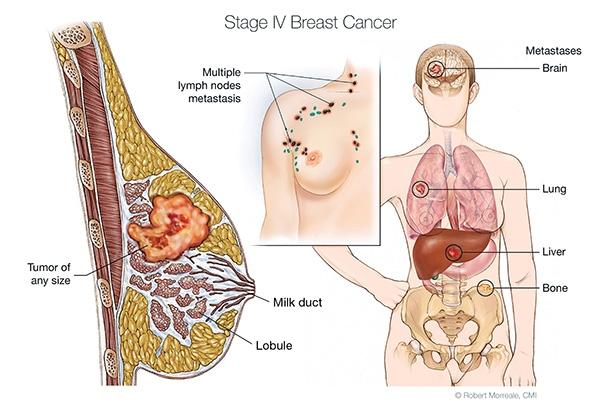
Carcinoma mammario metastatico
Il carcinoma mammario metastatico è il cancro che, originario della mammella, si è diffuso ad altri organi. Viene anche definito “tumore in fase avanzata” o “tumore allo stadio IV”.
Interessa il 30% delle pazienti operate per ca. mammario in fase iniziale. In Italia, ogni anno, interessa 30-40.000 donne che corrispondono al 5.6% di tutti i casi di ca. mammario.
Le metastasi possono essere suddivise in locali (ripresentazione di ca. nella stessa mammella operata), loco-regionali (linfonodi locali e ascellari o cute) e a distanza.
Le vie principali di metastatizzazione sono la via linfatica, la via ematica e la diffusione per contiguità.
Le metastasi possono ripresentarsi nonostante il tumore sia stato rimosso completamente dal chirurgo, perché nessuna indagine strumentale, per quanto sensibile, può essere in grado di identificare quelle cellule tumorali (5%) che già al momento dell’intervento chirurgico 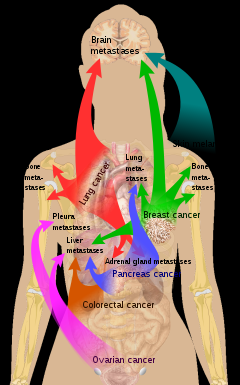 sono già migrate in altri organi per la loro capacità di raggiungere il letto vascolare e linfatico.
sono già migrate in altri organi per la loro capacità di raggiungere il letto vascolare e linfatico.
Queste cellule possono essere in grado di sopravvivere anche alla radioterapia e alle terapie farmacologiche effettuate a scopo precauzionale o adiuvante.
Anche poche cellule sfuggite alle terapie possono essere in grado di replicarsi e crescere in una sede anche lontana dal luogo di origine del tumore originario, formando le metastasi. In alcuni casi (7%) il cancro mammario può esordire già in fase metastatica.
Dopo chemioterapia invece si è osservato che le metastasi sono dovute alle cellule EMT (Epithelial–Mesenchymal Transition).
I principali organi metastatizzati a distanza sono:
- Polmonari
- Ossee
- Cerebrali
- epatiche
Tipizzazione – Anche se le metastasi conservano in genere le stesse caratteristiche biologiche del tumore mammario primitivo, con il passare del tempo e delle terapie effettuate, le caratteristiche biologiche possono cambiare. Non è infrequente infatti che un tumore originariamente ormonoresponsivo perda la sensibilità alla terapia ormonale, diventando un “triplo-negativo”.
Diagnostica – I sintomi della malattia possono essere molto diversi, poichè dipendono dalla sede delle localizzazioni delle metastasi. Non è infrequente la condizione in cui, nonostante la presenza di metastasi diffuse anche in diversi organi, la malattia possa essere “asintomatica”. I sintomi più frequentemente osservati sono:
- dolori ossei, fratture spontanee (metastasi ossee)
- senso di affaticamento (fatigue), disturbi visivi, cefalea (metastasi cerebrali)
- inappetenza, nausea, vomito, perdita di peso, ittero, ipertransaminasemia (metastasi epatiche)
- tosse secca e persistente, dispnea, dolore toracico (metastasi polmonari)
diagnostica strumentale:
- TAC distrettuale o “total body”
- tomografia ad emissione di positroni (PET)
- Scintigrafia ossea
- RX-torace
- Broncoscopia
- Toracentesi
- Paracentesi
- Rachicentesi
Terapia: ha come obiettivo di ridurre o cronicizzare la malattia allungando il periodo di sopravvivenza e migliorare le condizioni di vita.
Si avvale di:
chirurgia locale: metastasi epatiche, polmonari o addirittura cerebrali possono essere suscettibili di resezione chirurgica. Se la metastasi è unica o ve ne sono poche nel contesto di un’area limitata, è ancora possibile ricorrere a trattamenti locali con possibilità di guarigione. In altri casi la chirurgia può essere utilizzata a scopo palliativo, per migliorare sintomi particolarmente invalidanti.
chemioterapia, a basse dosi può essere associata alla terapia ormonale o utilizzata da sola quando l’espressione del profilo recettoriale non consente una terapia ormonale.
radioterapia: è un valido strumento terapeutico utile a bloccare la crescita tumorale in sedi critiche quali polmone, ossa, cervello. Può essere usato anche per migliorare la qualità della vita, riducendo ad esempio il dolore derivante da metastasi ossee.
ormonoterapia, si possono utilizzare inibitori dell’aromatasi come anastrozolo (Arimidex®), exemestano (Aromasin®), fulvestrant (Faslodex), letrozolo (Femara®) o inibitori recettoriali degli estrogeni come tamoxifene (Soltamox, Nolvadex®) o toremifene (Fareston®).
target therapy – Merita particolare rilievo; si avvale di:
- anticorpi monoclonali (pertuzumab e trastuzumab), che agiscono legandosi al recettore HER2 sulla membrana cellulare;
• inibitori di HER2 (lapatinib Tykerb®), che agiscono legandosi al recettore HER2 all’interno delle cellule tumorali;
• anticorpo anti-HER2 (trastuzumab) coniugato ®con un chemioterapico (emtansine), il TDM-1, che, attraverso il legame con il recettore HER2 veicola il chemioterapico all’interno delle cellule HER2-positive. - inibitori di mTOR, una proteina chiave coinvolta nella replicazione cellulare e iperattivata all’interno di molte cellule tumorali. Gli inibitori di mTOR (everolimus) sono terapie orali che agiscono in modo mirato bloccando l’azione di mTOR. Si tratta della prima terapia che ha mostrato efficacia in combinazione con gli inibitori dell’aromatasi in donne con tumore mammario avanzato le cui cellule sono positive per i recettori ormonali e HER2-negative.
- inibitori di CDK4/6 – Si tratta di una nuova classe di farmaci in grado di inibire le chinasi ciclina-dipendenti coinvolte nelle replicazione delle cellule tumorali. La combinazione di questi farmaci (palbociclib, già disponibile in Italia; ribociclib e abemaciclib disponibili per le pazienti arruolate in studi clinici) con la terapia ormonale (fulvestrant o inibitori dell’aromatasi) rappresenta una nuova opzione di trattamento per le pazienti con carcinoma mammario avanzato e recettori ormonali positivi ed HER2-negativo.
- Bevacizumab – È un anticorpo monoclonale diretto contro il fattore di crescita dell’endotelio vascolare (vascular endothelial growth factor, VEGF), che ha come bersaglio l›angiogenesi. Inibendo la formazione di nuovi vasi e impedendo il collegamento del tumore con i vasi sanguigni circostanti, tale farmaco riduce o blocca il rifornimento di sangue, elemento fondamentale per la crescita, la sopravvivenza e la diffusione delle cellule tumorali. Nel tumore mammario metastatico HER2-negativo, bevacizumab in associazione alla chemioterapia consente di ottenere un buon controllo della malattia. La terapia viene somministrata per via endovenosa ogni 2 o 3 settimane e si effettua in regime ambulatoriale.
Terapia in caso di metastasi osse: Le ossa rappresentano una delle sedi metastatiche più frequenti nelle pazienti con ca. mammario; nel 20-30% dei casi costituiscono la prima localizzazione a distanza.
•I bifosfonati e difosfonati (acido zoledronico, ibandronato, pamidronato) sono una classe di farmaci in grado di inibire il riassorbimento osseo, utilizzati per prevenire o ridurre il dolore osseo e il rischio di fratture. Essi vengono inoltre utilizzati in caso di ipercalcemia. Possono
essere somministrati per via orale (ibandronato) o endovenosa (acido zoledronico, pamindronato).
• Il denosumab è un anticorpo monoclonale che agisce contro la proteina RANKL, essenziale nel processo di riassorbimento dell’osso. Tale farmaco si è dimostrato efficace nelle pazienti resistenti ai bifosfonati. Viene somministrato per via sottocutanea.
Anti-EMT – la trasformazione di cellule epiteliali in cellule mesenchimali elimina la capacità delle cellule di aggrapparsi saldamente ai loro vicini, consentendo loro di migrare in tutto il corpo; questo fenomeno si osserva anche durante l’embriogenesi. Attualmente tale teoria è stata smontata essendo stato provato che nel ca. mammario le metastasi derivano da cellule cancerose non-EMT. Ma nei ca. mammari trattati con chemioterapia le metastasi erano dovute a cellule EMT. Ciò dimostra che al fenomeno di chemioresistenza e sopravvivenza delle cellule neoplastiche contribuisce il fenomeno EMT. Una nuova strategia terapeutica anticancro potrebbe essere l’associazione anti-EMT e chemioterapici.
Terapia palliativa – Le cure palliative rappresentano l’insieme di interventi volti ad alleviare sintomi fisici (dolore, vomito, difficoltà a respirare, tensione addominale), psicologici (ansia, paura, depressione, rabbia) e spirituali (domande esistenziali sul senso della vita e della morte, sul significato della sofferenza) che possono accompagnare la malattia e il fine vita. Durante tale fase, l’obiettivo primario non è più il trattamento del tumore, ma la cura dei bisogni del paziente e dei familiari.
Prognosi – la sopravvivenza è molto aumentata rispetto a qualche anno fa, passando dai 15 mesi alla fine degli anni Settanta ai 58 mesi degli inizi del Duemila. La sopravvivenza media globale nella malattia metastatica è pari a 43-50 mesi nei casi Her2-positivi e a 30-45 mesi nelle forme HER2-negative con recettori ormonali positivi (ER+). fonte Airtum, I numeri del cancro in Italia 2017.
- Il carcinoma mammario in situ, cioè allo stadio 0 ha una sopravvivenza superiore al 98% nelle donne sottoposte a idoneo trattamento.
- Stadio I e II: nell’ambito nei primi due stadi, il fattore che più incide sulla sopravvivenza è il numero di linfonodi ascellari coinvolti da metastatizzazione. A 10 anni dalla diagnosi sopravvive il 60-70% delle pazienti con 1-3 linfonodi rispetto a appena il 15-25% di chi ha un coinvolgimento >8 linfonodi. I fattori prognostici più importanti in questi primi due stadi sono costituiti da: dimensioni del tumore primitivo, numero di linfonodi coinvolti da metastatizzazione, assenza dei recettori per gli estrogeni e per il progesterone, grado istologico e nucleare.
- Stadio III: la prognosi dipende dalla presenza o meno di edema, ulcerazione, aderenza alla parete toracica o addirittura presenza di carcinoma mammario infiammatorio.
- Stadio IV: nello stadio IV la sopravvivenza è di 3-6 mesi in caso di metastasi epatiche e polmonari. La sopravvivenza in caso di metastasi ossee da carcinoma mammario è di circa 24 mesi.