 prevalentemente in sede pelvica, sovrapubica con irradiazione lombo-sacrale e a volte perineale; di solito non supera le 48-72 ore.
prevalentemente in sede pelvica, sovrapubica con irradiazione lombo-sacrale e a volte perineale; di solito non supera le 48-72 ore. I fattori di rischio sono rappresentati da menarca in età precoce, ipermenorrea, fumo, anamnesi familiare positiva.
I sintomi tendono ad alleviarsi con l’età e dopo una gravidanza.
- Enantyum® cp
- Yasminelle® 21 cpr
- Cerazette® 75 μg: una compressa dal 19° al 26° giorno del ciclo
- Donnamag premestruale® cpr effervescenti (magnesio, calcio, vitamina D3, vitamina E e vitamina B6): 1-2 cpr da 7 giorni prima della data presunta dell’inizio delle mestruazioni alla fine delle stesse.
- Buscofen premestruale® cpr effervescenti (Ibuprofene 200 mg, Mg, B6, E): posologia come per Donnamag
- Borsa di acqua calda
- Infuso di salvia e camomilla
- Agopuntura con ago lungo (per la terapia della dismenorrea primaria). Attraverso l’infissione e la manipolazione di aghi sterili monouso lungo il percorso dei meridiani energetici (Qi) si può avere, fin dalla prima seduta, la riduzione dei sintomi dolorosi probabilmente a seguito di liberazione di endorfine e serotonina in grado di attenuare i dolori, determinare un’azione antispastica e vasodilatatrice e ripristinare l’armonico fluire del Qi (l’energia vitale).
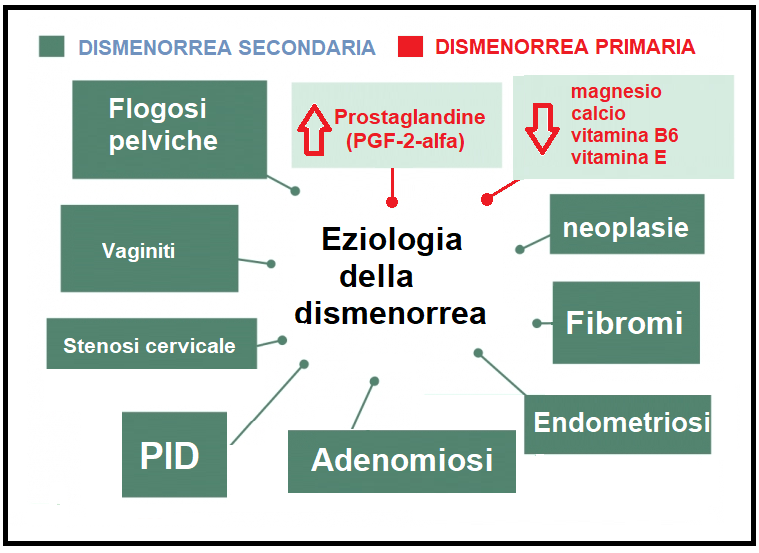
Sintomatologia: Il dolore della dismenorrea è localizzato prevalentemente a livello pelvico e si irradia verso le regioni lombare o inguinale o verso il perineo, il retto, gli arti inferiori e il resto dell’addome. I dolori compaiono con la mestruazione o nelle ore che la precedono, e durano in media 24-36 ore. Raramente il dolore é isolato, spesso è associato ad astenia, malessere generale, cefalea, diarrea, nausea e vomito.
Ipercontrattilità uterina: La mestruazione normale è caratterizzata da contrazioni uterine con ampiezza di circa 80-120 mm Hg, frequenza di 2-4 ogni 10 minuti e un tono basale di 5-15 mm Hg. Nelle donne dismenorroiche, le contrazioni uterine presentano un’ampiezza >200 mm Hg, una frequenza di 5-15 ogni 10 minuti e un tono basale di 40-60 mm Hg. L’ipercontrattilità uterina sembra legata a:
- eccessiva secrezione di prostaglandine PGF2a e PGE2 (2,3). L’eccesso di prostaglandine potrebbe spiegare anche alcuni segni che accompagnano spesso la dismenorrea, in particolare la nausea, il vomito e la cefalea. Il flusso ematico uterino si riduce significativamente in corrispondenza dell’ipertono uterino, creando quindi ischemia e dolore (8).
- Vasopressina: oltre ai più conosciuti effetti sulla diuresi e sul sistema cardiovascolare, la VP a livello miometriale aumenta la contrattilità e riduce il flusso ematico. La determinazione dei livelli sierici di VP nelle donne dismenorroiche, in fase mestruale, ha dimostrato valori significativamente più elevati rispetto a donne normali.
- Leucotrieni: l’osservazione che la terapia con farmaci inibitori della sintesi delle PG risolve la sintomatologia solo nel 60-70% dei casi ha fatto ipotizzare che altri metaboliti dell’acido arachidonico possano essere coinvolti nella dismenorrea. L’Ac. Arachidonico viene trasformato infatti da due importanti sistemi enzimatici: la ciclossigenasi, con produzione di PGF2α , PGE2, PGD2, TXA2, PGI2, e la lipossigenasi, che catalizza l’ossidazione dell’Ac. Arachidonico nell’idroperossido dell’AA e nel 5-monoidrossiacido dal quale derivano i leucotrieni. La loro produzione è solitamente accompagnata dalla liberazione dell’istamina, implicata nei processi flogistici e dotata di azione vasocostrittrice (1-3).
- Prostacicline, esercitano vasodilatazione;
- Deficit di magnesio: Il magnesio gioca un ruolo chiave nei meccanismi di stabilizzazione di membrana: da un lato interferisce con la pompa sodio-potassio e dall’altro, a livello sinaptico, è in grado di modulare i meccanismi calcio-dipendenti. Un deficit di magnesio facilita quindi la trasmissione sinaptica e contribuisce al determinismo dell’ipereccitabilità neuromuscolare. Il ciclo mestruale è quindi fisiologicamente caratterizzato da bassi livelli intracellulari di magnesio in fase periovulatoria e da elevate concentrazioni di magnesio in fase premestruale. Nella dismenorrea è possibile che una riduzione dello ione magnesio (secondaria a ridotti livelli di progesterone come si verifica nei cicli non ovulatori, nell’insufficienza luteinica) amplifichi l’ipercontrattilità miometriale e la vasocostrizione arteriolare indotte dalle prostaglandine.
- Deficit di Progesterone: una situazione di parziale deficit luteale e quindi un tono progestinico basso potrebbe essere causa di un blocco parziale della fosfolipasi A2, con conseguente aumento delle PG durante la fase secretiva del ciclo. Il quadro endocrinologico fornito dagli esami di laboratorio, tuttavia, nelle p/ti dismenorroiche, appare il più delle volte nella norma.
- esplorazione rettale al fine di valutare l’esistenza di piccole nodosità, tipiche della forma di dismenorrea secondaria per endometriosi, presenti spesso nel setto retto-vaginale e a livello dei legamenti utero-sacrali.
- L’isteroscopia, la laparoscopia e l’esame ecografico.
TERAPIA MEDICA:
E’ stata ampiamente dimostrata una significativa riduzione delle concentrazioni di PG nel flusso mestruale, nel miometrio e nell’endometrio dopo terapia con FANS. La riduzione delle PG nel sangue mestruale sembra direttamente correlata alla sospensione della biosintesi delle PG a livello endometriale. Secondo la Food and Drug Administration (FAD), solo l’ibuprofen, il naproxen e l’acido meclofenamico sono riconosciuti efficaci nella terapia della dismenorrea con risoluzioni sintomatologiche del 75-95% dei casi trattati (Buscofen pre-mestruale® cpr effervescenti). Le modalità e la posologia dei trattamenti devono essere personalizzate a seconda delle caratteristiche della paziente e del tipo di dolore. In alcuni casi può essere sufficiente assumere il farmaco non appena compare il flusso mestruale, in altri casi si ottengono risultati migliori iniziando il trattamento 1-2 giorni prima della data della presunta mestruazione. La terapia va comunque protratta per i primi 2 o 3 giorni del ciclo mestruale. L’utilizzo dei più comuni analgesici, quali aspirina e paracetamolo può risultare utile nei casi di dolore mestruale di lieve entità e di breve durata. L’aspirina risulta spesso inefficace e i pirazolonici o i derivati dell’acido indolacetico determinano con maggiore frequenza l’insorgenza di effetti collaterali. In caso di dismenorrea conclamata, la scelta del farmaco deve essere orientata preferibilmente verso i derivati dell’ac. propionico (Faspic, Brufen, Nurofen, Antalgyl, Enantyum cpr, Flexen, Ibuprofene (Buscofenact® cps molli 400 mg), Ketodol, Fastum, Orudis –Ketoprofene- Momendol, Moment, Naprossene, Naprosyl, Xenar, Oki, Surgamil, Synalgo, Synflex) e dell’acido meclofenamico (Movens, Lysalgo cps 250 mg),
Effetti collaterali dei FANS: Sintomi gastrointestinali (gastralgia, nausea e vomito, dolori addominali, stipsi o diarrea, melena); in tal caso è utile associare farmaci inibitori della pompa protionica come Zantac o ricorre a prodotti che li contengono in associazione tipo Misofenac cpr (diclofenac + misoprostolo). Sintomi neurologici (sonnolenza, cefalea, vertigine, disturbi visivi o dell’udito) reazioni allergiche, broncospasmo e anomalie ematologiche. In linea generale, i FANS sono controindicati in quei pazienti con patologie gastrointestinali in atto o pregresse. Non associare con alcool.
- Drospil (28 cpr, Etinilestradiolo 20 μg + Drospirenone 3 mg)
- Drosurelle (21 cpr, Etinilestradiolo 20 μg + Drospirenone 3 mg)
- Yasminelle (21 cpr Etinilestradiolo 20 μg + Drospirenone 3 mg)
- Alcmena (28 cpr, Etinilestradiolo 15 μg + Gestodene 60 μg)
- Gestodiol 20 (21 cpr, Etinilestradiolo 20 μg + Gestodene 20 μg)
- Lestronette (21 cpr, Etinilestradiolo 20 μg + Levonorgestrel 10 μg)
- Loette (21 cpr, Etinilestradiolo 20 µg + Levonogestrel 10 µg)
Alcuni prodotti commerciali estro-progestinici distribuiti a carico del SSN italiano:
a) Ginoden cpr (21 cpr, Etinil-estradiolo 75 μg + gestodene 3 mg)
b) Kipling cpr (21 cpr, Etinil-estradiolo 75 μg + gestodene 3 mg)
c) Milvane cpr (21 cpr, Etinil-estradiolo 50 μg + gestodene 3 mg)
- Donnamag premestruale cpr effercescenti
- Buscofen premestruale cpr effervescenti: Magnesio, Calcio, Vitamine E, Vitamina B6
- Dismen cps
- Antal-pre cps
9. Applicazione di calore. Un bagno caldo, un panno caldo oppure una borsa di acqua calda sull’addome danno sollievo, sebbene non bisogna esagerare, in quanto la vasodilatazione dovuta al calore potrebbe aumentare il sanguinamento.
10. Riposo. Assumere una posizione distesa durante la fase dolorosa del ciclo può essere di aiuto.
11. Relax. Esercizi di rilassamento possono aumentare la soglia e quindi la tolleranza al dolore
Terapia mittleschmerz: quasi sempre non è necessario alcun trattamento. Talvolta può rendersi utile il ricorso ad analgesici o antispastici in caso di dolore prolungato o intenso e riposo ed assunzione di 2 lt di acqua/dì. Antibiotici orali chinolonici per 2-3 giorni sono utili in caso di febbre e/o disuria. L’assunzione di contraccettivi ormonali può prevenire l’ovulazione -e quindi il dolore ovulatorio- se il fenomeno si presenta in modo assiduo e fastidioso e la paziente non desidera gravidanze.
°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°
Queste pagine fanno parte del sito fertilitycenter.it in internet da marzo 2011. I testi, le tabelle, i disegni e le immagini pubblicati in queste pagine sono coperte da copyright ma a disposizione di tutti per copia e riproduzione purchè venga citata la fonte con Link al sito www.fertilitycenter.it.
Ringrazio i lettori per la loro cortese attenzione e li prego di voler comunicare le loro osservazioni e consigli su eventuali errori o esposizioni incomplete.
Enzo Volpicelli.
- Lipkowitz, Myron A. and Navarra, Tova (2001) The Encyclopedia of Allergies (2nd ed.) Facts on File, New York, p. 167, ISBN 0-8160-4404-X
- Samuelsson, Bengt (ed.) (2001) Advances in prostaglandin and leukotriene research: basic science and new clinical applications: 11th International Conference on Advances in Prostaglandin and Leukotriene Research: Basic Science and New Clinical Applications, Florence, Italy, June 4-8, 2000
- Bailey, J. Martyn (1985) Prostaglandins, leukotrienes, and lipoxins: biochemistry, mechanism of action, and clinical applications Plenum Press, New York, ISBN 0-306-41980-7
- Penland JG, Johnson PE: “Dietary calcium and manganese effects on menstrual cycle symptoms”, Am J Obstet Gynecol 1993 May;168(5):1417-23.
- Abraham GE, Rumley RE: “Role of nutrition in managing the premenstrual tension syndromes”. J Reprod Med 1987 Jun;32(6):405-22.
- Prentice R, Thompson D, Clifford C, Gorbach S, Goldin B, Byar D Dietary fat reduction and plasma estradiol concentration in healthy postmenopausal women. The Women’s Health Trial Study Group, J Natl Cancer Inst 1990 Jan 17;82(2):129-34.
- Chou T: “Wake up and smell the coffee. Caffeine, coffee, and the medical consequences”, West J Med 1992 Nov;157(5):544-53.
- Karck U., Reister F. et al. “PGE2 and PGF2-alpha release by human peritoneal macrophages in endometriosis”. Prostaglandins 1996;51(1):49-60
- John Kippley; Sheila Kippley, The Art of Natural Family Planning, 4th Edition, Cincinnati, OH, The Couple to Couple League, 1996, pp. 83-84. ISBN 0-926412-13-2
- ^ Michael H. Ross, Wojciech Pawlina, Histology: A Text and Atlas, 5th ed., Hagerstwon, MD, Lippincott Williams & Wilkins, 2006, p.788. ISBN 978-0-7817-7221-1
- Won HR, Abbott J. Optimal management of chronic cyclical pelvic pain: an evidence-based and pragmatic approach. Int J Womens Health. 2010; 2: 263–277.
°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°°
Queste pagine fanno parte del sito fertilitycenter.it in internet da marzo 2011. I testi, le tabelle, i disegni e le immagini pubblicati in queste pagine sono coperte da copyright ma a disposizione di tutti per copia e riproduzione purchè venga citata la fonte con Link al sito www.fertilitycenter.it.
Ringrazio i lettori per la loro cortese attenzione e li prego di voler comunicare le loro osservazioni e consigli su eventuali errori o esposizioni incomplete.
Grazie. Enzo Volpicelli.


6 commenti
Why viewers still use to read news papers when in this technological globe everything is presented on net?
Good post. I definitely appreciate this website. Keep writing!
This site certainly has all of the information and facts
I wanted concerning this subject and didn’t know who to ask.
Thank you for the good writeup. It in fact was a amusement
account it. Look advanced to far added agreeable from you!
However, how can we communicate?
This piece of writing is in fact a nice one it helps new net visitors, who are
wishing for blogging.
This site truly has all of the information and facts I wanted
about this subject and didn’t know who to ask.