VACCINI ANTICANCRO – Sono trattamenti capaci di risvegliare le difese dell’organismo contro la malattia in corso. Il principio è lo stesso alla base dei vaccini usati contro le malattie infettive: “addestrare” il sistema immunitario a riconoscere gli antigeni, che si trovano sulla superficie delle cellule tumorali, e a eliminarle. 
I tumori sono un’associazione canaglia di cellule composte non solo da cellule cancerose ma anche da fibroblasti, cellule mesenchimali residenti, cellule endoteliali, cellule immunitarie infiltrate, microrganismi patogeni commensali (virus, batteri, micoplasma, funghi..); tutti questi elementi sono stati trovati all’interno del microambiente tumorale e contro di essi sono stati sviluppati anticorpi specifici utilizzati come pool vaccinale. Purtroppo i vaccini anticancro risultano efficaci solo nel 10-20% dei casi.
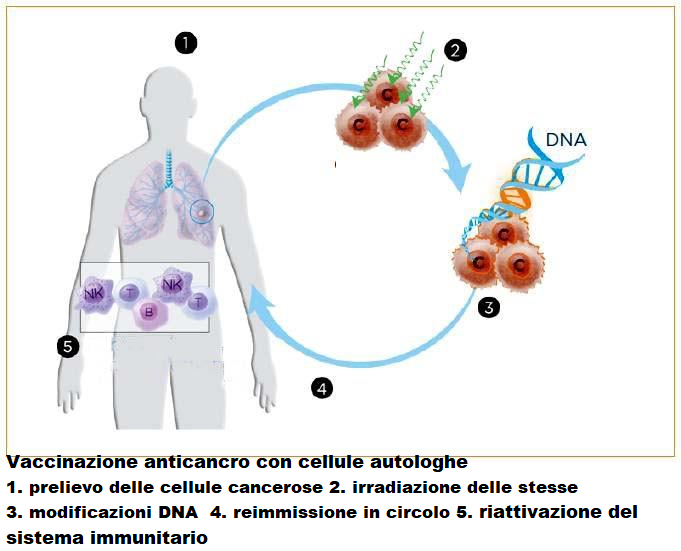
- vaccini a cellule intere (trasferimento adottivo di cellule tumore specifici): si iniettano nel paziente, dopo averle uccise e modificate in laboratorio, le cellule tumorali prelevate durante l’intervento chirurgico di asportazione del tumore (cellule autologhe) o provenienti da un altro paziente (cellule allogeniche irradiate). Le cellule presentano antigeni del cancro.
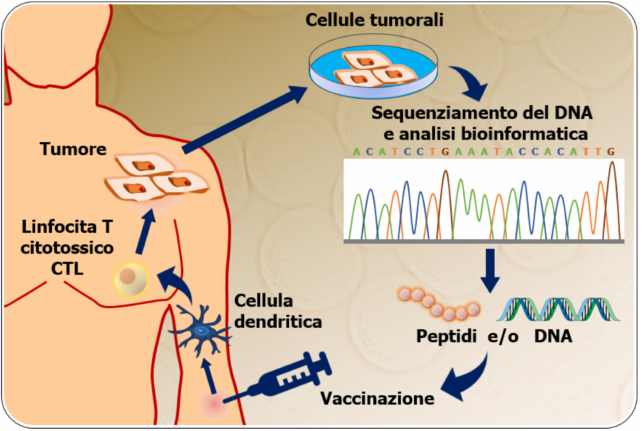
- vaccini ad antigeni: costituiti da una o più proteine (antigeni), tipiche di un determinato tumore e capaci di stimolare una risposta immunitaria contro di esse da parte dell’organismo. Diversamente dai vaccini a cellule intere con cellule autologhe, non sono prodotti per il singolo paziente, ma per tutti quelli con una determinata malattia. I risultati purtroppo sono modesti.
- vaccini a cellule dendritiche – Le cellule dendritiche – così chiamate per i loro prolungamenti, o dendriti – si trovano nella cute e nelle mucose. Esse attirano gli agenti estranei e li riducono a frammenti (antigeni), che poi espongono sulla propria superficie cellulare. In tale conformazione le cellule dendritiche si spostano fino ai linfonodi e alla milza, dove interagiscono con altre cellule del sistema immunitario, compresi i linfociti B che producono anticorpi, e i linfociti T killer, che aggrediscono i microrganismi e le cellule infettate. Alcuni vaccini antitumorali formati da cellule dendritiche caricate con antigeni tumorali sono attualmente in fase di sperimentazione clinica nell’uomo. Il Sipuleucel-T (Provenge®), contro il tumore della prostata in fase avanzata è l’unico a essere stato finora approvato dalle autorità sanitarie, è stato tuttavia ritirato dal commercio perché il sistema per produrlo si è rivelato complesso e costoso, a fronte di risultati purtroppo non particolarmente soddisfacenti.
EFFETTI COLLATERALI NEGATIVI DEI VACCINI ANTICANCRO: possono causare gravi reazioni allergiche e sintomi simil-influenzali:
- Febbre
- Brividi
- Debolezza
- Vertigini
- Nausea o vomito
- Dolori muscolari o articolari
- Fatica (fatigue)
- Mal di testa
- Problema respiratorio
- Pressione sanguigna bassa o alta
Sipuleucel-T può causare ictus.
T-VEC può causare sindrome da lisi tumorale. Quando le cellule tumorali muoiono, si rompono e rilasciano il loro contenuto nel sangue. Ciò causa un cambiamento in alcune sostanze chimiche nel sangue, che può causare danni agli organi, inclusi i reni, il cuore e il fegato.
L’Herpesvirus può provocare un’infezione con:
- Cistite,
- stomatite
- congiuntivite,
- Debolezza alle braccia e alle gambe
- Stanchezza estrema e sonnolenza
- Confusione mentale
******************************************************************
VACCINI PREVENTIVI CONTRO IL CANCRO
- I vaccini preventivi contro il cancro – Con questo termine si intendono alcuni vaccini classici, in grado di prevenire l’infezione da parte di virus come quello dell’epatite B o del papilloma umano (HPV), e che possono essere una delle cause di insorgenza di alcuni tumori. La vaccinazione contro l’HPV riduce la comparsa di lesioni precancerose della cervice uterina nelle adolescenti e nelle giovani donne, senza comportare il rischio di eventi avversi gravi. Il Piano Nazionale di Prevenzione Vaccinale del 2017 ha esteso anche ai maschi adolescenti (11-12 anni) la vaccinazione gratuita contro l’HPV, già prevista per le ragazze della stessa età. L’infezione da HPV infatti non colpisce solo il genere femminile ed è responsabile, oltre che di tumori ginecologici, anche di tumori del pene, dell’ano e del distretto testa-collo. Inoltre il virus provoca la formazione di lesioni genitali benigne (condilomi). Il vaccino è raccomandato anche agli uomini che hanno rapporti sessuali con altri uomini.
-
Terapia con virus oncolitici – Un diverso tipo di trattamento del cancro, chiamato terapia con virus oncolitico , è talvolta descritto come un tipo di vaccino per il trattamento del cancro. Utilizza un virus oncolitico , che è un virus che infetta e scompone le cellule tumorali ma non danneggia le cellule normali. La prima terapia virale oncolitica approvata dalla FDA è il talimogene laherparepvec (T-VEC o Imlygic®). Si basa sul virus dell’herpes simplex di tipo 1. Sebbene questo virus possa infettare sia il cancro che le cellule normali, le cellule normali sono in grado di uccidere il virus mentre le cellule tumorali no. T-VEC viene iniettato direttamente in un tumore dove il virus si replica a dismisura facendo scoppiare le cellule tumorali.
- Immunostimolanti iniettati in loco – scienziati americani hanno dimostrato su modello animale (il topo) che l’iniezione di piccole quantità di due agenti immuno-stimolanti direttamente all’interno di un tumore solido, grazie all’attivazione dei linfociti T, sarebbe in grado di eliminare ogni traccia del tumore, anche a livello delle metastasi a distanza.
E’ una specie di ‘vaccino anti-cancro’ in grado di funzionare su vari tipi di tumore e per giunta relativamente economico. Gli autori dello studio, pubblicato su Science Translational Medicine – assicurano inoltre che questo approccio è del tutto privo degli effetti indesiderati osservati con altre forme di stimolazione di immunoterapia. “Questo tipo di approccio – spiega Ronald Levy, professore di oncologia alla Stanford e uno dei pionieri nell’immunoterapia oncologica– bypassa la necessità di individuare dei target immunitari specifici per ogni tumore e non richiede né l’attivazione globale del sistema immunitario del paziente, né la manipolazione delle cellule immunitarie del paziente (come avviene nella terapia a cellule CAR-T)”. Uno dei due agenti utilizzati nel metodo Stanford è già approvato per l’uso; l’altro è stato testato in diversi trial (non correlati a questo) sull’uomo.

