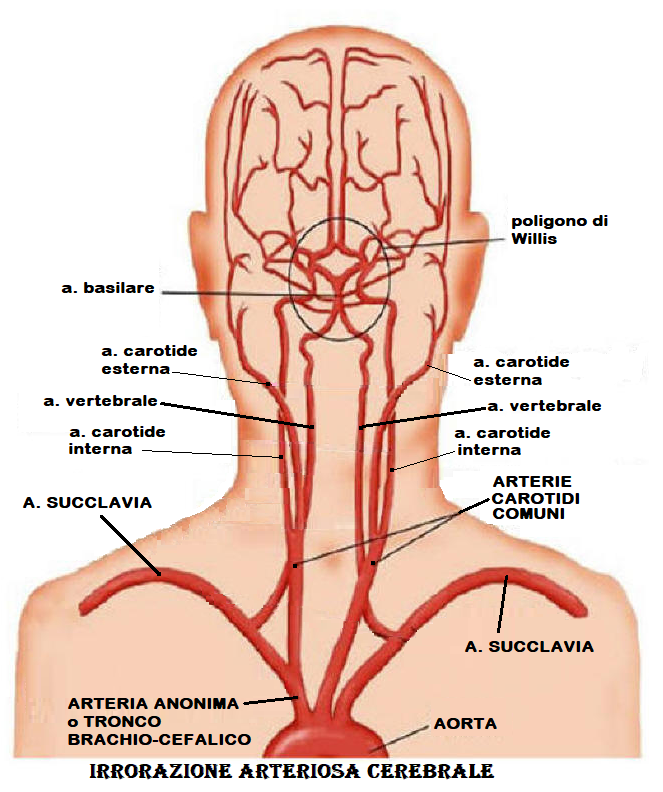
Le malattie cerebrovascolari possono causare una riduzione del flusso sanguigno al cervello (ischemia) o sanguinamento (emorragia) in una parte del cervello. Entrambe le condizioni sono generalmente definite  “ictus” o “stroke”.
“ictus” o “stroke”.
Gli attacchi ischemici transitori sono definiti TIA o “mini ictus”. Ma l’insufficienza del flusso ematico cerebrale e conseguente ipossia, può instaurarsi anche come una condizione cronica (ipoperfusione), e allora avremo un deficit progressivo delle funzioni cognitive.
Tale condizione è causa di Demenza Vascolare, anche se il termine di demenza è oggi cancellato per parlare di Disturbi Cognitivi Vascolari Maggiori o Lievi.
Le malattie cerebrovascolari possono colpire sia le arterie che le vene cerebrali e quelli più comunemente colpiti sono:
- Arterie carotidi: questi vasi sanguigni corrono lungo la parte anteriore del collo a destra e a sinistra.
- Arterie vertebrali: questi vasi sanguigni corrono lungo la parte posteriore del collo a destra e a sinistra.
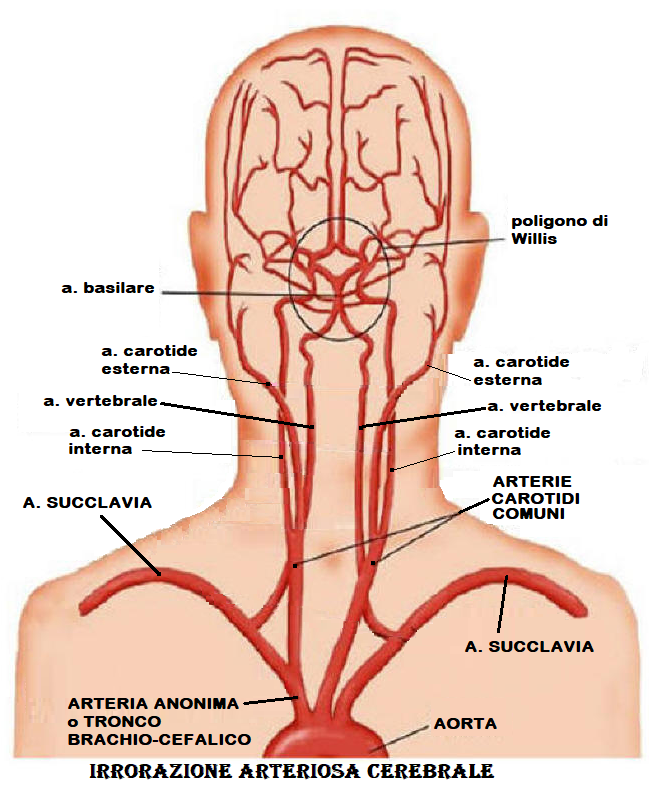
CLASSIFICAZIONE DELLE VASCULOPATIE CEREBRALI
- Ictus (Stroke) – è il tipo più comune di malattia cerebrovascolare. si intende la morte di una porzione di cellule cerebrali in seguito ad un disturbo del sistema vascolare di tipo ischemico o emorragico che irrora il cervello. Altri tipi di malattie cerebrovascolari includono, ma non sono limitati a:
- Attacco ischemico transitorio (TIA) o mini ictus.
- Malformazione artero-venosa (MAV).
- Aneurisma cerebrale.
- Stenosi dell’arteria carotidea
- Dissezione dell’arteria cervicale.
- Sindrome da vasocostrizione cerebrale reversibile.
- Emorragia subaracnoidea (SAH).
- Telangectasia emorragica ereditaria (HHT).
- Malattia di Moyamoya.
EPIDEMIOLOGIA:
- terza causa di morte dopo cardiopatie e neoplasie
- prima causa di invalidità permanente
- incidenza: 1/1000 persone <70 anni; 30/1000 persone >70 anni.
- Colpisce gli uomini due volte più frequentemente rispetto alle donne
- Ictus ischemico: 80%; ictus emorragico: 20% dei casi
FATTORI EZIOLOGICI
- Trombosi – di solito si verifica in aree in cui i vasi sanguigni sono ristretti o irregolari. Il danno cerebrale è causato dalla mancata irrorazione.
- Embolia cerebrale – Il tipo più comune di embolia è di origine cardiaca in caso di tachi-aritmia come la fibrillazione atriale.
- Rottura di un vaso sanguigno (emorragia). Questo di solito si verifica in concomitanza con un un picco ipertensivo. Il danno, oltre che dal manato apporto ematico è determinato anche dall’ipertensione endocranica conseguente all’emorragia.
- Arteriosclerosi
- Problemi strutturali nei vasi sanguigni del cervello.
- Lesione cerebrale traumatica (TBI).
FISIOPATOLOGIA: infiammazione cronica della tunica intima epiteliale delle arterie; ossidazione e accumulo delle lipoproteine nella parete arteriosa ⇒ placca aterosclerotica.
FATTORI DI RISCHIO: età, sesso, etnia, anamnesi familiare positiva, Altri fattori di rischio (modificabili): fumo, obesità, diabete mellito, dislipidemia (aterosclerosi delle arterie carotidi), ipertensione arteriosa, fibrillazione atriale.
SINTOMATOLOGIA
I sintomi della malattia cerebrovascolare variano a seconda dell’area del cervello interessata. I sintomi comuni includono:
- Problemi di equilibrio.
- Delirio.
- Svenimento.
- Perdita della vista, riduzione del campo visivo o visione doppia.
- Deficit neurologico focale che si manifesta con paralisi o debolezza su un lato del corpo o del viso e/o deficit sensitivo.
- Cefalea improvvisa e grave.
- Difficoltà a parlare o a comprendere il discorso (afasia).
- Linguaggio confuso (disartria).
- vomito (in caso di emorragia)
DIAGNOSI DIFFERENZIALE: neoplasie cerebrali, ascesso cerebrale, ematoma subdurale cronico, vasculite cerebrale.
DIAGNOSTICA:
- Angiografia cerebrale.
- TAC cerebrale
- MRI (risonanza magnetica): le zone di atrofia appaiono ipodense mentre le zone con espandimento emorragico si presentano come zone iperdense.
- Ecocolordoppler dei tronchi sovraortici (TSA)
- Angiografia con tomografia computerizzata coronarica.
- Elettroencefalogramma (EEG).
- Puntura lombare.
TERAPIA
- Farmaci antipertensivi
- Farmaci anticoagulanti.
- Farmaci per il risveglio: Flumazenil® fiale im/ev
- Calcio-antagonisti: Nimodipina (Nimotop® 10 mg/50 ml H, gocce): può oltrepassare la barriera emato-encefalica e viene utilizzata per prevenire il vasospasmo cerebrale o contrastarlo. Verapamil (Isoptin®).
- Prednisone 60-120 mg (Urbason fl im ev 40 mg)
- Farmaci ipoglicemizzanti.
- Farmaci per abbassare il colesterolo.
In caso di grave blocco dei vasi sanguigni, potrebbe essere necessario un intervento chirurgico. I tipi di intervento chirurgico possono includere:
- angioplastica carotidea, si gonfia un catetere con punta a palloncino all’interno dell’arteria per ripristinare un adeguato calibro vascolare.
- Endoarterectomia carotidea, si esegue incisione dell’arteria carotide per rimuovere la placca.
- Stenting carotideo, si inserisce uno stent nell’arteria carotide per migliorare il flusso sanguigno.
- trombectomia meccanica tramite catetere, si inserisce un catetere nell’arteria insieme a un dispositivo per aspirare il coagulo di sangue.
PREVENZIONE
È possibile ridurre il rischio di malattie cerebrovascolari seguendo uno stile di vita sano. È intelligente:
- Life style
- Abolizione del fumo
- Controllo della pressione arteriosa
- Controllo del peso
- dieta iposodica, ipolipidica, normo-ipocalorica
- Esercizio fisico
- Limitare il consumo di alcol.
- Non usare droghe ricreative.
- Controllo glicemia e lipidemia
- Ridurre lo stress.
- ASA 100-200 mg/die in caso di aritmia cardiaca come la fibrillazione atriale.
- Valutare il rischio di trombosi rispetto ai benefici della terapia ormonale sostitutiva in menopausa.
References:
- Julian R. Youmans “Youmans Neurological Surgery”, 4 th ed. (1997); Publisher: W.B. Saunders Company; ISBN-10: 0721668453; ISBN-13: 978-0721668451 (Fig. 58-1 ÷ 16 [except 6, 8, 9])
- Mark S. Greenberg “Handbook of Neurosurgery” 7th ed. (2010); Publisher: Thieme Medical Publishers; ISBN-13:978-1604063264 (p. 1170-1174) >>
- Christopher G. Goetz “Textbook of Clinical Neurology”, 1st ed. (1999); Publisher: W.B. Saunders Company; ISBN 0-7216-6423-7 (ch. 22, 45: p. 372-399, 417-420, 423-427, 907-932) >>
- Lewis P. Rowland “Merritt’s Textbook of Neurology”, 9th ed. (1995); Publisher: Williams & Wilkins; ISBN-10:0683074008; ISBN-13: 978-0683074000 (ch. 16, 152, section IV: p. 82-93, 227-293, 426, 431-433, 443, 952-962) >>
- Howard L. Weiner “Neurology (House Officer Series)”, 5th ed. (1994); Publisher: Williams & Wilkins; ISBN-10:0683089064; ISBN-13: 978-0683089066 (p. 16-45) >>
- Antanas R. Gvazdaitis, K. Jacikevičius „Galvos smegenų kietojo dangalo arterioveninių jungčių diagnostika irgydymas“ (Neurologijos seminarai 2004; 1(19): p. 39-42) >>
- Arimantas Tamašauskas „Galvos smegenų kraujagyslių neurochirurgija“ (2000); Leidykla: Kaunas, Technologija 10. Rimantas Vilcinis “Neurotraumatologija” (1999)
- Marshall B. Allen, Ross H. Miller “Essentials of Neurosurgery: a guide to clinical practice”, 1995; Publisher: McGraw-Hill, Inc.; ISBN-10: 0070011168; ISBN-13: 978-0070011168 (p. 251-331) >>
- Richard Prayson “Neuropathology Review”, 2nd ed. (2008); Publisher: Humana Press, a part of Springer Science+Business Media, LLC; ISBN: 978-1-58829-895-9; e-ISBN: 978-1-59745-219-9 (ch. 2: p. 8-9) >>
- Richard A. Prayson “Practical Differential Diagnosis in Surgical Neuropathology” (2000); Publisher: Humana Press Inc.; ISBN 0-89603-817-3 (Figures: 32-1 ÷ 7) >>
- Dawna Armstrong, William Halliday, Cynthia Hawkins “Pediatric Neuropathology (text-atlas)” (2007); Publisher: Springer; ISBN 978-4-431-70246-7 (Figures: 5.4-1 ÷ 2., 5.1-1. ÷ 6) >>
- Guidelines Updated for Treatment of Spontaneous Intracerebral Hemorrhage in Adults (“Stroke”; published online May 3, 2007)