Gli anticoagulanti sono farmaci che aiutano a prevenire la formazione di coaguli all’interno dei vasi. A differenza degli antiaggreganti piastrinici che agiscono sull’aggregazione delle piastrine, i farmaci anticoagulanti interferiscono con il processo della coagulazione (la cosiddetta cascata coagulativa).
FARMACI ANTICOAGULANTI
- Eparina (Clexane fl s.c. 2000, 4000, 6000 UI): attivatore della antitrombina III potenziandone l’azione inibitoria nei confronti dei fattori della coagulazione Xa e IIa (trombina). Data la necessità di somministrazione parenterale, gli anticoagulanti eparinici sono utilizzati generalmente in fase acuta per la prevenzione e gestione acuta del tromboembolismo arterioso e venoso e non nella prevenzione e gestione cronica, principalmente nelle seguenti condizioni: :
- fibrillazione atriale (in concomitanza di cardioversione elettrica o farmacologica, in corso di ablazione, etc)
- trombosi venosa profonda (per la prevenzione e gestione della tromboembolia polmonare, TEP)
- ostruzione arteriosa acuta (in particolare sindrome coronaria acuta e ictus ischemico)
- intervento chirurgico maggiore (in particolare ortopedico)
- emodialisi.
- Lixiana® (Endoxaban): inibitore del fattore Xa che consente la trasformazione della protrombina in trombina (fattore IIa)
- Dabigatran (Pedraxa®), se coesiste una fibrillazione atriale: inibitori del fattore IIa (trombina) che favorisce la trasformazione di fibrinogeno in fibrina.
- Coumadin® cpr (warfarin): Antagonista della vitamina K (vitamina implicata nella funzione di vari fattori della cascata della coagulazione). Sono i farmaci maggiormente prescritti nella terapia anticoagulante orale (TAO) cronica.
Dato che la dose di anticoagulanti necessaria è molto variabile tra i diversi individui, è necessario misurare regolarmente il tempo di coagulazione attraverso un esame ematico, l’INR (International Normalized Ratio o tempo di protrombina), per essere certi che il trattamento sia condotto in maniera efficace, sicura e al giusto dosaggio. Più è alto il valore dell’INR e maggiore è la fluidità del sangue.
Il valore normale fisiologico dell’INR in un soggetto sano è tra 0,8 e 1,2.
ANTIAGGREGANTI PIASTRINICI
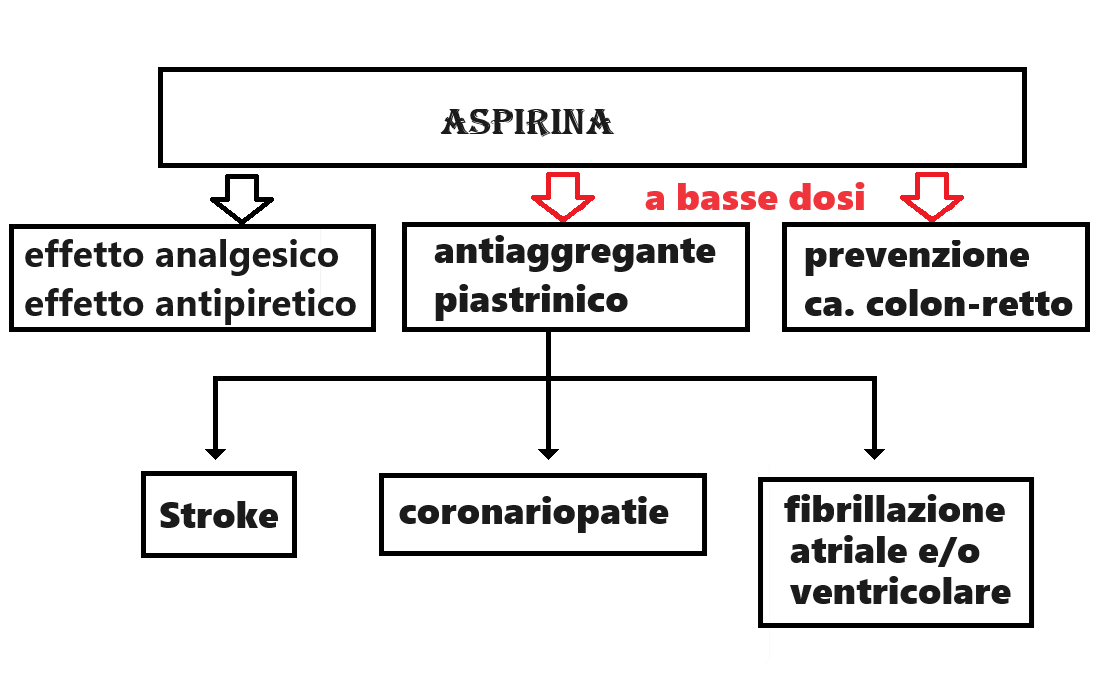
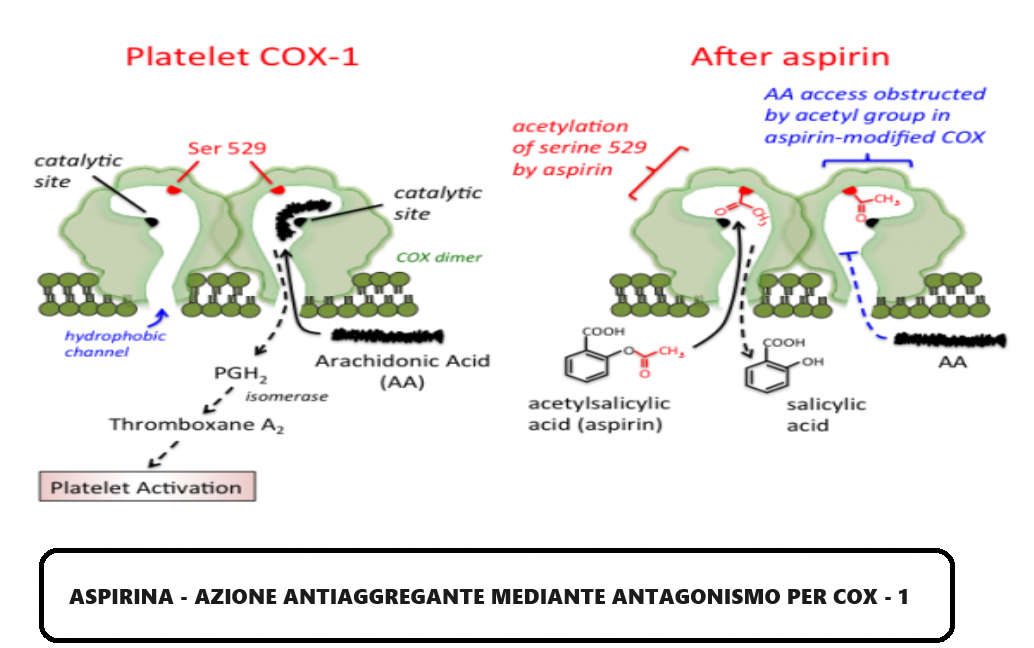
- Aspirina (acido acetilsalicilico, ASA) esplica azione antinfiammatoria, antipiretica e antiaggregante piastrinica. A basse dosi (100 mg – 2 gr) l’aspirina esercita un’azione antiaggregante piastrinica mediante inibizione non selettiva della cicloossigenasi 1 a livello piastrinico (COX 1 piastrinica). A dosi più elevate, l’aspirina inibisce entrambe le isoforme di COX (COX-1 e COX-2) ed è la base molecolare degli effetti analgesici, antipiretici e antinfiammatori. l’effetto antipiastrinico dell’aspirina dura 8-10 giorni (la vita delle piastrine). L’aspirina inoltre sembra esplicare un ruolo di prevenzione nei confronti del ca. del colon-retto. L’aspirina a dosi da basse a moderate (75 mg-2 g/giorno) inibisce la secrezione di acido urico e fa aumentare il rischio di attacchi di gotta.
- Perfalgan® fiale 10 ml 10 mg/ml per infusione endovena (Paracetamolo)
- Persantin® (Dipiridamolo): determina un incremento della produzione e secrezione, da parte dell’endotelio vascolare, di PGI2, prostaciclina con effetti opposti al Trombossano A2, capace quindi di indurre vasodilatazione ed inibire l’aggregazione piastrinica.
- Tiklid
Un sovradosaggio di aspirina può comportare una serie di effetti avversi metabolici, omeostatici, respiratori e sul sistema nervoso centrale.

Clopidogrel (Plavix®): inibitore P2Y12, farmaco di seconda scelta rispetto all’aspirina. Si usa come farmaco antiaggregante piastrinico alternativo all’aspirina per terapia long-term specialmente dopo aver completato il trattamento acuto con doppia terapia antipiastrinica (DAPT) a base di clopidogrel + aspirina.
References:
- J. R. Vane e R. M. Botting, The mechanism of action of aspirin, in Thrombosis Research, vol. 110, n. 5-6, 15 giugno 2003, pp. 255–258
- Argentina Ornelas, Niki Zacharias-Millward e David G. Menter, Beyond COX-1: the effects of aspirin on platelet biology and potential mechanisms of chemoprevention, in Cancer Metastasis Reviews, vol. 36, n. 2, 2017-06, pp. 289–303
- J. R. Vane, Y. S. Bakhle e R. M. Botting, Cyclooxygenases 1 and 2, in Annual Review of Pharmacology and Toxicology, vol. 38, 1998, pp. 97–120
- Megan N. Hall, Hannia Campos e Haojie Li, Blood levels of long-chain polyunsaturated fatty acids, aspirin, and the risk of colorectal cancer, in Cancer Epidemiology, Biomarkers & Prevention: A Publication of the American Association for Cancer Research, Cosponsored by the American Society of Preventive Oncology, vol. 16, n. 2, 2007-02, pp. 314–321
- Diangeng Li, Peng Wang e Yi Yu, Tumor-preventing activity of aspirin in multiple cancers based on bioinformatic analyses, in PeerJ, vol. 6, 2018, pp. e5667
- C. Durnas e B. J. Cusack, Salicylate intoxication in the elderly. Recognition and recommendations on how to prevent it, in Drugs & Aging, vol. 2, n. 1, 1992, pp. 20–34
- Valentina Cosentino, Sant’Aspreno: il santo che ha inventato l’Aspirina, su grandenapoli.it, 3 luglio 2015.

