Ultimo aggiornamento 2021-05-19 12:38:20
DEFINIZIONE: la Policistosi Ovarica (PCOS) è una sindrome endocrinologica e metabolica eterogenea caratterizzata da:
- anovulazione cronica,
- elevati livelli sierici di ormoni sessuali maschili
- segni clinici di iperandrogenismo
- disfunzione metabolica.
L’eterogeneità clinica è la regola in questo disturbo: la disfunzione ovulatoria si verifica nell’80-100% delle donne con PCOS, La morfologia ovarica policistica è presente nel 70-90%, l’iperandrogenismo nel 50-100% e la disfunzione metabolica nel 50-70% a seconda della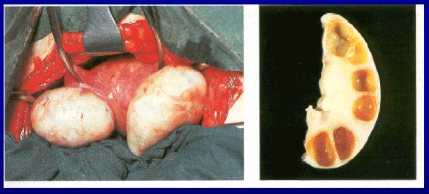 tipologia metodologica utilizzata dai rispettivi ricercatori.
tipologia metodologica utilizzata dai rispettivi ricercatori.
Un Consensus Conference internazionale (1) Rotterdam European della Society for Human Reproduction/American Society of Reproductive Medicine (ASRM) del 2003 ha stabilito che la PCOS, dopo l’esclusione di altre eziologie come l’iperplasia surrenale congenita, tumori secernenti androgeni, o la sindrome di Cushing, debba avere almeno due delle tre seguenti patologie:
1. oligovulazione e/o anovulazione
2. iperandrogenismo e/o iperandrogenemia
3. PCOM (Polycystic Ovary Morfology on ultrasound)
In pratica la PCOS è una sindrome caratterizzata dalla più ampia associazione di sintomi non sempre tutti presenti contemporaneamente. Nel 2012, un consensus di esperti del National Institutes of Health (NIH) ha espresso la convinzione che il nome PCOS provochi confusione ed ostacoli alla comprensione della patologia e alla sua terapia non rappresentando in modo soddisfacente le manifestazioni anatomiche, cliniche e metaboliche di questa sindrome. Considerando l’iperandrogenismo come elemento chiave di questa sindrome hanno suggerito che la sindrome sia chiamata  anovulazione cronica iperandrogenica (HCA). L’individuazione anatomica delle ovaie policistiche, in assenza di iperandrogenismo e anovulazione, non è sufficiente per essere inclusa nella descrizione della sindrome, anche se si affida al suo uso per convenzione, non necessariamente alla correttezza (2-6). Ed in ciò concordano con quanto si è concluso nel Consensus ESHRE del 2003.
anovulazione cronica iperandrogenica (HCA). L’individuazione anatomica delle ovaie policistiche, in assenza di iperandrogenismo e anovulazione, non è sufficiente per essere inclusa nella descrizione della sindrome, anche se si affida al suo uso per convenzione, non necessariamente alla correttezza (2-6). Ed in ciò concordano con quanto si è concluso nel Consensus ESHRE del 2003.
La PCOS la più frequente patologia endocrina delle donne in età riproduttiva. Si accompagna spesso ad insulino-resistenza e conseguente iperinsulinemia e diabete mellito tipo II (10%). Nelle pazienti PCOS con infertilità e algia pelvica si sono riscontrate lesioni  endometriosiche di I° e II° grado nel 74% dei casi (2).
endometriosiche di I° e II° grado nel 74% dei casi (2).
La multifattorietà sintomatologica ed etiologica della PCOS consente diversi approcci a tale patologia e quindi, per una più approfondita comprensione, possiamo rappresentare almeno 3 diverse classificazioni: dinamica, etiopatogenetica e anatomo-patologica.
1° Classificazione dinamica: basata suii livelli basali delle gonadotropine (Gn) e sulla risposta delle Gn ai test di stimolazione:
Tipo I: comprende la classica PCOS descritta da Stein-Leventhal nel 1935 (58) e catatterizzata da:
- disordini di tipo mestruale (amenorrea, ipomenorrea, oligomenorrea). L’incidenza dei cicli mestruali normali è più frequente nelle pazienti irsute che nelle pazienti non irsute.
- segni di iperandrogenismo (irsutismo, obesità di tipo ginoide o di tipo androide, acne, seborrea, ipoplasia mammaria); Si può avere iperandrogenismo senza iperandrogenemia oppure iperandrogenemia senza iperandrogenismo.
- ovaie policistiche bilaterali con cisti multiple di dimensioni variabili, iperplasia e fibrosi dello stroma, iperplasia della teca interna, ispessimento sclerotico della superficie ovarica dovuto ad una aumentata collagenizzazione.
- caratteristica della sindrome secondo gli AA. era la risposta favorevole alla resezione cuneiforme delle ovaie.
- gli AA esclusero quei casi con ovaie multicistiche di dimensioni normali (v.n.: Ø 2.5 cm x 1.4 cm; volume 3 cm3 circa), attualmente classificate come ovaie multifollicolari dell’adolescenza.
- gli AA inoltre esclusero anche i casi di ipertecosi -cellule stromali luteinizzate separate dai follicoli-. Le donne con ipertecosi producono più testosterone e conseguentemente sono più virilizzate di quelle con PCOS.
– Caratteristiche della PCOS sec. STEIN LEVENTHAL (Tipo I)
| Disordini mestruali | Segni di iperandrogenismo | Alterazioni ovariche |
|
Amenorrea 5% |
Irsutismo |
cisti multiple di dimensioni variabili |
|
Ipomenorrea |
Alopecia androgenetica |
iperplasia dello stroma |
|
Oligomenorrea 85% |
obesità di tipo ginoide |
fibrosi dello stroma |
|
Cicli normali 10% |
Acne |
Collagenizzazione della superficie ovarica |
|
Seborrea |
||
|
ipoplasia mammaria |
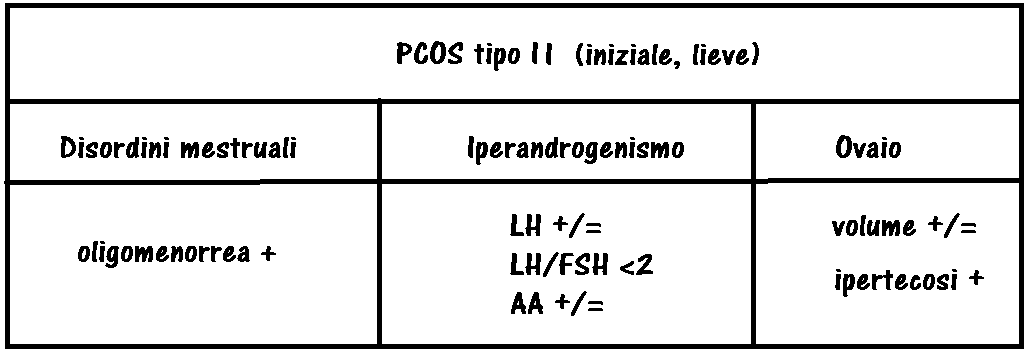
Tipo II comprende forme iniziali della sindrome con livelli sierici di LH normali o di poco aumentati, lieve iperandrogenismo e da ovaie di poco o nulla aumentate di volume pur presentando un certo grado di ipertecosi ovarica.
L’ovaio multifollicolare invece è una patologia che presenta solo un quadro ecografico di micropolicistosi ovarica, con minimo o assente aumento di volume e apparentemente senza implicazioni cliniche.
Volume ovarico – v.n. nella donna in età fertile: 2.5 x 1.4 cm
– Classificazione dinamica comparativa della PCOS:
| PARAMETRI | TIPO I: (Stein-Lev. Classica) |
TIPO II: (Forme lievi, iniziali) |
|
+++ |
+ – – |
|
+ – |
+ – – – |
|
> 3 |
< 2 |
|
+++ “esplosiva” |
+ |
|
+ + + |
+ |
|
++ |
+ |
|
+++ |
+ |
|
+ | ++ |
|
++ |
+ |
|
+++ |
+ |
|
++ |
+ |
|
+ + |
+ |
(diametro 2-10 mm) |
>12 |
7-10 |
2° Classificazione etiopatogenetica: in base alla sede di origine del primum movens ipotizzato:
- patologia centrale,
- etiologia di origine ovarica,
- etiologia di origine surrenalica
- alterazioni geniche
- fattori esterni pre-natali e post-natali
3° Classificazione anatomopatologica: in 4 tipi: dal tipo I al tipo IV diminuisce il numero delle cisti e aumenta il numero dei follicoli atresici e l’iperplasia stromale.
| – CLASSIFICAZIONE ANATOMOPATOLOGICA DELLA PCOS | ||||
|
TIPO I |
TIPO II |
TIPO III |
TIPO IV |
|
| Numero di cisti |
++++ |
+++ |
++ |
+ |
| Follicoli atresici |
+ |
++ |
+++ |
++++ |
| Ipertecosi |
+ |
++ |
+++ |
++++ |
FREQUENZA: La PCOS presenta una frequenza del 2-20% a seconda dei criteri con cui viene valutata dai diversi Autori. È accettabile il dato di 5% delle donne in età fertile. La frequenza aumenta di molto nelle donne affette da diabete mellito di tipo II e di insulino resistenza (16). Non ci sono correlazioni con la razza. L’incidenza di PCOS in madri e sorelle di pz PCOS è rispettivamente del 24% e del 32% (27). L’insorgenza è tipicamente dell’età puberale (puberal onset). In quest’epoca la base funzionale ovarica è particolarmente favorevole allo sviluppo di situazioni di iperandrogenismo e anovularietà (42).
Un profilo particolare presenta la Pre-PCOS che oltretutto offre un’altra teoria etiologica: LBW-early-life sequence.
Diagnosi differenziale della PCOS:
- iperplasia surrenale congenita,
- tumori secernenti androgeni,
- sindrome di Cushing.
BIBLIOGRAFIA:
-
Azziz R, Woods KS, Reyna R, Key TJ, Knochenhauer ES, Yildiz BO. The prevalence and features of the polycystic ovary syndrome in an unselected population, J Clin Endocrinol Metab, 2004, vol. 89 (pg. 2745– 2749)
- Kristin J. Holoch, Ricardo F. Savaris, David A. Forstein, Paul B. Miller, H. Lee Higdon, Creighton E. Likes, Bruce A. Lessey: “Coexistence of polycystic ovary syndrome and endometriosis in women with infertility”. Journal of Endometriosis 2014; 6(2): 79 – 83
- Adashi EY, Rock JA, Guzick D, Wentz AC, Jones GS, Jones HW Jr. Fertility following bilateral ovarian wedge resection: a critical analsysis of 90 consecutive cases of the polycystic ovary syndrome. Fertil Steril 1981; 36:320 – 5.
- Toaff R, Toaff ME, Peyser MR. Infertility following wedge resection of the ovaries Am J Obstet Gynecol 1976; 124:92 – 6.
- Comparison of the effects of ovarian cauterization and gonadotropin-releasing hormone agonist and oral contraceptive therapy combination on endocrine changes in women with polycystic ovary disease. Fertil Steril 1996; 65:1115 – 1118
- Insler V, Lunenfeld B. Polycystic ovarian disease: a challenge and controversy. Gynecol Endocrinol 1990; 5:51 – 69.
- Greenblatt E, Casper RF. Endocrine changes after laparoscopic ovarian cautery in polycystic ovary syndrome. Am J Obstet Gynecol 1987; 156:279 – 85.
- Kamrava MM, Seibel MM, Berger MJ, Thompson I, Taymor ML. Reversal of persistent anovulation in polycystic ovarian disease by administration of chronic low-dose follicle-stimulating hormone. Fertil Steril 1982; 37:520 – 3
- Parisi L., Tramonti M., Casciano S., Zurli A., Gazzarini O.: The role of ultrasound in the study of polycystic ovarian disease. J. Clin. Ultrasound 10:167,1982.
- Barreca A; Del Monte P; Ponzani P; Artini PG; Genazzani AR; Minuto F: “Intrafollicular insulin-like growth factor-II levels in normally ovulating women and in patients with polycystic ovary syndrome”. Fertil Steril. 1996 Apr. 65(4). P 739-45.
- Orvieto R; Ben-Rafael Z TI:Etiology of ovarian hyperstimulation syndrome? [letter; comment] SO:Fertil Steril. 1995 Oct. 64(4). P 871-2.
- Utiger R.D.: Insulin and the polycystic ovary sindrome. The New England J. of Medic., Vol. 335, n. 9, Agosto 1996.
- Cook C et al: “Relatioship between serum müllerian-inhibiting substance and other reproducyive hormones in untreated women with polycystic ovary syndrome and normal women. Fertil Steril 2002 Jan, 77,1:141-146.
- Yen SSC: “Polycystic ovary syndrome: hyperandrogenic chronic anovulation. In: Yen SSC, Jaffe RB, Barbieri RL, eds Reproductive endocrinology, physiology, pathophysiology and clinical management, 4th ed. Philadelphia; WBSaunders, 1999;436-478
- Ueno S et al: “Müllerian-inhibiting substance in the adult rat ovary during various stages of the estrous cycle”. Endocrinology 1989;125:1060-1066.
- Takakura K et al: “Follicle-stimulating hormone receptor gene mutations are rare in Japanese women with premature ovarian failure and polycystic ovary syndrome”. Fertil Steril 2001;75,1:207-209.
- Ovalle F and Azziz R: “Insulin resistance, polycystic ovary syndrome and type diabetes mellitus”. Fertil Steril 2002;77,6:1095-1105.
- Le Roith D, Zick Y: “Recent advances in our understanding of insulin action and insulin resistance”. Diabetes Care 2001; 24:588-597.
- Alberti K, Zimmet P: “Consultation Group. Definition, diagnosis and classification of diabetes mellitus and its complications. Part 1: diagnosis and classification of diabetes mellitus, provisional report of a WHO consultation”. Diabet Med 1998;15:39-53.
- Glueck CJ et al: “Continuing metformin throughout pregnancy in women with polycystic ovary syndrome appears to safely reduce first-trimester spontaneous abortion: a pilot study”. Fertil Steril 2001;75,1:46-52.
- Selma F et al: “Candidate gene analysis in premature pubarche and adolescent hyperandrogenism”. Fertil Steril 2001;75,4:724-730.
- Bale A.H: “Hypersecretion of luteinizing hormone and the polycystic ovary sindrome”. Human Reprod 1993;8 suppl 2:123-128.
- Genazzani AR et al: “Opioid control of gonadotrophin secretion in humans”. Human Reprod 1993;8 suppl 2:151-153.
- Scheele F et al: “Pulsatile gonadotrophin releasing hormone stimulation after medium-term pituitary suppression in polycystic ovary syndrome”. Human Reprod 1993;8 supplem 2:197-199.
- Filicori M, Campaniello E, Michelacci L, Pareschi A, Ferrari P, Bolelli GT, Flamigni C: “Gonadotrophin-releasing hormone analog suppression render polycystyc ovarian disease patients more susceptible to ovulation induction with pulsatile Gn-RH”. J Clin Endocrinol Metab 1988;66:327-333.
- Keslie S et al.: « Effect of oral micronized progesterone on androgen levels in women with polycystic ovary syndrome ». Fertil Steril 2002; 77,6:1125-27.
- Azziz R et al: “Screening for 21-Hydroxylase deficient non classic adrenal hyperplasia among hyperandrogenic women: a prospective study”. Fertil Steril 1999;72:915-925.
- Kahsar-Miller MD et al: “Prevalence of Polycystic ovary syndrome in first-degree relatives of patients with PCOS”. Fertil Steril 2001;75,1:53-58.
- Efstathiadou Zand Tsatsoulis A: “Long-term remission of ovarian hyperandrogenism after short-term treatment with a gonadotropin-releasing hormone agonist”. Fertil Steril 2001;75,1:59-62.
- Glueck CJ et al: “Metformin therapy throughout pregnancy reduces the development of gestational diabetes in women with polycystic ovary syndrome”. Fertil Steril 2002;77,3:520-525.
- Townsend RR, Dipette DJ, Lyeux TR, Wolfe RR: “The role of the renin-angiotensin System in insulin sensitivity in normotensive subjects”. Am J Med Sci 1993;305:67-71.
- Do YS et al: “Human ovaria theca cells are a source of renin”. Proc Nat Acad Sci USA;1988;85:1957-1961.
- Heard M, Pierce A, Carson S, Buster JE: “Pregnancy following use of metformin for ovulation induction in patients with polycystic ovary syndrome”. Fertil Steril 2002;77,4:669-673
- Legro RS: “Polycystic ovary syndrome. Phenotype to genotype”. Endocrinol Metab Clin North Am 1999;28:379-396.
- Gharani FS, McCarthy M: “Genetic abnormalities in polycystic ovary syndrome”. Ann Endocrinol (Pris) 1999;60:131-133.
- Mastorakos G, Koliopoulos C and Creatsas G : « Androgen and lipid profiles in adolescents with polycystic ovary syndrome who were treated with two forms of combined oral contraceptives ». Fertil Steril 2002;77,5:919-927.
- Robinson S et al: “Dyslipidaemia is associated with insulin resistance in women with polycystic ovaries”. Clin Endocr (Oxford) 1996;44:277-284.
- Telli MH, Yildrim M and Noyan V: “Serum leptin levels in patients with polycystic ovary syndrome”. Fertil Steril 2002;77,5:932-935.
- Waldstreicher J, Santoro NF, Hall JE, Filicori M, Croley WF jr: “Hyperfunction of the hypotalamic-pituitary axis in women with polycystic ovarian disease: indirect evidence of a partial gonadotroph desensitization”. J Clin Endocrinol Metab 1988;66:165-172.
- Cozzolino D et al: “The involvment of the opioid system in human obesità: a study in normal weight relatives of obese people”. J Clin Endocrinol Metab 1996;81:713-718.
- Bates GW and Whitworth NS: “Effects of body weigth reduction on plasma androgens in obese, infertile women”. Fertil Steril 1982;38:406-409.
- Fruzzetti F, Bersi C, Parrini D, Ricci C and Genazzani AR: “Effect of long-term naltrexone treatment on endocrine profile, clinical features, and insulin sensitivity in obese women with ovary syndrome”. Fertil Steril 2002;77,5:936-944.
- Amer SA, Banu Z, Li TC, Cooke ID.: “Long-term follow-up of patients with polycystic ovary syndrome after laparoscopic ovarian drilling: endocrine and ultrasonographic outcomes”. Hum Reprod 2002 Nov;17(11):2851-7.
- Glueck CJ, Wang P, Goldenberg N, Sieve-Smith L.: “Pregnancy outcomes among women with polycystic ovary syndrome treated with metformin”. Hum Reprod 2002 Nov;17(11):2858-64.
- Costello MF, et al: “A systematic review of the reproductive system effects of metformin in patients with polycystic ovary syndrome”. Fertil Steril 2003,79,1-13.
- Dunaif A: “Insulin resistance and the polycystic ovary syndrome : mechanism and implications for pathogenesis . Endocr. Rev. 1997,18:774-800.
- Dunaif A: “Molecular mechanisms of insulin resistance in the polycystic ovary syndrome “. Semin Reprod Endocrinol 1994;12:15-20.
- Nestler JE et6 al: “A direct effect of hyperinsulinemia on serum sex hormone-binding globulin levels in obese women with the polycystic ovary syndrome”. J Clin Endocrin Metab 1991;72:83-89.
- Utiger R: „Insulin and polycystic ovary syndrome“. N Engl J Med 1996;335:657-658.
- Futterweit W: “Polycystic ovary syndrome: clinical perspectives and management”. Obstet Gynaecol Surv 1999;54:403-413.
- Carmina E and Lobo RA: “Treatment of hyperandrogenic alopecia in women”. Fertil Steril 2003;79,1:91-95.
- Haas DA, Carr BR, Attia GR: “Effects of metformin on body mass index, menstrual cyclicity, and ovulation induction in women with polycystic ovary sindrome”. Fertl Steril 2003,79,3:468-481.
- Fulghesu AMet al: “A new ultrasound criterion for the diagnosis of polycystic ovary syndrome: the ovarian stroma/total area ratio”. Fertil Steril 2001;76:326-331.
- Paula A. Radon, MD, Michael J. Mcmahon, MD, Mph And William R. Meyer, MD: “Impaired Glucose Tolerance in Pregnant Women With Polycystic Ovary Syndrome” Obstetrics & Gynecology 1999;94:194-197.
- Lord JM et al, BMJ 2003 ; 327 :951
- Ibanez L et al, J Clin Endocrinol Metab 2003; 88:2600-2606
- Sahin Y, Yirmibes U, Kelestimur F, Aygen E.: “The effects of metformin on insulin resistance, clomiphene-induced ovulation and pregnancy rates in women with polycystic ovary syndrome”. European Journal of Obstetrics & Gynecology and Reproductive Biology, Volume 113, Issue 2, Pages 214 – 220.
- Stein IF, Leventhal ML: “Amenorrea associated with bilateral polycystic ovaries”. Am J Ostet Ginecol 1935;29:181-191.
- Futterweit W. Polycystic ovary syndrome: clinical perspectives and management. Obstet Gynecol Surv 1999 Jun;54(6):403-13.
- Lanzone et al: “Gli iperandrogenismi e la sindrome dell’ovaio policistico”. Endocrinologia Ginecologica; Editeam editore; Cento (FE); 2004; pagg193-210.
- Rotterdam ESHRE/ASRM-Sponsored PCOS Consensus Workshop Group. Revised 2003 consensus on diagnostic criteria and long-term health risks related to polycystic ovary syndrome”. Fertil Steril 2004;81:19-25.
- Dunaif A: “Insulin resistance in women with polycystic ovary syndrome” Fertil Steril 2006;86,suppl 1:13-14
La struttura fisiopatologica primaria di questa sindrome consiste nella presenza cronica e persistente di livellli elevati di LH con un rapporto LH/FSH superiore a 3, con un certo grado di iperandrogenismo ovarico e di iperestrogenismo relativo, e con ovaie ingrandite e policistiche (tab. 0-1).
| Tab. 0-1 CARATTERISTICHE PRINCIPALI DELLA PCOS |
| LH elevato |
| LH/FSH > 3 |
| Iperandrogenismo ovarico (Androstendione e Testosterone) |
| Ovaie ingrandite e policistiche |
L’espressione clinica di questa struttura endocrina (irsutismo, obesità, iperinsulinismo e acantosi) non presenta elementi cruciali nel definire la sindrome (tab. 0-2).
| Tab. 0-2 – SEGNI CLINICI DELLA PCOS |
| Irsutismo |
| Obesità |
| Iperinsulinismo |
| Acantosi *** |
*** Acanthosis nigricans : la pelle appare ispessita, con pigmentazione brunastra e superficie ruvida, talvolta verrucosa, limitata solitamente al collo e alle ascelle. Questo fenomeno si accompagna ad insulino-resistenza, essendone, anzi, una spia. In questo caso, la grave insulino-resistenza è sproporzionata rispetto alle condizioni associate di iperandrogenismo e obesità ; le lesioni della pelle sembrano essere causate dall’iperinsulinemia.
Esiste un accordo generale sull’insorgenza puberale della micropolicistosi ovarica, anche se non esiste alcuno studio accettabile che documenti le prime tappe della malattia.
DD adolescenti con LH elevato/PCOS
Confrontando le caratteristiche endocrine delle adolescenti PCOS con quelle delle anovulatorie con LH alto – il cui profilo circadiano è effettivamente diverso da quello delle adolescenti anovulatorie con LH normale (Fig. 2) – si rileva che gli aspetti secretori dell’LH sono sovrapponibili dal punto di vista sia episodico che circadiano, così come l’iperandrogenismo. Nonostante l’impressione coincidenza di queste importanti carat-teristiche, non sembra che queste ragazze possono essere classificate come PCOS.
La nostra opinione é che le caratteristiche PCOS-simili delle adolescenti appartengono a sentieri funzionali endocrini ed ovarici che mostrano, a differenza della PCOS, una grande plasticità durante il periodo di sviluppo che può condurre alla maturità in alcuni soggetti.
La riduzione dei livelli medi di LH e quindi anche di androgeni é infatti sostenuta da una diminuzione della frequenza e dell’ampiezza delle pulsazioni che si accompagna alla scomparsa del ritmo circadiano invertito nei soggetti che acquisiscono la capacità ovulatoria (Fig. 3). D’altra parte, la persistenza di caratteristiche simil-PCOS oltre l’adolescenza indica probabilmente la strutturazione irreversibile di un’anoma-lia endocrina.
Sfortunatamente non é ancora possibile identificare un indice significativo di avvenuta transizione dall’adolescenza all’età adulta, così come attualmente è assai difficile documentare quali siano i fattori cruciali responsabili del viraggio verso la normale ovulatorietà o verso la patologia manifesta in queste giovani donne.
Bibliografia:
- Rotterdam ESHRE/ASRM-Sponsored PCOS Consensus Workshop Group. Revised 2003 consensus on diagnostic criteria and long-term health risks related to polycystic ovary syndrome”. Fertil Steril 2004;81:19-25.
- Rosenwaks Z: Polycystic ovary syndrome, an enigmatic syndrome begging for a name change. Fertil Steril 2017;108,5:748-749
- Azziz, R. Polycystic ovary syndrome: what’s in a name?. J Clin Endocrinol Metab. 2014; 99: 1142–1145
- Dunaif, A. and Fauser, B.C.J.M. Renaming PCOS—a two-state solution. J Clin Endocrinol Metab. 2013; 98: 4325–4328
- Quinn, M.M., Kao, C.-N., Ahmad, A., Lenhart, N., Shinkai, K., Cedars, M.I. et al. Raising threshold for diagnosis of polycystic ovary syndrome excludes population of patients with metabolic risk. Fertil Steril. 2016; 106: 1244–1251
- Teede, H., Gibson-Helm, M., Norman, R.J., and Boyle, J. Polycystic ovary syndrome: perceptions and attitudes of women and primary health care physicians on features of PCOS and renaming the syndrome. J Clin Endocrinol Metab. 2014; 99: E107–E111
[1] PCOM = Polycystic ovary morphology on ultrasound
[2] HA clinico: virilizzazione, irsutismo, acne, obesità addominale; HA biologico: T>50 ng/ml e LH/FSH >2
[3] In condizioni normale è secreto al 50% dall’ovaio e al 50% dal surrene mentre nella PCOS 1 è secreto quasi esclusivamente dall’ovaio. Dalla sua conversione epatica ed extra-epatica deriva il testosterone plasmatico; anche l’aumento dell’estradiolo e soprattutto dell’estrone derivano dalla conversione periferica dell’Androstenedione.


6 commenti
Hmm is anyone else experiencing problems with the images
on this blog loading? I’m trying to figure out if its a problem on my end or if it’s the blog.
Any feedback would be greatly appreciated.
It’s actually a nice and useful piece of info. I am satisfied
that you simply shared this useful information with us.
Please keep us informed like this. Thanks for sharing.
Thanks a lot for sharing this with all of us you really recognise what you are talking approximately!
Bookmarked. Kindly additionally discuss with my website =).
We can have a link exchange arrangement between us
I am actually happy to read this web site posts which consists
of tons of useful information, thanks for providing
these kinds of information.
Hello, Neat post. There is a problem together with your site in internet explorer,
could test this? IE still is the marketplace chief and a big section of other folks will
leave out your excellent writing because
of this problem.
I have been surfing online more than 2 hours today,
yet I never found any interesting article like yours.
It’s pretty worth enough for me. In my opinion, if all web owners and bloggers made good content as you did, the net will be a lot more useful
than ever before.