La tiroidite post-partum (PPT) è una particolare forma di tiroidite autoimmune che si caratterizza per avere una precisa collocazione temporale: dai 6 ai 12 mesi dopo il parto. E’ caratterizzata inoltre da  assenza di dolore (“painless”) e assenza di gozzo o gozzo molto piccolo. Compare di solito dopo una gravidanza a termine; sono descritti casi di tiroiditi post aborto. Controversi sono, ad oggi, gli studi che correlerebbero la tiroidite post-partum od anche la sola positività autoanticorpale tiroidea con la sindrome depressiva post partum. Tuttavia, alcuni studi, recentemente, dimostrerebbero una correlazione tra positività autoanticorpale e depressione post-partum, indipendentemente dalla funzione tiroidea.
assenza di dolore (“painless”) e assenza di gozzo o gozzo molto piccolo. Compare di solito dopo una gravidanza a termine; sono descritti casi di tiroiditi post aborto. Controversi sono, ad oggi, gli studi che correlerebbero la tiroidite post-partum od anche la sola positività autoanticorpale tiroidea con la sindrome depressiva post partum. Tuttavia, alcuni studi, recentemente, dimostrerebbero una correlazione tra positività autoanticorpale e depressione post-partum, indipendentemente dalla funzione tiroidea.
Esistono diversi tipi di tiroidite che per prevalenza, decorso clinico e caratteristiche di laboratorio, si differenziano una dall’altra. La tiroidite acuta è una infiammazione di tipo granulocitario, la subacuta di tipo granulomatoso, la cronica di tipo linfocitario. La tiroidite acuta è molto rara e dovuta ad infezioni batteriche o parassitarie, la tiroidite subacuta (tiroidite di De Quervain) è di origine virale. Entrambe sono solitamente transitorie e guariscono con la restituito ad integrum della tiroide. La tiroidite cronica, invece, ha una eziologia sconosciuta, con patogenesi autoimmune, ed ha una varietà di manifestazioni cliniche che rispecchiano l’evoluzione del processo infiammatorio della ghiandola. Spesso i pazienti con tiroidite cronica hanno altre malattie autoimmuni associate e nella famiglia esistono altri casi di tireopatie autoimmuni. Predilige soprattutto le donne anziane ma anche donne giovani nel periodo successivo alla gravidanza. Le tiroiditi croniche, inoltre, possono avere anche altre caratteristiche, comparire dopo una gravidanza ed essere scatenate dall’uso di determinati farmaci. Le più note fra le tiroiditi croniche sono: tiroidite cronica di Hashimoto, tiroidite silente sporadica, tiroidite fibrosa di Riedel, tiroidite da farmaci e la tiroidite silente post-partum (1).
Tiroidite post-partum (PPT): è stata riportata nel 4-7% delle donne, durante i primi 6 mesi dopo il parto. L’incidenza aumenta fino al 20% nelle donne con gozzo, con una tiroidite di Hashimoto, un’anamnesi familiare fortemente indicativa di patologia tiroidea autoimmune o con un diabete mellito di tipo I (insulino-dipendente), rinite allergica ricorrente, nelle fumatrici e nelle puerpere che nel I° trimestre di gravidanze mostravano anticorpi antitiroidei (antimicrosomi (AMT), antiglobulina, TRab anticorpi antirecettori del TSH). La disfunzione tiroidea materna del (post-partum raramente si sviluppa nelle donne con titolo di emoagglutinazione per l’antigene microsomale tiroideo (AMT) 1:100, presente in gravidanza ma è più frequente tra quelle con, un titolo di 1:6400 e presenza di anticorpi antitreoperossidasi (Ab TPO). In quelle con titoli intermedi, l’esito è incerto (2,3).
Etiologia: durante la gravidanza nella donna si sviluppa uno stato di depressione immunologica, che raggiunge il massimo verso l’ultimo trimestre, tanto che si assiste alla riduzione del titolo anticorpale e dell’infiltrato linfocitario tiroideo. Dopo il parto, si ha una netta riduzione della tolleranza immunologica, anzi si assiste ad un vero e proprio rebound immunologico con inasprimento dei fenomeni autoimmunitari.
Epidemiologia: La prevalenza della tiroidite post partum è, in realtà, assai variabile dall’1 al 16% delle donne che hanno partorito: è più bassa nella aree endemiche iodiocarenti, mentre, è nettamente più alta nelle zone recentemente iodiosufficienti o in quelle sottoposte di recente a iodioprofilassi.
Clinica: la tiroidite post-partum presenta un caratteristico andamento trifasico tipico delle tiroiditi destruenti:
La prima fase è quella tireotossica, inizia cira 1-2 mesi dopo il parto e può durare per 1-2 mesi. L’aumento degli ormoni tiroidei in circolo è dovuto ad un aumentato rilascio da parte dei follicoli danneggiati dal processo infiammatorio. Solitamente, comunque, le pazienti hanno solo lievi sintomi di ipertiroidismo (ipertermia, sudorazione, iperglicemia, ipercalcemia, ipertensione arteriosa, tachicardia, aritmia, astenia, adinamia, diarrea, etc).
La seconda fase è quella ipotiroidea, dovuta alla deplezione della riserva di ormoni preformati, con comparsa di sintomi quali astenia, depressione, iperplasia tiroidea con formazione di un piccolo gozzo che possono facilmente essere scambiati con quelli comunemente nel post partum. Inizia dopo 4-8 mesi dal parto e può durare 4-6 mesi.
La terza fase è quella del recupero funzionale; solitamente circa il 50% delle pazienti rimane ipotiroidea, l’altra metà, invece, ritorna eutiroidea anche se tenderà a sviluppare un ipotiroidismo permanente nei 3-4 anni successivi o nelle gravidanze successive.
Solitamente il susseguirsi completo delle tre fasi cliniche è documentabile solo nel 26% dei casi, mentre nel 34% dei casi si manifesta solo ipertiroidismo e nel 40% dei casi appare solo la fase ipotiroidea.
Nella quasi totalità dei casi è apprezzabile un piccolo gozzo di grado I OMS con aumento della consistenza parenchimatosa ghiandolare alla palpazione, indolore alla palpazione.
La diagnosi deve essere clinicamente sospettata in tutte le puerpere, che hanno manifestato positività per gli anticorpi tiroidei AMT, AbTPO e AbTg nel 1° trimestre di gravidanza e che manifestano disfunzione tiroidea e gozzo nei mesi seguenti il parto.
Dal punto di vista clinico laboratoristico per la diagnosi è sufficiente il riscontro di valori soppressi del TSH (< di 0,35 mcU/ml) con o senza elevazione degli ormoni tiroidei FT4 ed FT3 nella fase di ipertiroidismo, elevati del TSH (> di 4 mcU/ml) con o senza riduzione degli ormoni tiroidei nella fase di ipotiroidismo ed il dosaggio degli autoanticorpi AbTPO e AbTg.
Nelle forme sub-cliniche, gli ormoni tiroidei risultano normali ed è solo il TSH ad indirizzarci verso la diagnosi di ipo e di ipertiroiidismo sub-clinico a seconda dei valori elevati o soppressi.
USG: evidenzia una caratteristica e patognomonica ipoecogenicità ghiandolare diffusa o multifocale correlata con l’infiltrazione linfocitaria e con la positività autoanticorpale e che, spesso precede la disfunzione tiroidea. Una persistenza della ipoecogenicità ghiandolare viene universalmente accettata come fattore prognostico negativo per l’evoluzione in ipotiroidismo permanente. All’integrazione colordoppler non si osservano segni di ipervascolarizzazione.
La scintigrafia con I131 o con Tc 99 è controindicata in donne che allattano.
Nei casi sospetti, previa sospensione dell’allattamento per 2-3 giorni, la scintigrafia tiroidea con Tc 99 che evidenzia assente captazione del tracciante e in caso di uso dell’isotopo I123, captazione dello iodio radioattivo < del 5% alla 24a ora.
Di solito la diagnosi di tiroidite post partum è abbastanza agevole se si riscontra tireotossicosi con elevazione degli AbTPO e/o AbTg e negatività dei TRAb (anticorpi anti recettore del TSH), specie se tale positività autoanticorpale si è manifestata nel 1° trimestre di gravidanza.
Agoaspirato: presenza di infiltrazione linfocitaria diffusa o localizzata.
DD con Basedow: la 1a fase di tireotossicosi della tiroidite post partum può far sorgere problemi di diagnosi differenziale con l’ipertiroidismo autoimmune di Graves Basedow.
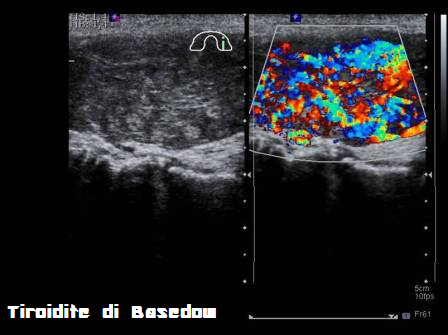 Le due condizioni hanno un decorso clinico ed implicazioni terapeutiche differenti. Intanto nel puerperio la tiroidite post partum è 10 volte più frequente del M. di Basedow. Tuttavia la tiroidite post partum può insorgere in donne con pregresso M. di Basedow o, addirittura, può precederne l’insorgenza. Di solito la tireotossicosi da Basedow è di entità nettamente più grave rispetto alla tiroidite post-partum che ha una durata più breve e non è associata ad esoftalmopatia.
Le due condizioni hanno un decorso clinico ed implicazioni terapeutiche differenti. Intanto nel puerperio la tiroidite post partum è 10 volte più frequente del M. di Basedow. Tuttavia la tiroidite post partum può insorgere in donne con pregresso M. di Basedow o, addirittura, può precederne l’insorgenza. Di solito la tireotossicosi da Basedow è di entità nettamente più grave rispetto alla tiroidite post-partum che ha una durata più breve e non è associata ad esoftalmopatia.
Il riscontro di anticorpi anti recettore del TSH è quasi sempre diagnostico di M. di Basedow, anche se, in alcuni casi di tiroidite post partum, può riscontrarsi positivizzazione dei TRAb a basso titolo.
Dal punto di vista laboratoristico il riscontro di un rapporto tra T3/T4 < di 20 è tipico delle tiroiditi destruenti, come la tiroidite post-partum.
L’ecografia con l’integrazione color doppler è sicuramente indispensabile per la diagnosi differenziale, perché evidenzia, oltre all’ipoecogenicità ghiandolare, comune alle due condizioni cliniche, l’aumentata vascolarizzazione nel M. di Basedow. Ancora più dirimente è il test di captazione del radioiodio I131 (effettuabile solo nelle donne che non allattano), che evidenzia la ridotta captazione del radiotracciante nella tiroidite post partum e, di contro, un’aumentata fissazione nel Basedow.
DD con Hashimoto: La 2a fase della tiroidite post partum, ipotiroidea, va differenziata dall’ipotiroidismo da tiroidite cronica autoimmune di Hashimoto.
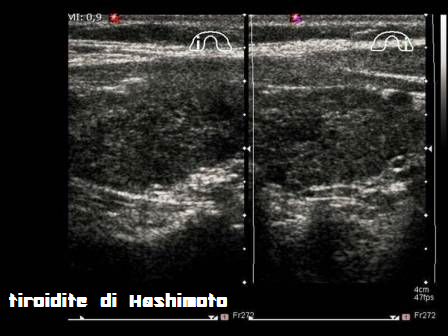 Innanzitutto un ipotiroidismo che insorge dopo un anno dal parto è difficilmente da tiroidite post partum e depone per una forma cronica autoimmune di Hashimoto.
Innanzitutto un ipotiroidismo che insorge dopo un anno dal parto è difficilmente da tiroidite post partum e depone per una forma cronica autoimmune di Hashimoto.
Di contro, se si ha una positività autoanticorpale tiroidea durante il 1° trimestre di gravidanza, con normofunzionalità tiroidea e insorgenza di ipotiroidismo entro 12 mesi dal parto, è più probabile la diagnosi di tiroidite post partum, specie nelle donne con associate altre malattie autoimmuni, in primis il diabete mellito 1° tipo.
In caso non si disponga di tali dati anamnestici del 1° trimestre, la diagnosi di tiroidite del post partum è solo presuntiva, non potendosi escludere un ipotiroidismo autoimmune preesistente alla condizione gravidica. La risoluzione dell’ipotiroidismo nell’arco di qualche mese depone comunque, retrospettivamente, per la tiroidite post-partum.
USG: in tutte e tre le patologie, il parenchima tiroideo si presenta diffusamente ipoecogeno con alcune differenze:
- Hashimoto: ipoecogenicità diffusa con presenza di strie iperecogene intralobari a tipo fibroso,
- Basedow: diffusamente ipoecogeno e disomogeneo con ipervascolarizzazione
- PPT: ipoecogenicità diffusa con aree ipoecogene sfumate diffuse nel parenchima tiroideo a pelle di leopardo.
L’esame citologico (agoapirato), effettuato mediante aspirazione dei noduli sotto guida ecografica permette una diagnosi differenziale nell’80 % dei casi.
L’agoaspirato viene eseguito in posizione sdraiata, con la testa estesa all’indietro su un cuscino (posizione che può dare qualche fastidio alle persone che soffrono di artrosi cervicale) e non necessita di digiuno né di anestesia locale. Si inserisce un ago molto sottile (22-25 G) all’interno del nodulo (in genere sotto guida ecografica) e si aspirano le cellule che successivamente vengono strisciate e fissate su un vetrino per la lettura citologica.
La durata della puntura è estremamente breve (circa 20-30 secondi) ed il dolore è moderato e ben sopportabile. Raramente, dopo l’esame, il dolore può giungere ad essere fastidioso ed in questo casoi comuni analgesici e anti-infiammatori lo calmano efficacemente.
Il rischio di danni alle strutture vitali del collo (vene, arterie, nervi) è quasi assente se viene utilizzata la guida ecografica e se gli operatori sono esperti. In una piccola percentuale di casi (meno del 5%) possono formarsi piccoli ematomi all’interno della tiroide, dolenti ma destinati a riassorbirsi spontaneamente in pochi giorni
Alcuni giorni prima dell’agoaspirato, è opportuno sospendere eventuali farmaci antiaggreganti (aspirina, ticlopidina), eparina o anticoagulanti per evitare il formarsi di ematomi.
Terminato il prelievo, la paziente potrà tornare alle proprie occupazioni dopo pochi minuti di osservazione.
Terapia della tiroidite post-partum:
- La terapia della tiroidite post partum varia a seconda della fase clinica e dell’espressività sintomatologia.
- La fase di tireotossicosi, è spesso transitoria e di lieve entità e può non richiedere alcun trattamento. Non è indicato il trattamento con tionamidi (Tapazole cp 5 mg), perchè la tireotossicosi è causata ad un aumentato rilascio di ormoni e non da una reale iperfunzione tiroidea.
- Nei casi in cui la sintomatologia sia importante (tachicardia spiccata, sudorazione, ansia, tremori, etc.) potrebbe essere utile la somministrazione di beta-bloccanti (propanololo 10-40 mg X 3 die o atenololo 25-100 mg/die in monosomministrazione giornaliera). Entrambi i beta bloccanti non presentano alcuna controindicazione in caso di allattamento al seno.
- Prednisone (Deltacortene® cpr 5mg, 25 mg): 40 mg/die per 4 settimane con dosi a scalare
- Nella fase di ipotiroidismo transitorio, solitamente, non è richiesta alcuna terapia sostitutiva, a meno che la sintomatologia non sia particolarmente importante; in tal caso deve essere instaurata una terapia sostitutiva con levo-tiroxina.
Ancora controversa è invece la terapia con L-T4 in caso di ipotiroidismo sub-clinico (TSH elevato > di 4 mcU/ml con normalità di FT4 ed FT3), data, spesso, la transitorietà di tale fase ipotiroidea. Tuttavia, in caso di ipotiroidismo sub-clinico, con associata positività autoanticorpale (AbTPO e AbTg), è opportuna l’instaurazione di adeguata terapia tiroxinica, magari rivalutando ad 8 mesi – 1 anno l’eventuale ripristino della normofunzionalità tiroidea sospendendo l’L-T4 o provando a dimezzarne il dosaggio, valutando la risposta del TSH. per un anno, dopo di che la posologia va gradatamente ridotta al fine di valutare la possibilità di sospenderla completamente. Se l’ipotiroidismo permane, è necessario prolungare la terapia per tutta la vita, se, invece, avviene un ripresa funzionale completa occorre, comunque, monitorare annualmente la paziente perchè rimane a rischio di risviluppare un ipotiroidismo.
Rimane elevata (80%), inoltre, la probabilità di sviluppare ipotiroidismo nelle gravidanze successive.
Da evitare, nel frattempo, l’utilizzo di iodio che possa favorire lo sviluppo di distiroidismi.
La prognosi è usualmente fausta nel 40% dei casi Tuttavia è possibile un’evoluzione in ridotta funzionalità tiroidea nel 30% e in permanente ipotiroidismo clinico – ormonale nel restante 30% delle donne affette da tiroidite post partum, dopo un follow-up rispettivamente di 4 e 9 anni.
Sono fattori prognostici negativi per un’evoluzione in ipotiroidismo permanente:
-
l’elevato titolo autoanticorpale tiroideo
-
l’espressione clinica monofasica ipotiroidea
-
la gravità dell’ipotiroidismo iniziale
-
l’ipoecogenicità della ghiandola tiroidea
-
la multiparità
-
l’anamnesi positiva per poliabortività
Lo screening della tiroidite post partum non può essere proposto in tutte le gravide per l’elevato rapporto costo/beneficio.
Però, nelle gravide che manifestano rapido incremento ponderale post partum e con associate altre malattie autoimmuni, come il diabete 1° tipo, è opportuno screening a 3 mesi dal parto con dosaggio del TSH, FT4, AbTPO e AbTg. Se vi è alterazione del TSH e/o positività degli anticorpi AbTPO e AbTg la paziente va posta in follow-up.
In realtà il migliore screening, andrebbe fatto nel 1° trimestre di gravidanza con dosaggio del TSH, AbTPO e AbTg in tutte le gravide, per la prevenzione di un eventuale ipotiroidismo materno e delle conseguenze negative sul nascituro soprattutto di ordine neuro-psichico (4).
Bibliografia
- 1) Betterle C, Girelli M E. Tiroiditi. L’ Endocrinologo 2002 Giugno Vol 3, n 2
- 2) P Reed Larsen, Terry F Davies. Hypothyroidism and thyroiditis. Williams Textbook of Endocrinology 10th Ed, 2002, section three
- 3) D’Armiento, Screpoli, Attanasio, Graziano, Fumarola. Tiroiditi acute, subacute e croniche Manuale di Terapia delle Malattie Endocrine e Metaboliche, 2000 Andreani, Tamburano
- Harrison, Principi di medicina interna, 16ª ed., Milano, McGraw-Hill, 2005, ISBN 88-386-2999-4.





