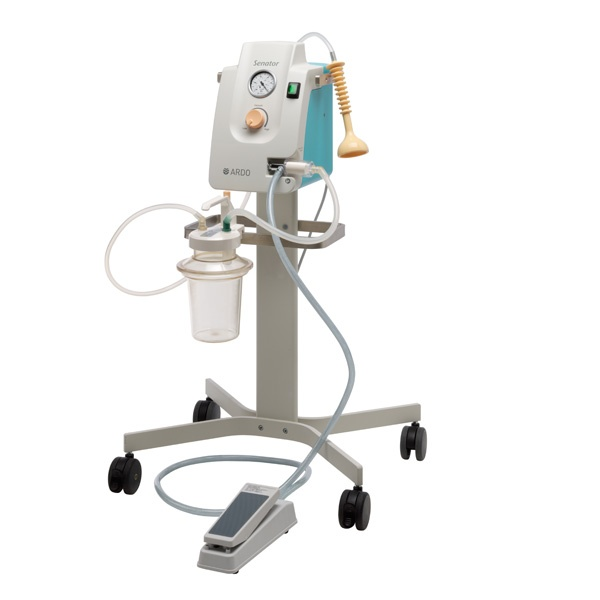
La ventosa ostetrica o «vacuum extractor» è, come il forcipe, uno strumento che consente di esercitare opportune trazioni sulla parte presentata, allo scopo di accelerare il parto (1). L’attuale V.E. deriva da un progetto di James Young Simpson che nel 1849 mise a punto lo strumento ispirandosi al meccanismo del tiralatte. Il tipo di ventosa attualmente più diffuso è quello realizzato da Malmström nel 1954 (1-3).
del tiralatte. Il tipo di ventosa attualmente più diffuso è quello realizzato da Malmström nel 1954 (1-3).
Lo strumento è costituito da:
1) un sistema di ancoraggio costituito da una serie di coppette anteriori o posteriori, dure (di metallo o di plastica) o morbide (in silicone morbido ed espansibile), di diametro variabile (da 3 a 6 cm) profonde circa 2 cm da applicare sui tessuti della parte presentata. Le coppette anteriori presentano il tubo di aspirazione disposto centralmente mentre nelle coppette posteriori questo tubo è inserito eccentricamente in modo da poter applicare facilmente le coppette in caso di asinclitismo, occipito-posteriori ed occipito-trasverse. Le coppette omnicupposseggono le caratteristiche di entrambe. Le coppette morbide presentano minori percentuali di lacerazioni dello scalpo fetale ma percentuali uguali alle coppette dure per quanto  riguarda i danni fetali gravi ed inoltre sono gravate da percentuali di fallimento doppie rispetto alle coppette dure (16% vs 9%) (4-9).
riguarda i danni fetali gravi ed inoltre sono gravate da percentuali di fallimento doppie rispetto alle coppette dure (16% vs 9%) (4-9).
Kiwi OMNI-C™ CUP è indicata specificatamente per l’estrazione della testa fetale nel taglio cesareo. Il profilo basso della coppetta del Kiwi Omni-C Cup ne facilita l’inserimento e fornisce un alto grado di manovrabilità neel ristretto spazio addominale. La scanalatura presente sulla coppetta progettata per appoggiare le due dita ne migliora la presa sicura e facilita il corretto posizionamento sul punto di flessione.
2) un sistema di trazione costituito da una catenella ed impugnatura saldamente agganciate alla coppetta tramite una placca metallica posta all’interno della coppetta stessa; la catenella decorre all’interno del tubo di aspirazione collegandosi con la maniglia;
3) sistema di aspirazione costituito da una pompa elettrica o a mano che, determinando una pressione negativa all’interno della coppetta (-0,8 / -0.9 atmosfere o 600 mm Hg), consente una trazione sulla testa del feto fino a 15 Kg. La pompa è collegata con un recipiente di 600 cc che funziona come «riserva 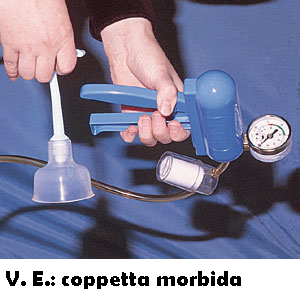 di vuoto».
di vuoto».
Il tutto è smontabile nelle singole parti per la pulizia e la sterilizzazione (la sterilizzazione è necessaria per il sistema di trazione e ancoraggio).
Strumento quasi del tutto innocuo per il feto (nel punto di applicazione residua un leggero edema circolare che si riassorbe in pochi giorni) se applicato correttamente, permette di accelerare l’estrazione del feto. Ma, diversamente dal forcipe, la ventosa non possiede l’azione riducente sui diametri della testa fetale e l’azione ruotante non è sempre garantita (10-16).
Frequenza di applicazione: in Italia la ventosa viene applicata nel 3% dei parti, in Canada nel 4.5% dei parti mentre in Gran Bretagna la ventosa viene applicata nel 10% dei parti.
Le condizioni permittenti alla applicazione della ventosa ostetrica consistono:
- – dilatazione completa (l’uso a dilatazione incompleta per superare eventuali distocie del collo è ormai superata in quanto pericolosa per la madre e per il feto);
- – membrane rotte;
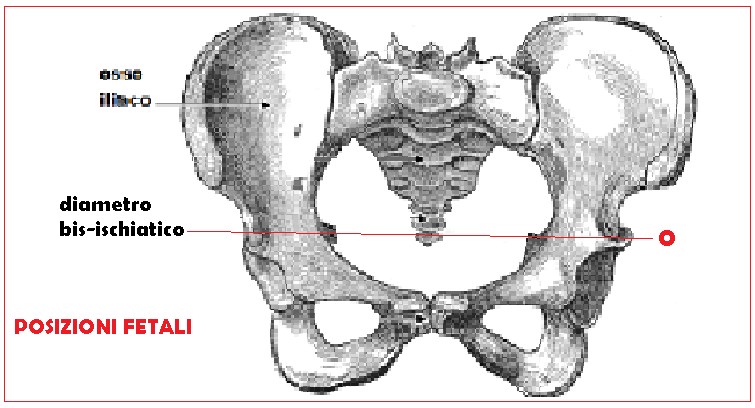
- – impegno della testa fetale (piano 0 bis-ischiatico/piano 1-5) : per quanto numerosi AA. riferiscano la possibilità dell’applicazione a testa mobile, è consigliabile astenersi dall’uso dello strumento quando la testa non sia perlomeno giunta al medio scavo. Infatti, a parte i maggiori rischi delle applicazioni alte, bisogna sempre sospettare l’esistenza di una sproporzione se non è avvenuto l’impegno alla dilatazione di 5-6 cm (16-25).
Indicazioni:
Le indicazioni fondamentali che portano all’applicazione della ventosa ostetrica di Malmström sono rappresentate da:
- Inerzia e ipocinesia uterina accentuata: l’evenienza più comune è che si tratti di un’ipotonia secondaria, che provochi l’arresto del parto nel periodo espulsivo: in questo caso la ventosa dà di solito risultati migliori della fleboclisi con ossitocina. Anche in alcune ipodinamie primitive l’associazione ossitocici-ventosa all’inizio del periodo espulsivo abbrevia notevolmente il parto.
- Prolungamento eccessivo del II° stadio del travaglio: >2 ore nelle nullipare e >1 ore nelle pluripare; 2 e 3 ore rispettivamente se si ricorre all’analgesia epidurale.
- Sofferenza fetale modesta o incipiente: in cui è preferibile prevenire l’aggravarsi della sofferenza con un intervento elettivo, piuttosto che dover espletare di urgenza il parto adoperando il forcipe, quando l’episodio acuto si è già manifestato.
- Parto prolungato: in presenza di un parto che si prolunghi per troppo ore è giustificato intervenire con la ventosa a patto che sussistono le condizioni permettenti. Particolarmente nel caso dell’arresto della testa a +3 /+4, il protrarsi del periodo espulsivo costituisce un fattore nettamente sfavorevole sia per la madre (compressione vescicale, lesioni delle parti molli) che per Il feto (pericolo di ipossia); in questo caso la ventosa profilattica deve essere applicata anche in assenza di segni evidenti di sofferenza fetale.
- Precedenti interventi isterotomici: Alcune donne precedentemente sottoposte a taglio cesareo, e nelle quali non si rilevi un’evidente stenosi pelvica, l’applicazione della ventosa è utile per rendere più rapido il parto ed evitare alla donna i premiti espulsivi. Uguale considerazione si applica per le pazienti sottoposte precedentemente a interventi di miomectomia o metroplastiche o interventi sulle pareti uterine condotte sotto guida isteroscopica o celioscopica.
- Malattie intercorrenti: le più frequenti sono le cardiopatie scompensate o con minaccia di scompenso. Sebbene le cardiopatiche abbiano di solito un parto rapido, è conveniente evitare loro sforzi del periodo espulsivo mediante l’applicazione della ventosa. Altrettanto può dirsi per l’eclampsia, soprattutto nei casi in cui la donna, essendo sottoposta a terapia con ganglioplegici, è in stato di anestesia completa o incompleta ed ha una dinamica uterina scarsa o nulla. Anche le affezioni acute dell’apparato respiratorio, come la polmonite, le malattie acute e gli stati di severo esaurimento sono una valida indicazione.
- Anestesia e/o analgesia locale o generale: per effetto dell’anestesia la partoriente non è in grado di esercitare sforzi espulsivi efficaci oppure si desidera ridurre il tempo durante il quale il feto è esposto all’azione degli anestetici; quando si desidera espletare il parto prima che termini l’azione dell’anestetico.
- Febbre intra-partum: una febbre intra-partum che superi i 38 °C denuncia una infezione amniotica, grave sia per la madre che per il feto. In questi casi è norma costante cercare di abbreviare il parto. Se non esistono le condizioni permettenti per un’applicazione di forcipe la ventosa si è dimostrata molto utile (26-33).
Ventosa di prova: alcuni ricorrono alla ventosa per stabilire veramente se esiste una sproporzione feto-pelvica (ventosa di prova). Nella situazione in cui la testa si è arrestata all’altezza del secondo piano di Hodge, a dilatazione completa, si può ricorrere alla ventosa che molto spesso porta all’impegno della testa evitando così un taglio cesareo (34-37).
Controindicazioni: consistono essenzialmente nell’assenza delle condizioni già enunciate; esse sono (38-47):
- suscettibilità di evoluzione spontanea del parto; molto spesso anche le ipodinamie primitive evolvono favorevolmente con l’aiuto dell’infusione ossitocica;
- evidente sproporzione feto-pelvica;
- testa ballottante al di sopra dello stretto superiore;
- presenza di sofferenza fetale acuta;
- presentazioni cefaliche deflesse (ad es. di faccia);
- presentazione podalica;
- insufficiente dilatazione del collo dell’utero;
- prematurità del feto; in questo caso la ridotta resistenza della testa fetale può comportare gravi lesioni in caso di applicazione della ventosa.
Controindicazione relativa Morte fetale: non è una controindicazione assoluta a meno che non si tratti di un feto macerato su cui la ventosa non può fare presa. Tuttavia anche in caso di morte fetale recente l’adesione della ventosa alla testa fetale non è molto buona.
La ventosa quindi va applicata solo sul vertice o sul bregma; tuttavia eccezionalmente può essere usata anche per il disimpegno di una presentazione di fronte nel caso di feto piccolo o bacino ampio.
b) Tecnica
Si sceglie la ventosa in base al grado di dilatazione della bocca uterina dando la preferenza alla coppetta col maggior diametro compatibile con tale dilatazione; poichè è preferibile limitarsi ai casi in cui la testa è impegnata e la dilatazione è completa o quasi, si userà quasi sempre la ventosa più grande.
Con la paz. in posizione litotomica e con le natiche al limite del lettino, si introduce in vagina la ventosa disponendola un pò obliquamente, poi la si porta in contatto con la zona 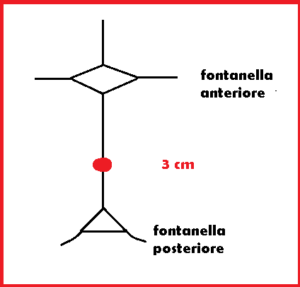 più bassa della parte presentata fetale badando a non comprendere i tessuti molli materni fra parte presentata e bordo della coppetta. Nella presentazione di vertice, la coppetta andrà applicata sulla linea mediana e a 3 cm dalla fossetta posteriore (punto di flessione).
più bassa della parte presentata fetale badando a non comprendere i tessuti molli materni fra parte presentata e bordo della coppetta. Nella presentazione di vertice, la coppetta andrà applicata sulla linea mediana e a 3 cm dalla fossetta posteriore (punto di flessione).
Si comincia quindi a creare lentamente la depressione all’interno della coppetta, procedendo per gradi (di -0,2 in -0,2 atmosfere) e impiegando 2-3 minuti circa per raggiungere la depressione massima di -0,8 / -0,9 Atm.
Sotto l’azione della depressione si forma sul cuoio capelluto fetale una tumefazione edematosa «ex vacuo» che richiede un certo tempo per modellarsi nel contorno concavo della coppetta assumendo una forma a “coup de chiffon”.
Applicata la coppetta e creato il vuoto, si penetra con la mano sinistra in vagina e si controlla ancora una volta che non siano state risucchiate parti molli materni fra coppetta e testa fetale, quindi si applicano 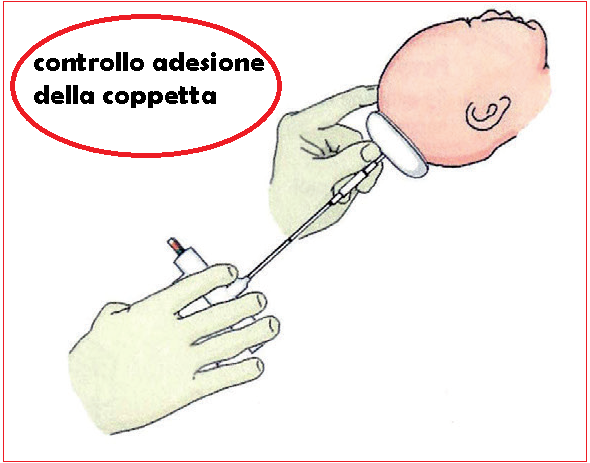 l’indice e il medio divaricati lungo il contorno superiore della coppetta mentre con il pollice si preme leggermente sulla superfice della coppetta medesima. Questa disposizione delle dita ha lo scopo di fornire un controllo tattile immediata della buona adesione della coppetta e consente di graduare le trazioni.
l’indice e il medio divaricati lungo il contorno superiore della coppetta mentre con il pollice si preme leggermente sulla superfice della coppetta medesima. Questa disposizione delle dita ha lo scopo di fornire un controllo tattile immediata della buona adesione della coppetta e consente di graduare le trazioni.
La trazione viene effettuata dall’operatore seduto in modo da avere le mani ad un livello decisamete inferiore rispetto al piano del lettino ostetrico. La trazione deve essere esercitata in direzione dell’asse pelvico e perpendicolarmente al piano d’attacco della coppetta, cioè in basso e posteriormente. La coppetta più grande sopporta una forza di trazione perpendicolare di non più di 15 Kg, mentre le coppette più piccole sopportano trazioni proporzionalmente minori. Ogni deviazione della forza di trazione dalla perpendicolare al piano della coppetta riduce in modo sensibile l’efficacia dell’ancoraggio della testa fetale e, di conseguenza, facilita il distacco per strappo dello strumento. Il distacco è annunciato da un sibilo e da discontinuità della trazione. La trazione deve essere sincrona con le contrazioni uterine. La prima trazione provoca la flessione della testa ed un po’ di discesa; la seconda e la terza trazione dovrebbero portare la testa fetale al piano perineale (+5).
Se non vi sono controindicazioni o condizioni di impossibilità, la partoriente verrà invitata ad uno sforzo espulsivo mentre il medico esercita la trazione; quando poi la testa è giunta al piano perineale un’assistente potrà anche eseguire in modo dolce e graduale la manovra di Kristeller in concomitanza con la spinta uterina.
Sotto l’azione delle trazioni la testa fetale tende a compiere spontaneamente il movimento della rotazione interna; se l’occipite ruota verso il sacro, è preferibile lasciare che si completi la rotazione pervertita e poi disimpegnare la testa in posizione occipito-sacrale; di solito, però, la rotazione interna viene verso l’avanti come nel parto spontaneo fisiologico.
Quando l’occipite affiora alla rima vulvare, le trazioni, che prima erano dirette in basso e posteriormente, 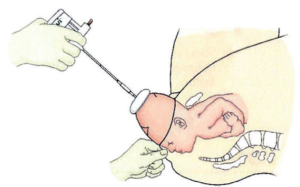 devono essere dirette progressivamente verso l’alto per facilitare la deflessione della testa. In questa fase l’operatore si alza in piedi e con l’altra mano sostiene il perineo.
devono essere dirette progressivamente verso l’alto per facilitare la deflessione della testa. In questa fase l’operatore si alza in piedi e con l’altra mano sostiene il perineo.
L’espulsione della testa può anch’essa giovarsi dell’ausilio della ventosa o esplicarsi spontaneamente (48-67).
Per distaccare la coppetta si consiglia di aprire poca alla volta la valvola dello strumento in modo da non provocare brusche variazioni di pressione sui tessuti fetali.
c) Complicazioni:
L’applicazione della ventosa ostetrica provoca, di necessità, la formazione sulla testa fetale di un voluminoso rigonfiamento, analogo nella sua genesi al tumore da parto fisiologico che scompare pertanto entro poche ore. Vere e proprie lesioni fetali, che possono verificarsi anche con la tecnica più corrette sono i cefalo-ematomi (circa nei 6% dei casi) e le abrasioni superficiali del cuoio capelluto. I cefalo-ematomi provocati dalla ventosa, come quelli spontanei, guariscono anch’essi in pochi giorni senza alcun trattamento. Invece, le abrasioni cutanee devono essere ben protette perchè, se si infettano, possono dare origine ad aree di alopecia anche molto estese.
Complicazioni fetali più gravi, (flemmoni cefalici, frattura del parietale, emorragie intracraniche) sono possibili ma molto rare se la tecnica dell’intervento è stata appropriata.
Il motivo della scarsa lesività della ventosa ostetrica dipende verosimilmente dal fatto che la trazione viene distribuita in modo uniforme su tutte le pareti molli pericraniche, perchè queste sono abbastanza mobili rispetto al tavolato osseo sottostante. Per tale motivo nemmeno l’applicazione della ventosa in corrispondenza delle fontanelle sembra che possa esercitare ripercussioni negative su tessuti intracranici.
Tuttavia, per prudenza, molti consigliano di evitare l’applicazione della ventosa sulla grande fontanella (pertanto, la presentazione di bregma sarebbe una controindicazione relativa).
Quando vi sono traumatismi, essi sarebbero quindi imputabili alle modificazioni plastiche prodotte sulla testa dal passaggio attraverso il canale del parto più che all’azione diretta della ventosa. La lentezza dell’estrazione, di conseguenza, è un fattore fondamentale per ridurre i rischi, poichè consente di sfruttare la capacità di adattamento plastico della testa fetale in modo molto simile a quanto avviene nel parto spontaneo (68-72).
I rischi fetali sono ovviamente più alti quando l’estrazione viene iniziata su testa non ancora impegnata, ma diminuiscono sensibilmente quando l’estrazione viene iniziata ad impegno avvenuta. Infine sono pressocchè inesistenti quando la testa è alla parte bassa dello scavo. Dal punto di vista dei rischi fetali, in linea generale si può quindi dire che, prima dell’impegno della parte presentata, è preferibile eseguire il taglio cesareo, anche se sono realizzate le condizioni permittenti per l’estrazione con la ventosa; quando la testa fetale è impegnata, ma non ancora raggiunto la parte bassa dello scavo, è senz’altro preferibile la ventosa ostetrica ogni volta che sono realizzate le condizioni permittenti (il taglio cesareo sarebbe eccessivo, il forcipe è controindicato); alla parte bassa dello scavo forcipe e ventosa si equivalgono (73-76).
I rischi materni della ventosa ostetrica sono legati alla possibilità di provocare vaste lacerazioni vaginali quando inavvertitamente si afferra una piega di tessuto materno fra ventosa e testa fetale o quando la ventosa si distacca per strappo. Similmente si possono provocare vaste lacerazioni cervicali quando si tenta di forzare la discesa della testa a dilatazione incompleta senza dare il tempo ai tessuti cervicali di distendersi progressivamente (78-93).
E’ comunque utile praticare sistematicamente un’ampia episiotomia per eliminare resistenza del pavimento pelvico ed evitare lacerazioni inutilmente traumatiche all’atto del disimpegno.
- LAKSHMIDEVI V. PUTTA and JEANNE P. SPENCER: Assisted Vaginal Delivery Using the Vacuum Extractor. Am Fam Physician. 2000 Sep 15;62(6):1316-1320.
- Kozak LJ, Weeks JD. U.S. trends in obstetric procedures, 1990-2000. Birth. 2002 Sep. 29(3):157-61. [Medline].
- Johanson RB, Menon V. Vacuum extraction versus forceps for assisted vaginal delivery. Cochrane Database Syst Rev. 2005. (2): CD00224:
- Clark SL, Belfort MA, Hankins GD, Meyers JA, Houser FM. Variation in the rates of operative delivery in the United States. Am J Obstet Gynecol. 2007 Jun. 196(6):526.e1-5. [Medline].
- Chang AL, Noah MS, Laros RK. Obstetric attending physician characteristics and their impact on vacuum and forceps delivery rates: University of California at San Francisco experience from 1977 to 1999. Am J Obstet Gynecol. 2002 Jun. 186(6):1299-303. [Medline].
- Murphy DJ, Liebling RE, Verity L, Swingler R, Patel R. Early maternal and neonatal morbidity associated with operative delivery in second stage of labour: a cohort study. Lancet. 2001 Oct 13. 358(9289):1203-7. [Medline].
- American College of Obstetrics and Gynecology. Operative vaginal delivery. Practice Bulletin # 17. June 2000.
- Nichols CM, Pendlebury LC, Jennell J. Chart documentation of informed consent for operative vaginal delivery: is it adequate?. South Med J. 2006 Dec. 99(12):1337-9. [Medline].
- Akmal S, Kametas N, Tsoi E, Hargreaves C, Nicolaides KH. Comparison of transvaginal digital examination with intrapartum sonography to determine fetal head position before instrumental delivery. Ultrasound Obstet Gynecol. 2003 May. 21(5):437-40. [Medline].
- Henrich W, Dudenhausen J, Fuchs I, Kämena A, Tutschek B. Intrapartum translabial ultrasound (ITU): sonographic landmarks and correlation with successful vacuum extraction. Ultrasound Obstet Gynecol. 2006 Nov. 28(6):753-60. [Medline].
- Wong GY, Mok YM, Wong SF. Transabdominal ultrasound assessment of the fetal head and the accuracy of vacuum cup application. Int J Gynaecol Obstet. 2007 Aug. 98(2):120-3. [Medline].
- Altman MR, Lydon-Rochelle MT. Prolonged second stage of labor and risk of adverse maternal and perinatal outcomes: a systematic review. Birth. 2006 Dec. 33(4):315-22. [Medline].
- Cheng YW, Hopkins LM, Caughey AB. How long is too long: Does a prolonged second stage of labor in nulliparous women affect maternal and neonatal outcomes?. Am J Obstet Gynecol. 2004 Sep. 191(3):933-8. [Medline].
- Cheng YW, Hopkins LM, Laros RK Jr, Caughey AB. Duration of the second stage of labor in multiparous women: maternal and neonatal outcomes. Am J Obstet Gynecol. 2007 Jun. 196(6):585.e1-6. [Medline].
- Myles TD, Santolaya J. Maternal and neonatal outcomes in patients with a prolonged second stage of labor. Obstet Gynecol. 2003 Jul. 102(1):52-8. [Medline].
- Allen VM, Baskett TF, O’Connell CM, McKeen D, Allen AC. Maternal and perinatal outcomes with increasing duration of the second stage of labor. Obstet Gynecol. 2009 Jun. 113(6):1248-58. [Medline].
- Rouse DJ, Weiner SJ, Bloom SL, et al. Second-stage labor duration in nulliparous women: relationship to maternal and perinatal outcomes. Am J Obstet Gynecol. 2009 Oct. 201(4):357.e1-7. [Medline]. [Full Text].
- O’Grady JP. Instrumental delivery: A critique of current practice. In Nichols D, ed. Gynecologic, Obstetric, and Related Surgery. Mosby. 2000:1081-1105.
- Bahl R, Strachan B, Murphy DJ. Outcome of subsequent pregnancy three years after previous operative delivery in the second stage of labour: cohort study. BMJ. 2004 Feb 7. 328(7435):311. [Medline].
- Majoko F, Gardener G. Trial of instrumental delivery in theatre versus immediate caesarean section for anticipated difficult assisted births. Cochrane Database Syst Rev. 2008 Oct 8. CD005545. [Medline].
- Olagundoye V, MacKenzie IZ. The impact of a trial of instrumental delivery in theatre on neonatal outcome. BJOG. 2007 May. 114(5):603-8. [Medline].
- Revah A, Ezra Y, Farine D, Ritchie K. Failed trial of vacuum or forceps–maternal and fetal outcome. Am J Obstet Gynecol. 1997 Jan. 176(1 Pt 1):200-4. [Medline].
- Alexander JM, Leveno KJ, Hauth JC, et al. Failed operative vaginal delivery. Obstet Gynecol. 2009 Nov. 114(5):1017-22. [Medline].
- Kolderup LB, Laros RK Jr, Musci TJ. Incidence of persistent birth injury in macrosomic infants: association with mode of delivery. Am J Obstet Gynecol. 1997 Jul. 177(1):37-41. [Medline].
- Boulet SL, Salihu HM, Alexander GR. Mode of delivery and birth outcomes of macrosomic infants. J Obstet Gynaecol. 2004 Sep. 24(6):622-9. [Medline].
- Hayman R, Gilby J, Arulkumaran S. Clinical evaluation of a “hand pump” vacuum delivery device. Obstet Gynecol. 2002 Dec. 100(6):1190-5. [Medline].
- Johanson R, Menon V. Soft versus rigid vacuum extractor cups for assisted vaginal delivery. Cochrane Database Syst Rev. 2000. (2):CD000446. [Medline].
- Vacca A. Vacuum-assisted delivery. Best Pract Res Clin Obstet Gynaecol. 2002 Feb. 16(1):17-30. [Medline].
- Mola GD, Amoa AB, Edilyong J. Factors associated with success or failure in trials of vacuum extraction. Aust N Z J Obstet Gynaecol. 2002 Feb. 42(1):35-9. [Medline].
- O’Grady JP, Gimovsky ML, McIlhargie CJ. Vacuum extraction in modern obstetric practice. New York: The Parthenon Publishing Group; 1995.
- Molina FS, Nicolaides KH. Ultrasound in labor and delivery. Fetal Diagn Ther. 2010. 27(2):61-7. [Medline].
- Lim FT, Holm JP, Schuitemaker NW, Jansen FH, Hermans J. Stepwise compared with rapid application of vacuum in ventouse extraction procedures. Br J Obstet Gynaecol. 1997 Jan. 104(1):33-6. [Medline].
- Bofill JA, Rust OA, Schorr SJ. A randomized trial of two vacuum extraction techniques. Obstet Gynecol. 1997 May. 89(5 Pt 1):758-62. [Medline].
- Suwannachat B, Lumbiganon P, Laopaiboon M. Rapid versus stepwise negative pressure application for vacuum extraction assisted vaginal delivery. Cochrane Database Syst Rev. 2012 Aug 15. 8:CD006636. [Medline].
- Baume S, Cheret A, Creveuil C, Vardon D, Herlicoviez M, Dreyfus M. [Complications of vacuum extractor deliveries]. J Gynecol Obstet Biol Reprod (Paris). 2004 Jun. 33(4):304-11. [Medline].
- Baskett TF, Fanning CA, Young DC. A prospective observational study of 1000 vacuum assisted deliveries with the OmniCup device. J Obstet Gynaecol Can. 2008 Jul. 30(7):573-80. [Medline].
- Vacca A. Vacuum-assisted delivery: an analysis of traction force and maternal and neonatal outcomes. Aust N Z J Obstet Gynaecol. 2006 Apr. 46(2):124-7. [Medline].
- Murphy DJ, Liebling RE, Patel R, Verity L, Swingler R. Cohort study of operative delivery in the second stage of labour and standard of obstetric care. BJOG. 2003 Jun. 110(6):610-5. [Medline].
- Sjostedt JE. The vacuum extractor and forceps in obstetrics. A clinical study. Acta Obstet Gynecol Scand. 1967. 46 Suppl 10:Suppl 10:1-208. [Medline].
- Clark SL, Vines VL, Belfort MA. Fetal injury associated with routine vacuum use during cesarean delivery. Am J Obstet Gynecol. 2008 Apr. 198(4):e4. [Medline].
- Gardella C, Taylor M, Benedetti T, et al. The effect of sequential use of vacuum and forceps for assisted vaginal delivery on neonatal and maternal outcomes. Am J Obstet Gynecol. 2001 Oct. 185(4):896-902. [Medline].
- Towner D, Castro MA, Eby-Wilkens E. Effect of mode of delivery in nulliparous women on neonatal intracranial injury. N Engl J Med. 1999 Dec 2. 341(23):1709-14. [Medline].
- Center for Devices and Radiological Health. FDA Public Health Advisory: Need for caution when using vacuum assisted delivery devices. Food and Drug Administration. May 21, 1998.
- Bhide A, Guven M, Prefumo F, Vankalayapati P, Thilaganathan B. Maternal and neonatal outcome after failed ventouse delivery: comparison of forceps versus cesarean section. J Matern Fetal Neonatal Med. 2007 Jul. 20(7):541-5. [Medline].
- Liabsuetrakul T, Choobun T, Peeyananjarassri K, Islam M. Antibiotic prophylaxis for operative vaginal delivery. Cochrane Database Syst Rev. 2004. CD004455. [Medline].
- Demissie K, Rhoads GG, Smulian JC, Balasubramanian BA, Gandhi K, Joseph KS. Operative vaginal delivery and neonatal and infant adverse outcomes: population based retrospective analysis. BMJ. 2004 Jul 3. 329(7456):24-9. [Medline].
- Macleod C, O’Neill C. Vacuum assisted delivery–the need for caution. Ir Med J. 2003 May. 96(5):147-8. [Medline].
- Wen SW, Liu S, Kramer MS, et al. Comparison of maternal and infant outcomes between vacuum extraction and forceps deliveries. Am J Epidemiol. 2001 Jan 15. 153(2):103-7. [Medline].
- Tavani F, Zimmerman RA, Clancy RR, Licht DJ, Mahle WT. Incidental intracranial hemorrhage after uncomplicated birth: MRI before and after neonatal heart surgery. Neuroradiology. 2003 Apr. 45(4):253-8. [Medline].
- Simonson C, Barlow P, Dehennin N, Sphel M, Toppet V, Murillo D. Neonatal complications of vacuum-assisted delivery. Obstet Gynecol. 2007 Mar. 109(3):626-33. [Medline].
- Whitby EH, Griffiths PD, Rutter S, Smith MF, Sprigg A, Ohadike P. Frequency and natural history of subdural haemorrhages in babies and relation to obstetric factors. Lancet. 2004 Mar 13. 363(9412):846-51. [Medline].
- Fortune PM, Thomas RM. Sub-aponeurotic haemorrhage: a rare but life-threatening neonatal complication associated with ventouse delivery. Br J Obstet Gynaecol. 1999 Aug. 106(8):868-70. [Medline].
- Ng PC, Siu YK, Lewindon PJ. Subaponeurotic haemorrhage in the 1990s: a 3-year surveillance. Acta Paediatr. 1995 Sep. 84(9):1065-9. [Medline].
- Boo NY, Foong KW, Mahdy ZA, Yong SC, Jaafar R. Risk factors associated with subaponeurotic haemorrhage in full-term infants exposed to vacuum extraction. BJOG. 2005 Nov. 112(11):1516-21. [Medline].
- Fareeduddin R, Schifrin BS. Subgaleal hemorrhage after the use of a vacuum extractor during elective cesarean delivery: a case report. J Reprod Med. 2008 Oct. 53(10):809-10. [Medline].
- Vintzileos AM, Nochimson DJ, Antsaklis A, Varvarigos I, Guzman ER, Knuppel RA. Effect of vacuum extraction on umbilical cord blood acid-base measurements. J Matern Fetal Med. 1996 Jan-Feb. 5(1):11-7. [Medline].
- Nilsen ST. Boys born by forceps and vacuum extraction examined at 18 years of age. Acta Obstet Gynecol Scand. 1984. 63:548-54.
- Johanson RB, Heycock E, Carter J. Maternal and child health after assisted vaginal delivery: five-year follow up of a randomised controlled study comparing forceps and ventouse. Br J Obstet Gynaecol. 1999 Jun. 106(6):544-9. [Medline].
- Carmody F, Grant A, Mutch L, Vacca A, Chalmers I. Follow up of babies delivered in a randomized controlled comparison of vacuum extraction and forceps delivery. Acta Obstet Gynecol Scand. 1986. 65(7):763-6. [Medline].
- Ngan HY, Miu P, Ko L, Ma HK. Long-term neurological sequelae following vacuum extractor delivery. Aust N Z J Obstet Gynaecol. 1990 May. 30(2):111-4. [Medline].
- Christianson LM, Bovbjerg VE, McDavitt EC, Hullfish KL. Risk factors for perineal injury during delivery. Am J Obstet Gynecol. 2003 Jul. 189(1):255-60. [Medline].
- Peleg D, Kennedy CM, Merrill D. Risk of repetition of a severe perineal laceration. Obstet Gynecol. 1999 Jun. 93(6):1021-4. [Medline].
- Jander C, Lyrenas S. Third and fourth degree perineal tears. Predictor factors in a referral hospital. Acta Obstet Gynecol Scand. 2001 Mar. 80(3):229-34. [Medline].
- de Leeuw JW, de Wit C, Kuijken JP, Bruinse HW. Mediolateral episiotomy reduces the risk for anal sphincter injury during operative vaginal delivery. BJOG. 2008 Jan. 115(1):104-8. [Medline].
- de Leeuw JW, Struijk PC, Vierhout ME, Wallenburg HC. Risk factors for third degree perineal ruptures during delivery. BJOG. 2001 Apr. 108(4):383-7. [Medline].
- Johnson JH, Figueroa R, Garry D. Immediate maternal and neonatal effects of forceps and vacuum-assisted deliveries. Obstet Gynecol. 2004 Mar. 103(3):513-8. [Medline].
- Eason E, Labrecque M, Wells G. Preventing perineal trauma during childbirth: a systematic review. Obstet Gynecol. 2000 Mar. 95(3):464-71. [Medline].
- Viswanathan M, Hartmann K, Palmieri R, et al. The use of episiotomy in obstetrical care: A systematic review. AHRQ Evidence Report/Technology Assessment. 2005 May. No. 112:
- Parnell C, Langhoff-Roos J, Møller H. Conduct of labor and rupture of the sphincter ani. Acta Obstet Gynecol Scand. 2001 Mar. 80(3):256-61. [Medline].
- Thompson JF, Roberts CL, Currie M, Ellwood DA. Prevalence and persistence of health problems after childbirth: associations with parity and method of birth. Birth. 2002 Jun. 29(2):83-94. [Medline].
- Viktrup L. The risk of lower urinary tract symptoms five years after the first delivery. Neurourol Urodyn. 2002. 21(1):2-29. [Medline].
- MacLennan AH, Taylor AW, Wilson DH, Wilson D. The prevalence of pelvic floor disorders and their relationship to gender, age, parity and mode of delivery. BJOG. 2000 Dec. 107(12):1460-70. [Medline].
- Roberts CL, Algert CS, Carnegie M, Peat B. Operative delivery during labour: trends and predictive factors. Paediatr Perinat Epidemiol. 2002 Apr. 16(2):115-23. [Medline].
- Bofill JA, Rust OA, Schorr SJ. A randomized prospective trial of the obstetric forceps versus the M-cup vacuum extractor. Am J Obstet Gynecol. 1996 Nov. 175(5):1325-30. [Medline].
- Weerasekera DS, Premaratne S. A randomised prospective trial of the obstetric forceps versus vacuum extraction using defined criteria. J Obstet Gynaecol. 2002 Jul. 22(4):344-5. [Medline].
- Al-Kadri H, Sabr Y, Al-Saif S, Abulaimoun B, Ba’Aqeel H, Saleh A. Failed individual and sequential instrumental vaginal delivery: contributing risk factors and maternal-neonatal complications. Acta Obstet Gynecol Scand. 2003 Jul. 82(7):642-8. [Medline].
- Zuarez-Easton S, Zafran N, Garmi G, et al. Are there modifiable risk factors that may predict the occurrence of brachial plexus injury?. J Perinatol. 2014 Nov 27. [Medline].
- Bahl R, Patel RR, Swingler R, Ellis M, Murphy DJ. Neurodevelopmental outcome at 5 years after operative delivery in the second stage of labor: a cohort study. Am J Obstet Gynecol. 2007 Aug. 197(2):147.e1-6. [Medline].
- Begley CM, Gyte GM, Murphy DJ, Devane D, McDonald SJ, McGuire W. Active versus expectant management for women in the third stage of labour. Cochrane Database Syst Rev. 2010. (7):CD007412. [Medline].
- Cheng YW, Shaffer BL, Caughey AB. The association between persistent occiput posterior position and neonatal outcomes. Obstet Gynecol. 2006 Apr. 107(4):837-44. [Medline].
- Cheong YC, Abdullahi H, Lashen H, Fairlie FM. Can formal education and training improve the outcome of instrumental delivery?. Eur J Obstet Gynecol Reprod Biol. 2004 Apr 15. 113(2):139-44. [Medline].
- Cohen WR. Influence of the duration of second stage labor on perinatal outcome and puerperal morbidity. Obstet Gynecol. 1977 Mar. 49(3):266-9. [Medline].
- Doumouchtsis SK, Arulkumaran S. Head trauma after instrumental births. Clin Perinatol. 2008 Mar. 35(1):69-83, viii. [Medline].
- Ebulue V, Vadalkar J, Cely S, Dopwell F, Yoong W. Fear of failure: are we doing too many trials of instrumental delivery in theatre?. Acta Obstet Gynecol Scand. 2008. 87(11):1234-8. [Medline].
- Fritel X, Schaal JP, Fauconnier A, Bertrand V, Levet C, Pigne A. Pelvic floor disorders 4 years after first delivery: a comparative study of restrictive versus systematic episiotomy. BJOG. 2008 Jan. 115(2):247-52. [Medline].
- Goetzinger KR, Macones GA. Operative vaginal delivery: current trends in obstetrics. Womens Health (Lond Engl). 2008 May. 4(3):281-90. [Medline].
- Leduc D, Senikas V, Lalonde AB, et al. Active management of the third stage of labour: prevention and treatment of postpartum hemorrhage. J Obstet Gynaecol Can. 2009 Oct. 31(10):980-93. [Medline].
- Liabsuetrakul T, Choobun T, Peeyananjarassri K, Islam M. Antibiotic prophylaxis for operative vaginal delivery. Cochrane Database Syst Rev. 2004. (3):CD004455. [Medline].
- Luk SY, Leung JL, Cheung ML, So S, Fung SH, Cheng SC. Torsion of a nongravid myomatous uterus: radiological features and literature review. Hong Kong Med J. 2010 Aug. 16(4):304-6. [Medline].
- Menticoglou SM, Manning F, Harman C. Perinatal outcome in relation to second-stage duration. Am J Obstet Gynecol. 1995 Sep. 173(3 Pt 1):906-12. [Medline].
- Ng YY, Su PH, Chen JY, Lee IC. Do vacuum-assisted deliveries cause intracranial vessel injuries?. J Child Neurol. 2010 Feb. 25(2):222-6. [Medline].
- O’Mahony F, Hofmeyr GJ, Menon V. Choice of instruments for assisted vaginal delivery. Cochrane Database Syst Rev. 2010 Nov 10. 11:CD005455. [Medline].
- Schaal JP, Equy V, Hoffman P. [Comparison vacuum extractor versus forceps]. J Gynecol Obstet Biol Reprod (Paris). 2008 Dec. 37 Suppl 8:S231-43. [Medline].
- Sydsjo G, Sydsjo A, Brynhildsen J, Josefsson A. Trends in caesarean section and instrumental deliveries in relation to Body Mass Index: a clinical survey during 1978 – 2001. Reprod Health. 2010 Jul 22. 7:18. [Medline]. [Full Text].