Ultimo aggiornamento 13/10/2019 21:01:14
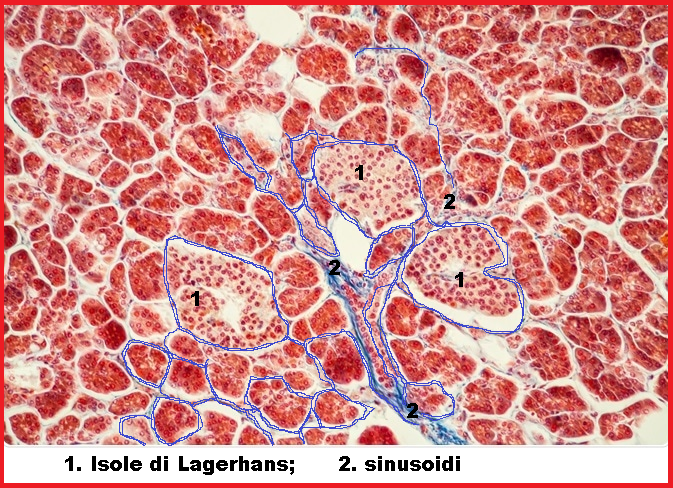
Il Glucagone, isolato nel 1923 da Kimball e Murlin, è un ormone di natura polipeptidica (29 aminoacidi disposti in singola catena) secreto dalle cellule α degli  isolotti di Langerhans del pancreas. Le isole di Langerhans sono situate fra le cellule esocrine del pancreas; queste ultime riversano il loro secreto nel dotto pancreatico che sbocca nel duodeno.
isolotti di Langerhans del pancreas. Le isole di Langerhans sono situate fra le cellule esocrine del pancreas; queste ultime riversano il loro secreto nel dotto pancreatico che sbocca nel duodeno.
Gli isolotti di Langerhans costituiscono il 2% del pancreas e sono formati da cellule disposte attorno ad un capillare in cui riversano il loro secreto.
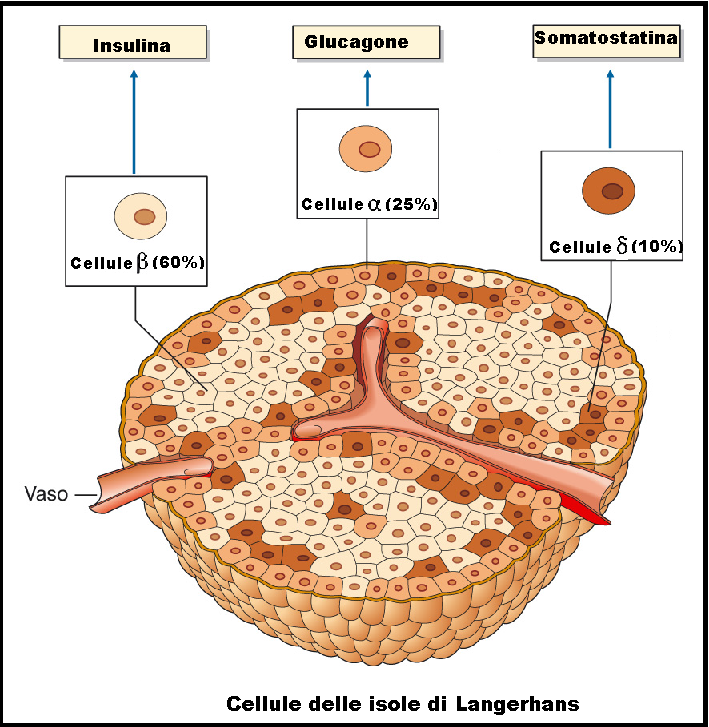
Le cellule α costituiscono il 25% delle cellule delle isole di Langerhans e producono glucagone. Le cellule β invece secernono insulina e rappresentano la maggior parte delle cellule endocrine (60%). Il restante 15% è composto dalle cellule δ (5-10%) secernenti somatostatina (prodotta anche in altri tessuti), cellule PP (2%) secernenti polipeptide pancreatico, cellule DI (1-2%) secernenti peptide vasoattivo intestinale (VIP) e cellule EC (1%) secernenti serotonina.
La secrezione di glucagone è stimolata da ipoglicemia, digiuno, attività fisica prolungata di intensità medio-alta, stress, neoplasie del pancreas. La produzione di glucagone, infine, è regolata anche dal sistema nervoso autonomo: le catecolamine ne stimolano la secrezione.
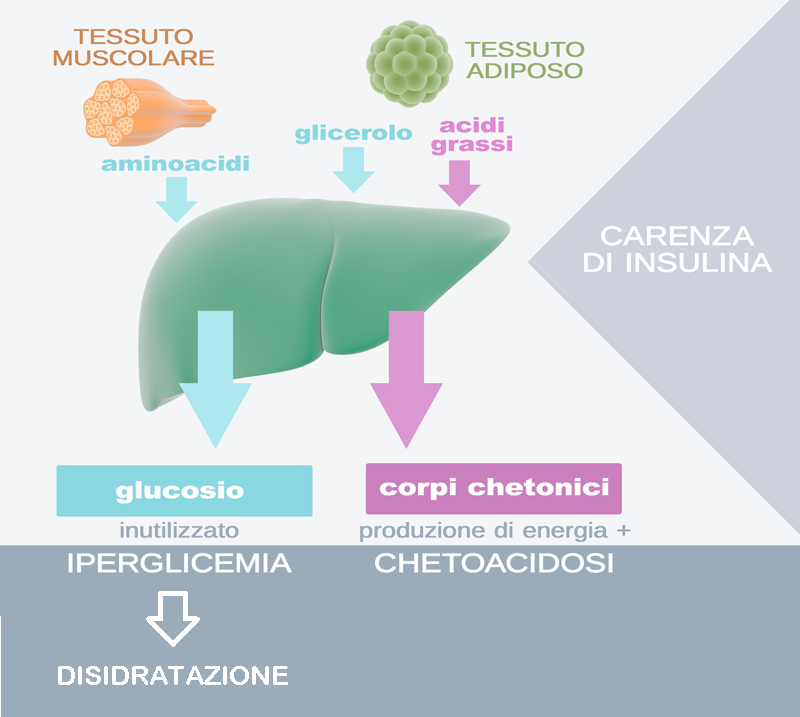
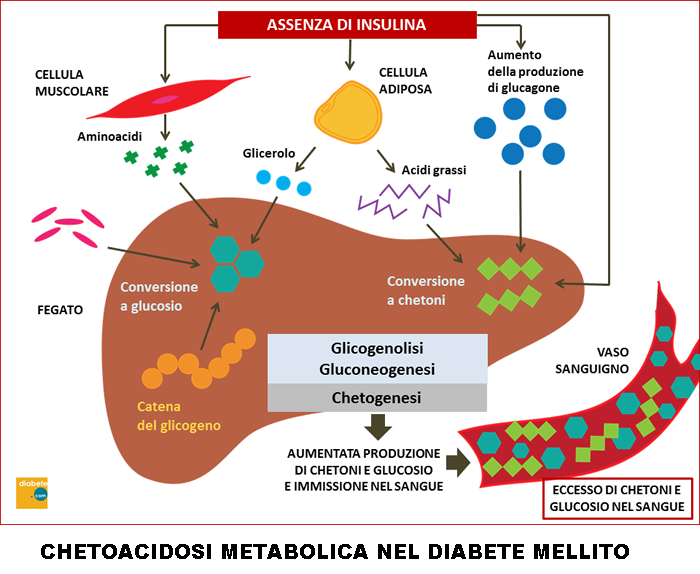
La secrezione di glucagone è inibita da: iperglicemia, somatostatina, insulina, aumento di acidi grassi e chetoacidi liberi nel sangue, peptide-1 simile al glucagone (6-8).
Il glucagone viene anche prodotto dalle cellule L dell’intestino tenue (enteroglucagone) al momento dell’ingresso del bolo alimentare. La funzione dell’enteroglucagone è quella di produrre un anticipato stato di iperglicemia e di stimolare la secrezione dell’insulina.
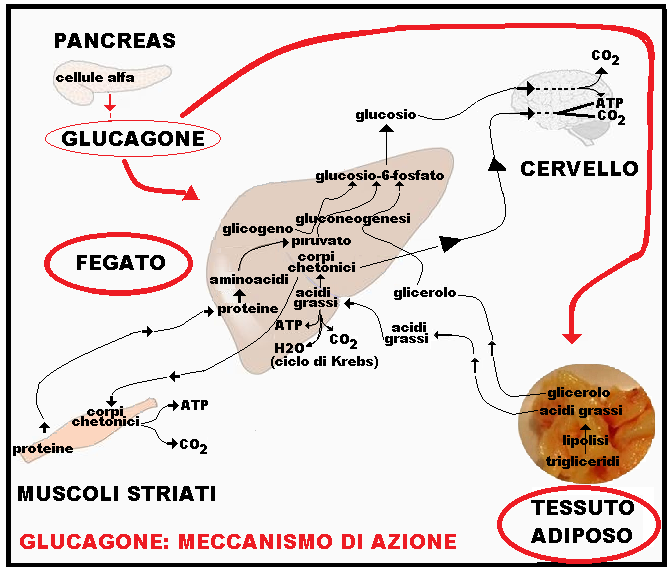
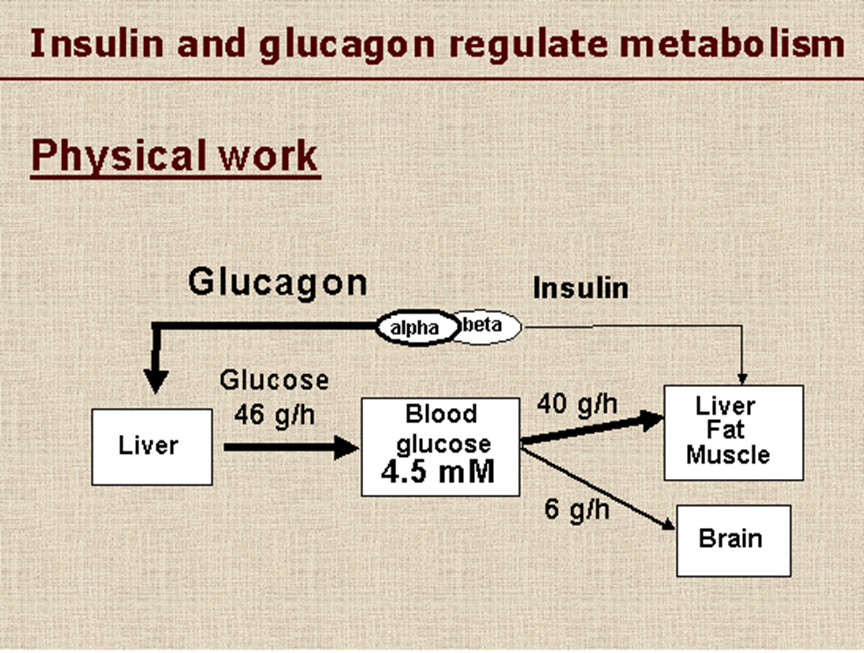
Meccanismo d’azione del glucagone: agisce essenzialmente su fegato e tessuto adiposo stimolando rispettivamente glicogenolisi e lipolisi, in antagonismo all’insulina. Nel fegato si lega a recettori specifici posti sugli epatociti e stimola la glicogenolisi (degradazione del glicogeno ed estrazione del glucosio: gluconeogenesi); nel tessuto adiposo stimola la lipolisi con produzione di acidi grassi (NEFA) che vengono trasportati al fegato dove entrano nel ciclo di Krebs con produzione di energia (ATP), H2O e CO2 oppure trasformati in glicidi (gluconeogenesi) utili per il metabolismo di tutte le cellule ed in particolare per muscoli e cervello.
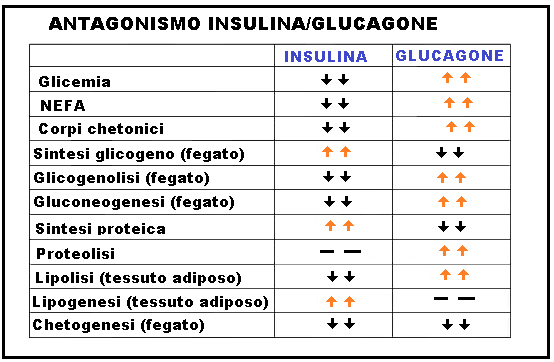
- Il glucagone ha azione iperglicemizzante e quindi antagonista dell’insulina (prodotta dalle cellule β). La somministrazione di glucagone determina glicogenolisi epatica quindi diminuzione del glicogeno (che è un glucano, un polimero costituito da molecole di glucosio), e aumento della glicemia. Tali effetti sono possibili grazie all’attivazione dell’enzima glicogeno-fosforilasi e della inibizione dell’enzima glicogeno-sintetasi. Il glucagone non stimola la glicogenolisi muscolare, sensibile all’azione dell’adrenalina, ma soltanto quella epatica.
- Il glucagone interviene anche nel metabolismo lipidico, stimolando la mobilitazione degli acidi grassi dal tessuto adiposo; favorisce il metabolismo dei trigliceridi che si trasformano in glicerolo e acidi grassi.
- Il glucagone favorisce la sintesi surrenalica di catecolamine ed aumenta la forza di contrazione del cuore (azione inotropa positiva).