Nell’esame del liquido seminale lo sper-mucus penetration test (SMPT) è di solito il primo e più comunemente test eseguito, dopo lo spermiogramma, nelle consultazioni di infertilità.
Questo test, che è attualmente il test di riferimento dell’Organizzazione mondiale della sanità (OMS 1999), misura principalmente i parametri di vitalità e motilità degli spermatozoi in condizioni fisiologiche. Alcuni AA. hanno sostenuto che lo spermiogramma di routine fornisce solo informazioni prognostiche limitate sulla fertilità (Branigan et al ., 1999 ; Tomlinson et al., 1999; Guzick et al ., 2001).
Il test di Kremer colma in parte questa lacuna fornendo una valutazione della funzionalità spermatica nonché misurazioni di concentrazione, motilità e morfologia (ESHRE, 1996; Oehninger et al., 2000; Mortimer, 2000).
Tecnica – Il muco cervicale è raccolto dall’ostio cervicale tramite una cannula sottile (aspiglaire) e posizionato in un capillare millimetrato rettangolare che pesca in una vaschetta in cui è versato il seme dopo liquefazione (vedi figura). Lo strumento è posto in incubatore a CO2 riscaldato a 37 °C. 
I parametri valutati includono il grado di penetrazione a distanza, il conteggio degli spermatozoi e la velocità a 10, 20, 30, 40 e 120 minuti. Di questi, il parametro più comunemente usato è il tempo trascorso per coprire la distanza di 30 mm nel capillare. (Ulstein et al., 1972; Matthews et al., 1980; Alexander, 1981 David et al. 1979;, Aitken et al. (1992) e Ivic et al. (2002),
L’utilità dell’SMPT nella gestione dell’infertilità non è stata finora valutata in modo sufficientemente rigoroso per una serie di ragioni. Ad esempio, 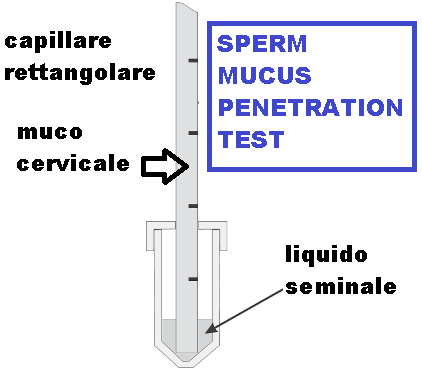 molti dei principali progetti di studio volti a misurare l’accuratezza dell’SMPT in passato non hanno facilitato la misurazione della sensibilità, della specificità e dei rapporti di verosimiglianza (LR). In altri, la scelta di un riferimento o di un gold standard non era l’ideale, aveva fattori di confusione o la popolazione studiata era ristretta, coinvolgendo solo donatori di sperma. Di conseguenza, non esistono tassi diagnostici di soglia di gravidanza o di fertilizzazione convalidati per l’analisi del seme normale / anormale.
molti dei principali progetti di studio volti a misurare l’accuratezza dell’SMPT in passato non hanno facilitato la misurazione della sensibilità, della specificità e dei rapporti di verosimiglianza (LR). In altri, la scelta di un riferimento o di un gold standard non era l’ideale, aveva fattori di confusione o la popolazione studiata era ristretta, coinvolgendo solo donatori di sperma. Di conseguenza, non esistono tassi diagnostici di soglia di gravidanza o di fertilizzazione convalidati per l’analisi del seme normale / anormale.
Questa revisione sistematica è stata condotta per rispondere alla domanda clinica: la penetrazione degli spermatozoi in vitro nel muco cervicale o nei suoi sostituti è uno strumento diagnostico accurato nella valutazione dello sperma? Vexata questio!
Muco cervicale – Il muco cervicale svolge un ruolo importante nella selezione di spermatozoi mobili e morfologicamente normali per la fecondazione. Ne favorisce la migrazione e induce la reazione acrosomiale. Per questo motivo, l’SMPT ha sempre rappresentato un importante test di funzionalità spermatica in vitro. Tuttavia, il muco cervicale umano (hCM), oltre ad essere difficile da ottenere in grandi quantità, possiede ampie variazioni di viscosità (Karni, 1971. Organizzazione mondiale della sanità, 1987; Eggert-Kruse et al ., 1989). Di conseguenza, i sostituti del muco cervicale in molte forme sono ora comunemente usati in questi test. Il muco cervicale bovino (bCM) è particolarmente comune perché è più facile da ottenere in grandi quantità, ha proprietà reologiche e biochimiche simili a hCM e può essere immagazzinato nello stadio congelato con solo minime variazioni delle proprietà reologiche (Meyer, 1977; Gaddum-Rosse et al ., 1980; Lee et al ., 1981). Molto spesso alla donna viene preventivamente prescritto un trattamento a base di estrogeni per migliorare la qualità del muco cervicale.
L’acido ialuronico (HA) è stato descritto come un’alternativa adatta. È un muco-polisaccaride con una struttura simile a quella del muco cervicale (Bothner e Wik, 1987) e una viscosità vicina all’hCM (Karni 1971; Ishijima et al ., 1986).
Più recentemente, la metilcellulosa (MC) è stata valutata come mezzo efficace per degli spermatozoi, paragonabile all’efficacia dell’HA (Ivic et al ., 2002).
Capillari – i primi problemi insorsero utilizzando tubi capillari e micropipette con sezioni circolari (Kremer, 1965 ; Ulstein, 1973 ; Kerin et al ., 1976 ). Questo problema, ben descritto da Kremer e Kroeks (1975 ), è dovuto alla distorsione ottica dovuta alla curvatura delle pareti circolari. Il problema è stato parzialmente risolto con la successiva introduzione di tubi capillari piatti.
Gli spermatozoi si muovono ad una velocità media di circa 2 millimetri al minuto. La distanza che devono coprire, dalla cervice uterine al terzo distale tubarico, è di circa 16-20 cm (l’utero è lungo circa 6-9 cm e le tube uterine circa 10 cm), e richiede circa 90-120 minuti.
References:
- Accuracy of sperm–cervical mucus penetration tests in evaluating sperm motility in semen: a systematic quantitative review. Human Reproduction, Volume 18, Issue 5, May 2003, Pages 1037–1046,
- Aitken, R.J., Best, F., Richardson, D.W., Schats, R. and Simm, G. (1983) Influence of caffeine on movement characteristics, fertilizing capacity and ability to penetrate cervical mucus of human spermatozoa. J. Reprod. Fertil., 67, 19–27.
- Amit, A., Bergman, A., Yedwab, G., David, M.P., Homonnai, T.Z. and Paz, G. (1982) Penetration of human ejaculated spermatozoa into human and bovine cervical mucus. II. Pattern and velocity of penetration. Int. J. Fertil., 27, 160–165.
- Bergman, A., Amit, A., David, M.P., Homonnai, T.Z. and Paz, G. (1981) Penetration of human ejaculated spermatozoa into human and bovine cervical mucus. I. Correlation between penetration values. Fertil. Steril., 36, 363–367.
- Biljan, M.M., Taylor, C.T., Manasse, P.R., Joughin, E.C., Kingsland, C.R. and Lewis‐Jones, D.I. (1994) Evaluation of different sperm function tests as screening methods for male fertilization potential—the value of the sperm migration test. Fertil. Steril., 62, 591–598.
- Blasco, L., Sokoloski, J.E. and Wolf, D.P. (1979) A practical, objective approach to the evaluation of sperm and cervical mucus in humans. Fertil. Steril., 32, 55–60.
- Clarke, G.N. (1997) A simplified quantitative cervical mucus penetration test. Hum. Reprod., 12, 1184–1187.
- Clarke, G.N., Garrett, C. and Baker, H.W. (1998) Quantitative sperm mucus penetration: modified formulae for calculating penetration efficiency. Hum. Reprod., 13, 1255–1259.
- De Geyter, C., Bals‐Pratsch, M., Doeren, M., Yeung, C.H., Grunert, J.H., Bordt. J., Schneider, H.P. and Nieschlag, E. (1988) Human and bovine cervical mucus penetration as a test of sperm function for in‐vitro fertilization. Hum. Reprod., 3, 948–954.
- Eggert‐Kruse, W., Leinhos, G., Gerhard, I., Tilgen, W. and Runnebaum, B. (1989) Prognostic value of in vitro sperm penetration into hormonally standardized human cervical mucus. Fertil. Steril., 51, 317–323.
- Eggert‐Kruse, W., Schwalbach, B., Rohr, G., Klinga, K., Tilgen, W. and Runnebaum, B. (1993) Evaluation of polyacrylamide gel as substitute for human cervical mucus in the sperm penetration test. Fertil. Steril., 60, 540–549.
- Eggert‐Kruse, W., Reimann‐Andersen, J., Rohr, G. Pohl, S., Tilgen, W. and Runnebaum, B. (1995) Clinical relevance of sperm morphology assessment using strict criteria and relationship with sperm–mucus interaction in vivo and in vitro. Fertil. Steril., 63, 612–624.
- Engel, S. and Petzoldt, R. (1999) Human sperm penetration in different media. Andrologia, 31, 233–239.
- Engel, S., Schachschal, G. and Petzoldt, R. (1990) Significance of linear cervix mucus penetration for the evaluation of spermatozoa quality. Andrologia, 22, 347–353.
- Esfandiari, N., Rouzrokh, A. and Saremi, A.T. (2000) Effects of cryopreservation on penetration ability of human spermatozoa into bovine cervical mucus. Arch. Androl., 45, 233–238.
- Farhi, J., Valentine, A., Bahadur, G., Shenfield, F., Steele, S.J. and Jacobs, H.S. (1995) In‐vitro cervical mucus–sperm penetration tests and outcome of infertility treatments in couples with repeatedly negative post‐coital tests. Hum. Reprod., 10, 85–90.
- Ikuma, K., Saito,Y., Takeda, M., Koyama, K. and Isojima, S. (1988) Bovine cervical mucus as a substitute of human cervical mucus. Nippon Sanka Fujinka Gakkai Zasshi, 40, 888–894.
- Ikuma, K., Suno, S., Hasegawa, A., Koyama, K. and Isojima, S. (1989) Role of sperm passage through cervical mucus: fertilizing capacity tested by in vitro fertilization with zona‐free hamster eggs. Nippon Sanka Fujinka Gakkai Zasshi, 41, 167–172.
- Jonsson, B., Eneroth, P., Landgren, B.M. and Wikborn, C. (1986) Evaluation of in vitro sperm penetration testing of 176 infertile couples with the use of ejaculates and cervical mucus from donors. Fertil. Steril., 45, 353–356.
- Jonsson, B., Landgren, B.M. and Eneroth, P. (1989) Repeated mid‐cycle tests of in‐vitro sperm penetration (Kremer tests) in healthy women during three menstrual cycles. Hum. Reprod., 4, 670–673.
- Katzorke, T., Propping, D. and Kolodziej, F.B. (1985) Crossed sperm‐penetration‐meter test. Prognostic value in male subfertility. Andrologia, 17, 234–240.
- Kerin, J.F., Matthews, C.D., Svigos, J.M., Makin, A.E., Symons, R.G. and Smeaton, T.C (1976) Linear and quantitative migration of stored sperm through cervical mucus during the periovular period. Fertil. Steril., 27, 1054–1058.
- Kolodziej, F.B., Katzorke, T. and Propping, D. (1986) Prognostic value of the sperm‐penetration‐meter test according to Kremer. Andrologia, 18, 539–544.
- Kotoulas, I.G., Burgos‐Briceno, L.A., Arana, J., Balmaceda, J.P. and Asch, R.H. (1984) Human sperm penetration in bovine cervical mucus clinical studies. II. Use of split ejaculates. Fertil. Steril., 42, 268–273.
- Kremer, J. and Kroeks, M.V. (1975) Modifications of the in vitro spermatozoal penetration test by means of the sperm penetration meter. Acta Eur. Fertil., 6, 377–380.
- Lee, W.I., Gaddum‐Rosse, P. and Blandau, R.J. (1981) Sperm penetration into cervical mucus in vitro. III. Effect of freezing on estrous bovine cervical mucus. Fertil. Steril., 36, 209–213.
- Morrow, A., Drudy, L., Gordon, A. and Harrison, R.F. (1992) Evaluation of bovine cervical mucus penetration as a test of human spermatozoal function for an in vitro fertilization programme. Andrologia, 24, 323–326.
- Neuwinger, J., Cooper, T.G., Knuth, U.A. and Nieschlag, E. (1991) Hyaluronic acid as a medium for human sperm migration tests. Hum. Reprod., 6, 396–400.
- Niederberger, C.S., Lamb, D.J., Glinz, M., Lipshultz, L.I. and Scully, N.F. (1993) Tests of sperm function for evaluation of the male: Penetrak and Tru‐Trax. Fertil. Steril., 60, 319–323.
- Pandya, I.J., Mortimer, D. and Sawers, R.S. (1986) A standardized approach for evaluating the penetration of human spermatozoa into cervical mucus in vitro. Fertil. Steril., 45, 357–365.
- Randall, J.M. and Templeton, A. (1991) Cervical mucus score and in vitro sperm mucus interaction in spontaneous and clomiphene citrate cycles. Fertil. Steril., 56, 465–468.
- Sharara, F.I., Beatse, S.N., Bailey, S.A., Neal G.S., Coddington, C.C. 3rd and Scott, R.T. Jr (1994) Characterization of Tru‐Trax in‐vitro penetration testing of cervical mucus. Hum. Reprod., 9, 2027–2031.
- Sharara, F.I., Illions, E.H., Coddington, C.C. 3rd and Scott, R.T. Jr (1995) Evaluation of the Tru‐Trax cervical mucus penetration test in predicting fertilization and pregnancy rates in in‐vitro fertilization. Hum. Reprod., 10, 1481–1485.
- Shibahara, H., Naito, S., Hasegawa, A., Mitsuo, M., Shigeta, M. and Koyama, K. (1997) Evaluation of sperm fertilizing ability using the Sperm Quality Analyzer. Int. J. Androl., 20, 112–117.
- Sokol, R.Z., Madding, C.I., Handelsman, D.J. and Swerdloff, R.S. (1986) The split ejaculate: assessment of fertility potential using two in vitro test systems. Andrologia, 18, 380–386.
- Tang, S., Garrett, C. and Baker, H.W. (1999) Comparison of human cervical mucus and artificial sperm penetration media. Hum. Reprod., 14, 2812–2817.
- Ulstein, M. (1972) Sperm penetration of cervical mucus as a criterion of male fertility. Acta Obstet. Gynecol. Scand., 51, 335–340.
- Ulstein, M. (1973a) In vitro sperm penetration of cervical mucus and male fertility. Andrologie, 5, 189–191.
- Ulstein, M. (1973b) Fertility, motility and penetration in cervical mucus of freeze‐preserved human spermatozoa. Acta Obstet. Gynecol. Scand., 52, 205–210.
- Urry, R.L., Carrell, D.T., Hull, D.B., Middleton, R.G. and Wiltbank, M.C. (1983) Penetration of zona‐free hamster ova and bovine cervical mucus by fresh and frozen human spermatozoa. Fertil. Steril., 39, 690–694.
- Urry, R.L., Middleton, R.G. and Mayo, D. (1986) A comparison of the penetration of human sperm into bovine and artificial cervical mucus. Fertil. Steril., 45, 135–137.
- Zhu, J.J., Barratt, C.L.R. and Cooke, I.D. (1992) Effect of human cervical mucus on human sperm motion and hyperactivation in vitro. Hum. Reprod., 7, 1402–1406

