Ultimo aggiornamento 2022-04-17 15:40:00
All’apertura dell’addome inferiore, il viscere che si evidenzia immediatamente nella cavità pelvica è l’utero, organo impari che si erge al centro della cavità  pelvica fino al livello dello stretto superiore del bacino. Assieme ai suoi legamenti larghi e legamenti cardinali di Mackenrodt raggiunge le pareti pelviche laterali e divide la cavità pelvica in due emicavità: emipelvi anteriore e posteriore interamente separate. L’emipelvi posteriore contiene il retto mentre l’emipelvi anteriore contiene la vescica e l’uretra. Nello spessore dei lig. larghi, in alto troviamo le tube e, collegate all’estremo distale tubarico, le ovaie. Nel retroperitoneo decorrono i vasi ed i nervi pelvici.
pelvica fino al livello dello stretto superiore del bacino. Assieme ai suoi legamenti larghi e legamenti cardinali di Mackenrodt raggiunge le pareti pelviche laterali e divide la cavità pelvica in due emicavità: emipelvi anteriore e posteriore interamente separate. L’emipelvi posteriore contiene il retto mentre l’emipelvi anteriore contiene la vescica e l’uretra. Nello spessore dei lig. larghi, in alto troviamo le tube e, collegate all’estremo distale tubarico, le ovaie. Nel retroperitoneo decorrono i vasi ed i nervi pelvici.
L’utero ha la forma di un cono, appiattito in senso antero-posteriore, con l’apice in basso. Nel suo terzo mediale presenta un restringimento chiamato istmo che divide l’utero in due parti: il corpo dell’utero superiormente ed il collo inferiormente. Il corpo dell’utero e le salpingi sono ricoperti dalla semplice lamina peritoneale. A livello del collo dell’utero fra la lamina peritoneale e il miometrio si interpone un sottile strato di tessuto cellulare lasso (parametrio) che circonda tutto il collo dell’utero e lo separa dalla vescica anteriormente (spazio pre-vescicale del Retzius), posteriormente dal retto (spazio del Douglas) e lateralmente dalle pareti pelviche (basi dei ligamenti larghi). Nella donna adulta l’utero presenta una lunghezza media di 7-8 cm, un diametro trasverso di 4-5 cm, ed un diametro antero-posteriore di 4 cm; il peso è di 60-70 g.
STRUTTURA DELL’UTERO:
La struttura dell’utero è quella tipica degli organi cavi: è formato da una parete costituita da una successione di tonache che circoscrivono un lume, virtuale al di fuori della gravidanza ed in assenza di neoformazioni. La parete uterina è composta da tre strati:
- Endometrio: è lo strato più interno della cavità uterin e del canale cervicale, è costituito da due strati: superficiale o mucoso e profondo o stromale. Durante il ciclo mestruale lo strato superficiale aumenta progressivamente di spessore e subisce trasformazioni che si possono dividere in tre fasi principali: follicolare o proliferativa, maturativa o luteinica e mestruale. Lo strato profondo o basale o stromale aderisce al miometrio ed anch’esso subisce trasformazioni qualitative cicliche simili a quelle ghiandolari. Lo strato basale, ha funzione di rigenerazione. L’endometrio è privo di terminazioni nervose e ciò consente di poter effettuare le manovre isteroscopiche endocavitarie in regime ambulatoriale (“office hysteroscopy”).
- Miometrio costituito per il 90% da fibrocellule muscolari lisce riunite in fasci da un’impalcatura fibro-elastica. Le fibrocellule hanno una lunghezza di 50 µ in donne non gravide e raggiungono i 1500 µ in gravidanza in cui si assiste anche a fenomeni di iperplasia che regrediscono nel puerperio. Il miometrio è disposto in tre strati: l’esterno è costituito da fibre longitudinali che si congiungono con le fibre muscolari tubariche, lo strato muscolare intermedio costituito da fibre miste circolari e longitudinali intrecciate fra di loro (strato plessiforme) riccamente vascolarizzate mentre lo strato interno è costituito da fibre circolari particolarmente abbondanti a livello istmico. Il miometrio contiene la maggior parte dei nervi e dei vasi sanguigni che irrorano l’utero

- Perimetrio, più comunemente detto sierosa; è il proseguimento del peritoneo pelvico, costituito da 2 foglietti sierosi, che ricopre il corpo e il fondo dell’utero.
Versione e flessione dell’utero: la versione è data dall’angolo formato dall’asse longitudinale del corpo dell’utero e da quello che passa per il collo. Nell’80% dei casi l’utero è antiverso, riposa sulla vescica. La flessione invece è data dall’angolo formato dall’asse che passa longitudinalmente lungo il corpo dell’utero e dall’asse vaginale.
MEZZI DI FISSAZIONE DELL’UTERO: si dividono in mezzi di sospensione (peritoneo, legamenti larghi e lig. rotondi) e mezzi di sostegno (pavimento pelvico, m. elevatore dell’ano, mesi vascolari, legamenti utero-sacrali e di Mackenrodt, connessioni con vescica e retto).
Mezzi di sospensione:
a) il peritoneo pelvico: tappezza la vescica da cui discende sulla parete anteriore del corpo dell’utero a livello istmico, ricopre il fondo dell’utero, la parete posteriore e quindi passa a ricoprire parzialmente il retto pelvico. Sul corpo dell’utero e sulla parete posteriore è intimamente adeso al muscolo uterino e difficilmente scollabile e perciò costituisce un buon elemento di sostegno dell’utero.
b) legamenti larghi: sono formati dall’estensione laterale dei due foglietti peritoneali che si accollano. I lig. larghi rappresentano i principali mezzi di sospensione dell’utero. Essi si estendono dalla parete laterale dell’utero alla parete pelvica permettendo all’utero movimenti antero-posteriori ma non laterali. Nel lig. largo distinguiamo due porzioni: superiore detto mesometrio ed un segmento inferiore detto parametrio che contiene al suo interno tessuto cellulare lasso, arterie e vene uterine e l’uretere. Il mesometrio è costituito da 3 parti:
- Mesosalpinge che ingloba la tuba fino alla porzione ampollare ed i vasi tubarici. Non ricopre l’ovaio.
- Mesofuniculare: ingloba il ligamento rotondo ed i suoi vasi.
- Mesoovaio o ligamento utero-ovarico che sospende l’ovaio.
c) ligamenti rotondi: è un cordone costituito da tessuto fibroso denso con fibre elastiche e fasci di cellule muscolari lisce che, per ciascun lato, trae  origine dall’angolo supero-laterale dell’utero per portarsi nel canale inguinale che percorre. Esso termina, poco dopo la sua uscita dall’orifizio inguinale esterno, sfioccandosi presso la base delle grandi labbra e il tubercolo pubico. Al di sopra del lig. rotondo si diparte il ligamento utero-ovarico che sospende l’ovaio. Nel lig. rotondo si distinguono diverse porzioni:
origine dall’angolo supero-laterale dell’utero per portarsi nel canale inguinale che percorre. Esso termina, poco dopo la sua uscita dall’orifizio inguinale esterno, sfioccandosi presso la base delle grandi labbra e il tubercolo pubico. Al di sopra del lig. rotondo si diparte il ligamento utero-ovarico che sospende l’ovaio. Nel lig. rotondo si distinguono diverse porzioni:
- Uterina: corrisponde al tratto iniziale, subito al di sotto e al davanti della terminazione della tuba all’angolo supero-laterale dell’utero.
- Pelvica o intralegamentosa: contenuta nell’ala funicolare del legamento largo si porta alla parete antero-laterale della pelvi.
- Iliaca: dallo stretto superiore, si porta in alto e in avanti, incrociando i vasi iliaci esterni e il muscolo psoas, per raggiungere l’orifizio addominale del canale inguinale.
- Inguinale: contenuta nel tragitto inguinale, dove viene accolta in una sottile guaina fornitale dalla fascia trasversale e corrispondente alla tonaca vaginale comune del funicolo spermatico. Fibre muscolari striate provenienti dal muscolo cremastere ci si applicano nella porzione terminale.
- Preinguinale: corrispondente al breve tratto che, al di fuori dell’orifizio inguinale sottocutaneo, si dissocia in corrispondenza della radice delle grandi labbra e del monte di Venere.
Il lig. rotondo contiene al suo interno l’arteriola omonima che deriva dall’anastomosi di un ramo dell’a. uterina e dell’a. epigastrica. Le vene omonime decorrono in parte all’interno del legamento e in parte sulla sua superficie; si anastomizzano un plesso che sfocia in parte nella v. epigastrica e nella v. iliaca esterna (vene corte) ed in parte (vene lunghe) si dirigono verso il canale inguinale, lo attraversano e confluiscono nella vena femorale. I vasi iliaci confluiscono nei vasi linfatici perianali e ai linfatici iliaci.
Mezzi di sostegno dell’utero:
a) pavimento pelvico: ed in particolare il segmento intermedio costituito dal diaframma uro-genitale che sostiene la parte intermedia della vagina e di conseguenza fornisce un forte sostegno all’utero.
b) m. elevatore dell’ano: ed in particolare il m. pubo-rettale che partendo dalla faccia posteriore pubica e dal terzo distale dell’arco tendineo si dirige posteriormente fondendosi con le fibre longitudinali del retto ed insieme ad esse va a terminare nel sottocutaneo anale. A metà strada di questo percorso incrocia il margine laterali della vagina e le fibre muscolari ivi situate ed inoltre spesso , prima di giungere sul retto, le fibre muscolari pubo-rettali di ambo i lati si incrociano fra di loro nello spazio vagino-rettale creando un ulteriore punto di sostegno.
c) Ligamenti utero-sacrali: si inseriscono posteriormente sul sacro e anteriormente terminano sull’istmo uterino dopo aver contornato il retto al quale aderiscono intimamente. In realtà i lig. utero-sacrali sono la porzione posteriore dei ligamenti sacro-retto-genito-pubici che, inserendosi su pube, sacro e pavimento pelvico, collegano fra di loro e sostengono utero, vagina e vescica, Nel loro segmento anteriore sono immersi nel tessuto cellulare lasso sottoperitoneale. Al loro interno decorrono i nervi simpatici e parasimpatici provenienti dal simpatico toraco-lombare e dalle fibre parasimpatiche che fuoriescono dai fori sacrali S2-S4, per l’innervazione uterina. La sezione di questi legamenti (LUNA) è utilizzata per alleviare il dolore pelvico cronico (CPP, Chronic Pelvic Pain).
d) connessioni retto-utero-vescicali: il collo dell’utero aderisce alla vescica e al retto mediante i ligamenti pubo-vescico- utero-sacrali.
RAPPORTI DELL’UTERO:
La faccia anteriore del corpo dell’utero, di forma triangolare presenta una faccia anteriore leggermente convessa in senso verticale che trasversale. liscia ed uniforme è ricoperta dal peritoneo che la separa dalla faccia posteriore della vescica formando una depressione più o meno profonda a secondo dello stato di ripienezza vescicale e più accentuata nelle pluripare: il cavo vescico-uterino.
La faccia posteriore dell’utero presenta sulla linea mediana una cresta smussa longitudinale. Il peritoneo che la ricopre, scendendo in basso raggiunge il collo e parte della vagina, quindi si rivolta sulla faccia anteriore del retto formando il cavo del Douglas. quest’ultimo è largo 4-5 cm e corrisponde al terzo superiore della vagina.
I margini laterali dell’utero, leggermente concavi, non sono coperti dal peritoneo perché quest’ultimo si riflette formando i legamenti larghi. I margini uterini sono circondati dal tessuto lasso retroperitoneale, dalle aa. uterine e relativi plessi venosi.
Il fondo dell’utero, situato all’altezza dello stretto superiore del bacino, è fortemente convesso nelle pluripare e dalle sue estremità laterali si dipartono le tube. Il fondo dell’utero è sempre ricoperto dal peritoneo e su di esso poggiano l’intestino tenue e il colon sigmoideo.
Il collo dell’utero si presenta come un cilindro leggermente appiattito in senso antero-posteriore. La vagina si inserisce sul suo contorno a livello del terzo medio e lo divide in due porzioni: sovra-vaginale e vaginale. La parte vaginale è allungata e conica nella nullipara mentre è accorciata ed allargata, a forma cilindrica, nella pluripara.
La porzione sopravaginale del collo dell’utero misura 15-20 mm ed è situata nello spazio cellulare sottoperitoneale del bacino ed è in contatto davanti con la porzione inferiore della vescica dalla quale è separato dal tessuto lasso areolare sottoperitoneale, che rende facile lo scollamento della plica vescico-uterina, e da una sottile fascia la cui lesione è responsabile delle fistoli vescico-cervicali. Posteriormente il collo è in rapporto con il retto da cui è separato dal solito tessuto areolare lasso. I margini laterali del collo sono in rapporto con l’a. uterina e relativi plessi venosi nonché con la porzione distale dell’uretere. Questi organi, dopo aver lasciato la parete pelvica, insieme si dirigono medialmente verso il collo dell’utero e a 2-3 cm da esso si separano. Il plesso venoso si porta in avanti e sui lati del collo dell’utero. L’a. uterina si riflette in alto descrivendo una curva (arco dell’a. uterina) e raggiunge il collo a livello istmico. L’uretere si dirige medialmente, in basso ed in avanti per penetrare nel trigono vescicale incrociando dapprima il margine laterale del collo, ad una distanza di 1.5 cm, all’altezza dell’orificio uterino interno quindi appoggiandosi sul fornice antero-laterale vaginale per penetrare in vescica. all’altezza dell’orificio uterino esterno.
La porzione vaginale del collo dell’utero, chiamata anche muso di tinca o portio, è quel segmento del collo che sporge in vagina. La vagina non si attacca in modo perfettamente orizzontale sul collo ma risale posteriormente molto più che anteriormente cosicché la portio posteriormente misura 18 mm mentre anteriormente ne misura 6-7 mm.
Legamenti larghi: sono formati dalla coalescenza, a livello dei margini uterini, delle due lamine peritoneali che ricoprono la faccia anteriore e posteriore  dell’utero (fascia endopelvica) e che raggiungono le pareti pelviche laterali. Hanno una forma irregolarmente quadrilatera il cui margine superiore è mobile, mentre gli altri margini sono fissati alla parete laterale del bacino, al pavimento pelvico e al margine laterale dell’utero. La faccia anteriore dei lig. larghi è meno alta della faccia posteriore ed entra in contatto con le anse dell’intestino tenue che si interpongono fra la parete laterale della pelvi e la vescica. La faccia posteriore è profonda e raggiunge lo scavo del Douglas. Una porzione della lamina posteriore del leg. largo si solleva per raggiungere l’ovaio formando così il mesovario. Il margine superiore del leg. largo è mobile e contiene le salpingi. La parte del leg. largo che contiene le salpingi è detta mesosalpinge e si estende dal margine libero dei lig. larghi fino al margine fisso dell’ovaio. Per trasparenza il mesosalpinge lascia intravedere due residui del corpo di Wolff: il corpo di Rosenmϋller costituito da una serie di 15-20 piccoli tubuli disposti parallelamente della porzione laterale del mesosalpinge e il paraophoron di Waldeyer costituito da una piccola formazione rotondeggiante giallastra. Il margine inferiore riposa sul pavimento pelvico, medialmente confina con il fornice laterale e contiene nel suo spessore l’uretere e la porzione orizzontale dell’a. uterina. Il margine laterale del leg. largo è sottile e mobile nella sua porzione superiore subito sotto l’ovaio mentre la porzione inferiore è ben fissata sopra la fascia del m. otturatore interno. La porzione superiore del margine laterale si prolunga in alto e lateralmente lungo il margine del m. grande psoas formando il ligamento sospensore dell’ovaio (o infundibolo pelvico) che contiene nel suo spessore l’arteria e le vene ovariche. La base del lig. largo chiamata anche parametrio è molto più larga del margine superiore perché contiene tessuto connettivo cellulo-adiposo areolare, fibrocellule muscolari lisce, l’arteria uterina, i plessi venosi uterini, l’uretere e vasi linfatici.
dell’utero (fascia endopelvica) e che raggiungono le pareti pelviche laterali. Hanno una forma irregolarmente quadrilatera il cui margine superiore è mobile, mentre gli altri margini sono fissati alla parete laterale del bacino, al pavimento pelvico e al margine laterale dell’utero. La faccia anteriore dei lig. larghi è meno alta della faccia posteriore ed entra in contatto con le anse dell’intestino tenue che si interpongono fra la parete laterale della pelvi e la vescica. La faccia posteriore è profonda e raggiunge lo scavo del Douglas. Una porzione della lamina posteriore del leg. largo si solleva per raggiungere l’ovaio formando così il mesovario. Il margine superiore del leg. largo è mobile e contiene le salpingi. La parte del leg. largo che contiene le salpingi è detta mesosalpinge e si estende dal margine libero dei lig. larghi fino al margine fisso dell’ovaio. Per trasparenza il mesosalpinge lascia intravedere due residui del corpo di Wolff: il corpo di Rosenmϋller costituito da una serie di 15-20 piccoli tubuli disposti parallelamente della porzione laterale del mesosalpinge e il paraophoron di Waldeyer costituito da una piccola formazione rotondeggiante giallastra. Il margine inferiore riposa sul pavimento pelvico, medialmente confina con il fornice laterale e contiene nel suo spessore l’uretere e la porzione orizzontale dell’a. uterina. Il margine laterale del leg. largo è sottile e mobile nella sua porzione superiore subito sotto l’ovaio mentre la porzione inferiore è ben fissata sopra la fascia del m. otturatore interno. La porzione superiore del margine laterale si prolunga in alto e lateralmente lungo il margine del m. grande psoas formando il ligamento sospensore dell’ovaio (o infundibolo pelvico) che contiene nel suo spessore l’arteria e le vene ovariche. La base del lig. largo chiamata anche parametrio è molto più larga del margine superiore perché contiene tessuto connettivo cellulo-adiposo areolare, fibrocellule muscolari lisce, l’arteria uterina, i plessi venosi uterini, l’uretere e vasi linfatici.
Legamenti rotondi: cordoni fibro-muscolari che si dipartono dai corni uterini, inferiormente al tratto intramurale della tuba, e, sotto il foglietto anteriore del legamento largo ed immerso nel tessuto lasso areolare, si dirigono in basso e lateralmente, incrocia ad angolo acuto i vasi iliaci esterni occupando la parte anteriore della fossa iliaca. Quindi imboccano l’orificio inguinale interno formando una curva a concavità diretta in basso e medialmente e speculare alla curva della porzione iniziale dell’a. epigastrica. Quindi percorrono il canale inguinale ed infine si sfioccano all’interno delle grandi labbra. Hanno un diametro di 1/2 cm e una lunghezza di 10-12 cm. i ligamenti rotondi sono forniti di un’arteria propria (a. del ligamento rotondo) che origina dall’a. epigastrica inferiore nel punto in cui il lig.rotondo incrocia quest’arteria; risale lungo il ligamento e va ad anastomizzarsi con il ramo arterioso fornito dall’a. uterina.
SALPINGI: si dipartono dalla cavità uterina (porzione intrauterina) dietro l’inserzione del lig. rotondo e si dirigono lateralmente verso la parete pelvica nello spessore del legamento largo ed avvolte da tessuto areolare lasso (mesosalpinge). La parte terminale (ampolla) delle tube prolassa nel cavo retto-uterino del Douglas andando a ricoprire l’ovaio a cui è connesso dal lig. tubo-ovarico teso fra il polo superiore dell’ovaio e la fimbria tubarica. Il mesosalpinge non copre il margine inferiore della tuba dove decorrono i vasi tubarici. Anteriormente la tuba entra in rapporto con la vescica e con le anse dell’intestino tenue, posteriormente con il retto, lateralmente con i vasi ipogastrici , uretere, anse del tenue e retto.
ARTERIA UTERINA: ramo dell’a. ipogastrica, da cui origina 3 cm dalla biforcazione dell’a. iliaca comune, sotto la fossetta ovarica di Waldeyer come tronco unico o in comune con l’a. ombelicale da cui è difficilmente distinguibile  per cui, in caso di necessità di legare l’a. uterina, è consigliabile legare entrambe le arterie per essere sicuri di aver legato l’uterina. In vicinanza dell’origine, l’a. uterina contrae intimi rapporti con l’uretere che incrocia passandogli sotto e poi decorrendo parallelamente ad esso. L’uretere è la prima formazione sottoperitoneale che si evidenzia per trasparenza nella base della fossetta ovarica dopo aver lussato l’ovaio. Quindi l’a. uterina si dirige in basso, raggiunge la base del leg. largo, lo percorre orizzontalmente, addossata alla sua lamina posteriore accompagnata dall’uretere sotto e dietro ad essa. Incidendo il lig. largo fra tuba e lig. rotondo ritroviamo l’arteria uterina ad una profondità di 1.5 cm circa. Giunta a 2 cm dal collo dell’utero, all’altezza dell’OUI. e sopra il fornice laterale, l’a. uterina si riflette in alto formando un arco (arco dell’a. uterina) e costeggia il margine laterale dell’utero con anse più o meno pronunciate. A livello di quest’arco l’a. uterina e l’uretere, che finora hano seguito un percorso parallelo, si incrociano: l’uretere si dirige in basso e medialmente mentre l’a. uterina passa sopra l’uretere e si dirige in alto lungo il margine uterino. L’a. uterina raggiunge così l’angolo superiore dell’utero dove termina con due rami principali: l’a. tubarica che segue il margine inferiore della tuba e si anastomiza con un ramo analogo proveniente dall’a. ovarica ed un ramo che si dirige in basso costeggiando il margine inferiore del mesosalpinge dove si anastomizza a pieno canale con un altro ramo proveniente dall’a. ovarica.
per cui, in caso di necessità di legare l’a. uterina, è consigliabile legare entrambe le arterie per essere sicuri di aver legato l’uterina. In vicinanza dell’origine, l’a. uterina contrae intimi rapporti con l’uretere che incrocia passandogli sotto e poi decorrendo parallelamente ad esso. L’uretere è la prima formazione sottoperitoneale che si evidenzia per trasparenza nella base della fossetta ovarica dopo aver lussato l’ovaio. Quindi l’a. uterina si dirige in basso, raggiunge la base del leg. largo, lo percorre orizzontalmente, addossata alla sua lamina posteriore accompagnata dall’uretere sotto e dietro ad essa. Incidendo il lig. largo fra tuba e lig. rotondo ritroviamo l’arteria uterina ad una profondità di 1.5 cm circa. Giunta a 2 cm dal collo dell’utero, all’altezza dell’OUI. e sopra il fornice laterale, l’a. uterina si riflette in alto formando un arco (arco dell’a. uterina) e costeggia il margine laterale dell’utero con anse più o meno pronunciate. A livello di quest’arco l’a. uterina e l’uretere, che finora hano seguito un percorso parallelo, si incrociano: l’uretere si dirige in basso e medialmente mentre l’a. uterina passa sopra l’uretere e si dirige in alto lungo il margine uterino. L’a. uterina raggiunge così l’angolo superiore dell’utero dove termina con due rami principali: l’a. tubarica che segue il margine inferiore della tuba e si anastomiza con un ramo analogo proveniente dall’a. ovarica ed un ramo che si dirige in basso costeggiando il margine inferiore del mesosalpinge dove si anastomizza a pieno canale con un altro ramo proveniente dall’a. ovarica.
L’a. uterina fornisce
- numerosi rami collaterali, diretti trasversalmente alle pareti uterine, che si anastomizzano con i corrispondenti rami arteriosi controlaterali nello strato medio miometriale; da qui si dipartono le arteriole dirette all’endometrio: aa. arcuate, radiali, basali e spirali, in successione.
- un ramo per il lig. rotondo che confluisce nell’a. del ligamento rotondo, ramo dell’a. epigastrica inferiore.
- numerosi rami a vescica e vagina in corrispondenza dell’arco dell’a. uterina.
ARTERIA OVARICA: origina dall’aorta addominale, discende dalla regione lombare verso il margine laterale del lig. largo e raggiunge l’ovaio sul polo 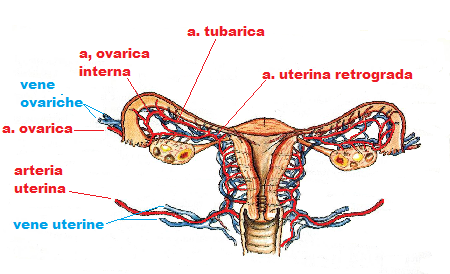 superiore avvolta in un prolungamento peritoneale dello stesso lig. largo (infundibolo pelvico o legamento sospensore dell’ovaio). Giunta al polo superiore dell’ovaio, l’a. ovarica fornisce l’a. tubarica laterale che costeggia il margine inferiore della tuba di Falloppio nel mesosalpinge dove si anastomizza con l’a. tubarica mediale fornita dall’a. uterina. L’a. ovarica penetra nell’ovaio attraverso il mesovario e, a livello dell’ilo ovarico penetra nell’ovaio dopo aver fornito un secondo ramo tubarico che decorre orizzontalmente nel leg. largo al di sotto del mesosalpinge dove si anastomizza a pieno lume con l’omologo ramo proveniente dall’a. uterina. Nel mesosalpinge si forma quindi una doppia irrorazione: una superiore sotto il margine tubarico ed una inferiore sotto il margine inferiore mesosalpingeo. Numerose anastomosi collegano i due tronchi arteriosi e possono complicare interventi apparentemente semplici come l’annessiectomia e la sterilizzazione tubarica.
superiore avvolta in un prolungamento peritoneale dello stesso lig. largo (infundibolo pelvico o legamento sospensore dell’ovaio). Giunta al polo superiore dell’ovaio, l’a. ovarica fornisce l’a. tubarica laterale che costeggia il margine inferiore della tuba di Falloppio nel mesosalpinge dove si anastomizza con l’a. tubarica mediale fornita dall’a. uterina. L’a. ovarica penetra nell’ovaio attraverso il mesovario e, a livello dell’ilo ovarico penetra nell’ovaio dopo aver fornito un secondo ramo tubarico che decorre orizzontalmente nel leg. largo al di sotto del mesosalpinge dove si anastomizza a pieno lume con l’omologo ramo proveniente dall’a. uterina. Nel mesosalpinge si forma quindi una doppia irrorazione: una superiore sotto il margine tubarico ed una inferiore sotto il margine inferiore mesosalpingeo. Numerose anastomosi collegano i due tronchi arteriosi e possono complicare interventi apparentemente semplici come l’annessiectomia e la sterilizzazione tubarica.
VENE: i plessi venosi del ligamento largo sono disposti in alto, nel mesosalpinge, dove costituiscono i plessi tubo-ovarici ed alla base del leg. largo dove costituiscono i plessi venosi uterini ampiamente anastomizzati con i plessi vescicali, vaginali e rettali. Altri plessi venosi uterini sono disposti lungo i margini dell’utero. I plessi intraligamentosi confluiscono nelle vene uterine satelliti della vena ipogastrica; le vene del lig. rotondo si gettano in parte nella v. ipogastrica inferiore ed in parte nella v. femorale; le vene ovariche circondano le arterie ovariche formandovi il plesso pampiniforme che confluisce nelle vene ovariche situate nell’infundibolo pelvico vanno a sboccare a destra nella vena cava inferiore e a sinistra nella vena renale.
LINFATICI: formano un ricco plesso paracervicale, uno alla base del legamento largo ed un altro nel mesosalpinge. Confluiscono in dotti collettori che schematicamente seguono: in alto i vasi ovarici e terminano nei linfonodi aortici destri e sinistri posti in prossimità dell’origine dell’a. mesenterica inferiore. Il gruppo medio si riunisce in dotti collettori che accompagnano i vasi del ligamento rotondo e, dopo aver attraversato il canale inguinale, sboccano nei linfonodi inguinali superficiali. Il plesso inferiore è il più importante e raccoglie i linfatici del collo dell’utero e della vagina. Decorrono con i vasi uterini e con l’uretere e terminano nei linfonodi iliaci esterni ed esterni vicino all’origine dell’a. uterina.
INNERVAZIONE: I nervi di utero, salpingi ed ovaio provengono dal simpatico toraco-lombare e dalle fibre parasimpatiche che fuoriescono dai fori sacrali S2-S4. Queste fibre accompagnano i vasi distrettuali e formano il plesso utero-ovarico e utero-vaginale e il plesso cervicale di Lee-Franckenhäuser. Le fibre sensitive di utero, tuba e ovaio raggiungono il midollo spinale attraverso le radici posteriori di T10-12, L1 e S2-S4 (6-24).
Queste pagine fanno parte del sito fertilitycenter.it in internet da marzo 2011. I testi, le tabelle, i disegni e le immagini pubblicati in queste pagine sono coperte da copyright ma a disposizione di tutti per copia e riproduzione purchè venga citata la fonte con link al sito www.fertilitycenter.it.
Ringrazio i lettori per la loro cortese attenzione e li prego di voler comunicare le loro osservazioni e consigli su eventuali errori o esposizioni incomplete.
Enzo Volpicelli
References:
- Anatomia del Gray; Zanichelli, 4ª edizione italiana, ISBN 88-08-17710-6
- Frank H. Netter, Atlante di anatomia umana, terza edizione, Elsevier Masson, 2007, ISBN 978-88-214-2976-7.
- Anastasi et al: Trattato di anatomia umana, Edi. Ermes, Napoli 2006, ISBN 88-7051-285-1
- . Frank H. Netter, Atlante di anatomia umana, terza edizione, Elsevier Masson, 2007. ISBN 978-88-214-2976-7
- L. Testut e A. Latarjet, Trattato di Anatomia Umana, UTET, Torino, 1966,Vol VI: 503-556.
- P. Kamina, Anatomia Ginecologica e Ostetrica, Marrapese Editore – DEMI – Roma, 1975, 437-457
- Burghardt E. Oncologia chirurgica ginecologica. CIC Edizioni Internazionali, Roma 1994.
- Ceccaroni M, Fanfani F, Ercoli A, Scambia G. Innervazione viscerale e somatica della pelvi femminile. Testo-Atlante di Anatomia Chirurgica. CIC Edizioni Internazionali, Roma 2006.
- Church JM, Raudkivi PJ, Hill GL. The surgical anatomy of the rectum. A review with particular relevance to the hazards of rectal mobilization. Int J Colorectal Dis 1987; 2:158-166.
- Di Matteo G. Principi e tecniche nella chirurgia per cancro del retto sottoperitoneale. 97° Congr. SIC, Trieste, 1995
- Ercoli A, Delmas V, Gadonneix P et al. Classical and nerve-sparing radical hysterectomy: an evaluation of the risk of injury to the autonomous pelvic nerves. Surg Radiol Anat 2003; 25: 200-206.
- Goligher JC. Surgery of the Anus, Rectum and Colon. Baillière Tindall, London, 1975 5° ed. Londres
- Heald RJ.: The “Holy plane” of rectal surgery. J Royal Soc Med 1988; 81: 503-8.
- Lindsay I, Guy RJ, Warren BF, Mortensen NJ. Anatomy of Denonvilliers’ fascia and pelvic nerves, impotence and implications of the colorectal surgeon. Br J S 2000; 87: 1288-1299.
- Moriya Y, Sugihara K, Akasu T, Fugita S. Nerve-sparing surger with lateral node dissection for advanced lower rectal cancer. Eur J Cancer, 1995; 31A:1229-1232.
- Nano M, Dal Corso H et al.. La conservazione degli sfinteri nella chirurgia del cancro del retto. Anatomia funzionale. Atti SIC 2001, vol.2.
- Frank H. Netter, Atlante di anatomia umana, terza edizione, Elsevier Masson, 2007. ISBN 978-88-214-2976-7..
- Piver S, Rutledge F, Smith JP. Five classes of extended hysterectomy for women with cervical cancer. Obstet Gynecol, 1974; 44: 265-272.
- Possover M, Rhiem K, Chiantera V. The “Laparoscopic Neuronavigation” (Lann): from a functional cartography of the pelvic autonomous neurosystem to a new field of laparoscopic surgery. Min Invas Ther & Al lied Technol 2004; 13 : 362-367.
- Ruotolo F. Anatomia pelvica ginecologica – In Chirurgia laparoscopica della pelvi femminile. SVP Padova, 2008.
- Sato K, Sato B. The vascular and neuronal composition of the lateral ligament of the rectum and the rectosacral fascia. Surg Radiol Anat1991;13:17-22.
- Testut L, Jacob O. Trattato di Anatomia Topografica. Vol. II, UTET, Torino, 1922.
- Tiret E. Exérèse totale du mésorectum et conservation de l’innervation autonome à destinée génito-urinaire dans la chirurgie du cancer du rectum. EMC, Elsevier, Paris,1998.
- Yabuki Y, Sasaki H, Hatakeyama N, Murakami G. Discrepancies between classic anatomy and modern gynecologic surgery on pelvic connective tissue structure: harmonization of those concepts by collaborative cadaver dissection. Amer J Obstet Gynecol 2005; 193: 7-15.
- Waldeyer W.Das Becken. Bonn: Cohen, 1899.
- Venu Jain, George R Saade, Robert E Garfield Structure and function of the myometrium. Advances in Organ Biology Volume 8, 2000, Pages 215–246




1 commento
Thanks a lot for sharing this with all folks
you really know what you are speaking about! Bookmarked.
Kindly also talk over with my website =). We can have a link
alternate agreement between us
my website: internet marketing virtual assistant (Brandi)